15 березня, 2026
Вплив низьких температур навколишнього середовища на перебіг ішемічної хвороби серця
 Ішемічна хвороба серця (ІХС) залишається однією із провідних причин захворюваності та смертності в світі [1, 2]. Стабільна стенокардія напруження є найпоширенішим клінічним проявом ІХС і суттєво впливає на якість життя пацієнтів [3]. Перебіг стенокардії залежить не лише від ступеня ураження коронарних артерій, а й від зовнішніх чинників, серед яких особливу увагу привертають умови навколишнього середовища, зокрема низькі температури повітря [1, 4]. В холодний період року спостерігається підвищення частоти серцево-судинних подій, включаючи загострення стенокардії та розвиток гострих коронарних синдромів [2, 5]. Незважаючи на це, вплив холодової експозиції на перебіг стенокардії у пацієнтів з ІХС залишається недостатньо висвітленим у клінічній практиці [3, 4].
Ішемічна хвороба серця (ІХС) залишається однією із провідних причин захворюваності та смертності в світі [1, 2]. Стабільна стенокардія напруження є найпоширенішим клінічним проявом ІХС і суттєво впливає на якість життя пацієнтів [3]. Перебіг стенокардії залежить не лише від ступеня ураження коронарних артерій, а й від зовнішніх чинників, серед яких особливу увагу привертають умови навколишнього середовища, зокрема низькі температури повітря [1, 4]. В холодний період року спостерігається підвищення частоти серцево-судинних подій, включаючи загострення стенокардії та розвиток гострих коронарних синдромів [2, 5]. Незважаючи на це, вплив холодової експозиції на перебіг стенокардії у пацієнтів з ІХС залишається недостатньо висвітленим у клінічній практиці [3, 4].
Патофізіологічні механізми холод‑індукованої стенокардії
Холодовий стрес запускає каскад молекулярних реакцій, опосередкованих активацією симпатоадреналової системи та порушенням ендотеліальної регуляції судинного тонусу [6]. Стимуляція периферичних холодових терморецепторів зумовлює підвищене вивільнення катехоламінів, переважно норадреналіну, який зв’язується з β₁-адренорецепторами кардіоміоцитів. Це активує аденілатциклазу з подальшим підвищенням внутрішньоклітинної концентрації циклічного аденозинмонофосфату (цАМФ) та активацією протеїнкінази A. Активація протеїнкінази А зумовлює фосфорилювання потенціалозалежних кальцієвих каналів L-типу та білків саркоплазматичного ретикулуму, що спричиняє посилений вхід Ca2+ в клітину та збільшення його вивільнення із внутрішньоклітинних депо [7]. Підвищення цитозольної концентрації Ca2+ сприяє збільшенню кількості актин-міозинових перехресть, посиленню скоротливості міокарда та прискоренню серцевого ритму, що суттєво підвищує споживання кисню міокардом [6, 7]. У пацієнтів з ІХС це зростання метаболічних потреб не компенсується адекватним підвищенням коронарного кровотоку через обмежений вазодилатаційний резерв й ендотеліальну дисфункцію, що створює передумови для розвитку холод-індукованої міокардіальної ішемії та стенокардії [8]. Важливу роль у розвитку холод-індукованої стенокардії відіграють порушення ендотеліальної функції, які посилюються під впливом низьких температур. Одним із ключових механізмів є зниження біодоступності оксиду азоту (NO) – основного ендотелієзалежного вазодилататора. Холодовий стрес пригнічує активність ендотеліальної NO-синтази (eNOS), а також сприяє підвищенню оксидативного стресу, що зумовлює інактивацію NO та зменшення його вазодилатуючого ефекту [9]. У результаті знижується здатність коронарних судин до адекватної дилатації у відповідь на зростання потреби міокарда в кисні, що має критичне значення для пацієнтів з ІХС. Одночасно відбувається активація вазоконстрикторних шляхів, зокрема зростає експресія та вивільнення ендотеліну‑1 (ET‑1) – потужного ендогенного вазоконстриктора. Підвищений рівень ЕТ‑1 сприяє розвитку стійкого спазму коронарних артерій, особливо в пацієнтів із вже наявними атеросклеротичним ураженням та ендотеліальною дисфункцією. Дисбаланс між системами NO та ЕТ‑1 спричиняє переважання вазоконстрикції над вазодилатацією, що є одним із ключових механізмів зниження коронарного резерву в умовах холодового впливу [10].
Крім судинних змін, холод негативно впливає на гемостатичну рівновагу, сприяючи підвищенню тромбогенного потенціалу. В холодний період описано зростання агрегації тромбоцитів, підвищення рівнів фібриногену та факторів згортання крові, а також зниження фібринолітичної активності (рис. 1). Сукупність цих змін спричиняє підвищення в’язкості крові та порушення мікроциркуляції, що особливо критично для коронарного кровотоку в зонах із гемодинамічно значущими стенозами [11]. Отже, холод-індукована стенокардія формується не лише внаслідок нейрогуморальної симпатоадреналової активації, а й через глибокі молекулярні порушення ендотеліальної регуляції та системи гемостазу. Поєднання зниження NO-залежної вазодилатації, надлишкової продукції ЕТ‑1 і зростання тромбогенності створює патофізіологічні умови для розвитку ішемії міокарда навіть при відносно помірному фізичному навантаженні, що пояснює підвищену частоту нападів стенокардії та госпіталізацій у холодний період року [10, 11].
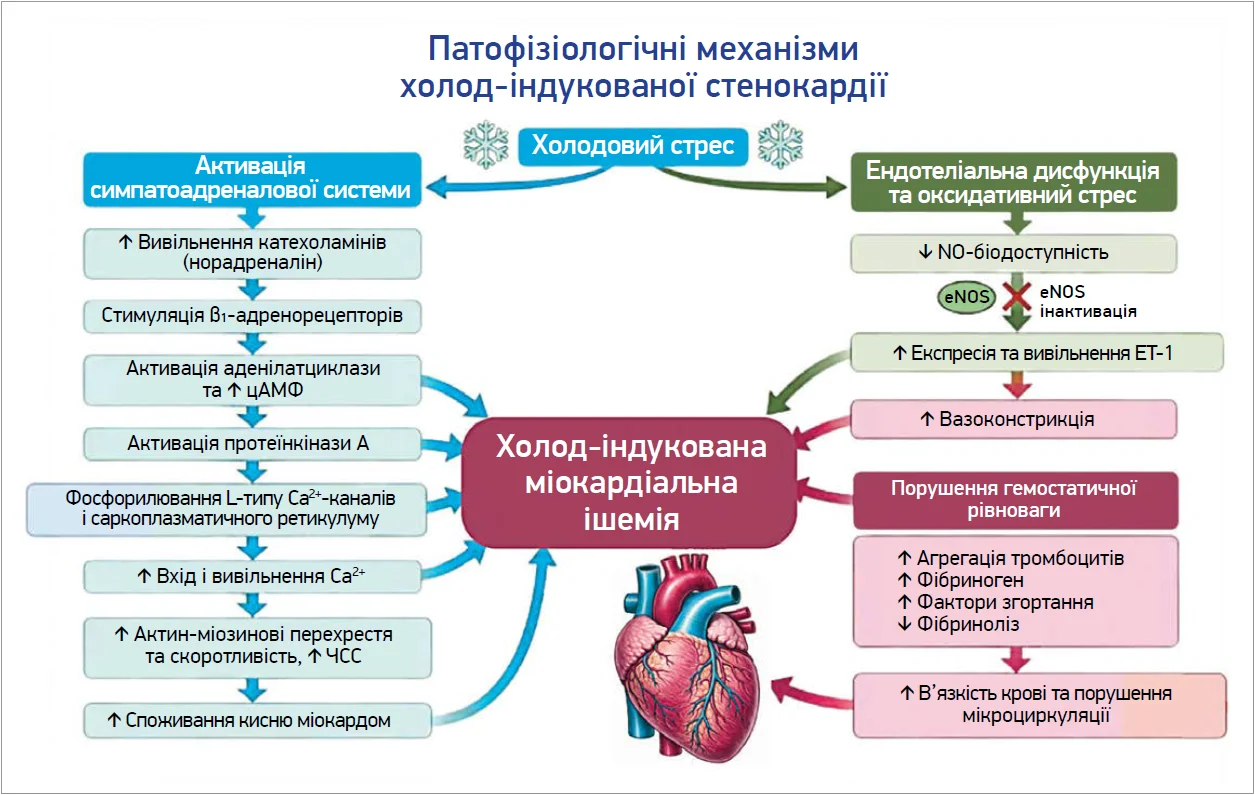 Рис. 1. Патофізіологічні механізми холод-індукованої стенокардії
Рис. 1. Патофізіологічні механізми холод-індукованої стенокардії
Клінічні прояви холод-індукованої стенокардії
Холодова стенокардія – це клінічний синдром, що проявляється болем у грудній клітці чи дискомфортом за грудиною, який виникає або посилюється за перебування в холодному середовищі, особливо під час фізичного навантаження в умовах низької температури та вітру. Механізм таких проявів пов’язаний зі зниженням ішемічного порогу міокарда під впливом холоду: холодова експозиція знижує час до появи електрокардіографічних ознак ішемії (наприклад, ≥1 мм депресії сегмента ST) під час навантаження, що свідчить про ранню появу ішемії при однаковому рівні фізичного стресу порівняно з теплим середовищем [10, 11].
Клінічні та популяційні дослідження впливу холоду на перебіг ІХС
Дослідження Barry і співавт. (2023) було проведено з метою оцінки впливу низької температури та вітру на клінічні прояви ішемії у пацієнтів зі стабільною стенокардією [12]. У рандомізованому перехресному дослідженні за участю пацієнтів зі стабільною стенокардією та ІХС виконано тредміл-тест у нормальних (+20 °C) та холодових (–8 °C) умовах: час до появи ішемії (ST-депресії) був на 22% меншим за –8 °C, що свідчить про посилення проявів стенокардії у холодному середовищі. Холодний вітер додатково зменшував час до ішемії порівняно з навантаженням без вітру в тих самих умовах холодної температури, хоча загальні прояви болю за грудиною не мали суттєвої різниці між температурними умовами. Це демонструє, що холод зовнішнього середовища та поєднання з вітром можуть знижувати поріг для виникнення ішемічних змін і прискорювати клінічні симптоми стенокардії під час фізичного навантаження [13].
У великому популяційному дослідженні (Швеція), проведеному на основі реєстру SWEDEHEART, проаналізовано 120 380 випадків інфаркту міокарда в холодний період року (жовтень – березень) із 2005 по 2019 рік. Метою дослідження було оцінити вплив короткочасного похолодання на ризик госпіталізації щодо інфаркту міокарда. Холодові періоди визначалися як ≥2 дні поспіль з аномально низькою температурою, тобто такою, що належала до найхолодніших 10% днів за весь період спостереження. Температурні дані поєднували з датами госпіталізації. Результати показали, що низька температура повітря та холодові періоди підвищували ризик інфаркту міокарда (включно зі STEMI та NSTEMI), причому найбільший ризик спостерігався через 2-6 днів після впливу холоду. В перші дні після похолодання ризик госпіталізації тимчасово знижувався, ймовірно, через зміну поведінки чи затримку звернення по медичну допомогу. Отже, короткочасні періоди різкого похолодання асоціюються з відтермінованим підвищенням ризику інфаркту міокарда, а холодові спалахи мають відтермінований тригерний ефект щодо гострих коронарних подій, а це підтверджує значущу роль холодового стресу як екологічного чинника ризику інфаркту міокарда [14].
Дані обсерваційних досліджень у США й Австралії також демонструють відсоткову зміну частоти інфаркту міокарда відносно зимового періоду (рис. 2). Середні літні температури становили 21 °C у північній півкулі та 22 °C – в південній, зимові – 2 і 10 °C відповідно. Більша сезонна варіабельність у північній півкулі може пов’язуватися з різкішими коливаннями температур.
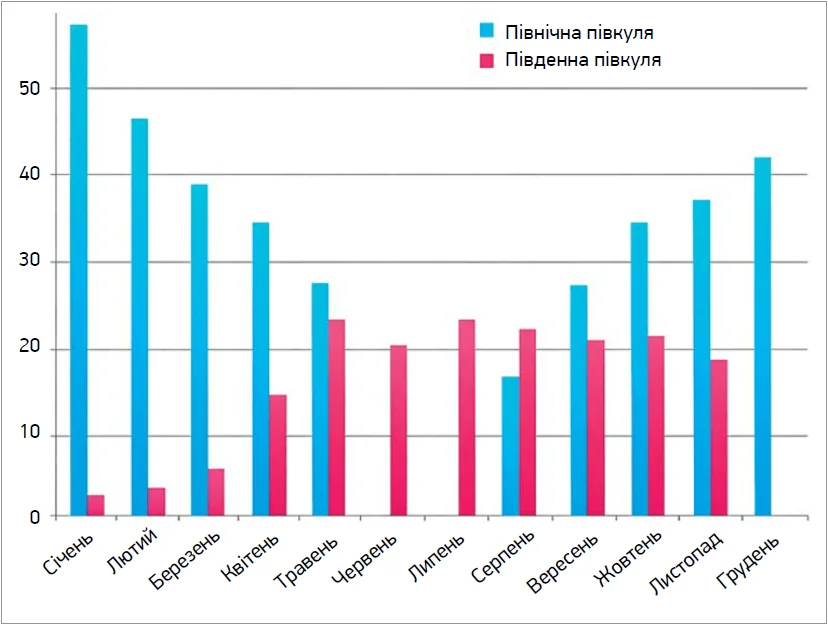 Рис. 2. Відсоткова різниця в частоті інфаркту міокарда порівняно з відповідним літнім періодом
Рис. 2. Відсоткова різниця в частоті інфаркту міокарда порівняно з відповідним літнім періодом
Фактори ризику холодової стенокардії
Холодова стенокардія розвивається під впливом поєднання внутрішніх і зовнішніх факторів, які підвищують чутливість міокарда до холодового стресу.
Вік є одним із ключових факторів ризику: старші пацієнти (особливо віком ≥65 років) є схильнішими до виникнення ішемічних проявів при холодовій експозиції через зниження еластичності судин і наявність хронічних серцево-судинних патологій [15]. Супутні хвороби також значно підвищують ризик холодової стенокардії. До них належать артеріальна гіпертензія, серцева недостатність, атеросклеротичне ураження коронарних артерій, а також метаболічні порушення, зокрема цукровий діабет і ожиріння, які підвищують імовірність розвитку серцево-судинних ускладнень. Отже, виникнення холодової стенокардії обумовлене комплексом факторів ризику, як-от вік, наявність супутніх серцево-судинних і метаболічних захворювань, що створює передумови для підвищеної чутливості серця до холоду та ранньої ішемії.
Клінічні рекомендації та терапевтичні підходи при холод-індукованій стенокардії
Холод-індукована стенокардія потребує комплексного підходу, що поєднує модифікацію способу життя, індивідуалізацію фізичної активності та оптимізацію антиангінальної фармакотерапії з урахуванням патофізіологічних механізмів холодового стресу.
Нефармакологічні заходи
Пацієнтам з ІХС рекомендовано за можливості уникати перебування на холоді, використовувати теплий багатошаровий одяг із належним захистом обличчя та дихальних шляхів, що зменшує рефлекторну симпатичну активацію і периферичну вазоконстрикцію.
Пацієнтів слід інформувати, що в умовах низьких температур толерантність до фізичного навантаження може знижуватися, тоді як ризик розвитку міокардіальної ішемії – зростати. Інтенсивність навантаження слід коригувати відповідно до погодних умов та індивідуального ішемічного порогу.
Виконання вправ із вираженим ізометричним компонентом у холоді асоціюється з підвищенням артеріального тиску й ішемічного ризику та потребує індивідуальної клінічної оцінки.
Рекомендовано проводити динамічну розминку в приміщенні перед виходом на холод, особливо якщо планується фізичне навантаження на відкритому повітрі.
Програми кардіореабілітації мають ураховувати вплив холодового стресу й адаптувати рекомендації щодо фізичної активності відповідно до сезонних і погодних умов [6].
Фармакологічна терапія
В пацієнтів зі стабільною ІХС, у яких симптоми стенокардії провокуються холодовим впливом, рекомендована оптимізація антиангінальної фармакотерапії з метою зниження потреби міокарда в кисні та покращення коронарного кровотоку.
β-Адреноблокатори рекомендовані як базова антиангінальна терапія для зниження частоти серцевих скорочень і споживання кисню міокардом. Водночас у пацієнтів із підозрою на вазоспастичний механізм стенокардії їхнє застосування потребує обережності й індивідуальної клінічної оцінки.
Блокатори кальцієвих каналів можуть бути розглянуті в пацієнтів із холод-індукованою стенокардією, особливо за наявності коронарної вазоконстрикції або вазоспастичного компонента, з огляду на їхню здатність зменшувати тонус коронарних артерій і підвищувати толерантність до фізичного навантаження.
Нітрати короткої дії рекомендовано для купіювання холод-індукованих ангінозних нападів. Нітрати тривалої дії чи нікорандил можуть застосовуватися для профілактики холод-індукованої ішемії з урахуванням їхньої здатності зменшувати коронарний спазм і покращувати коронарний кровоток [6, 16].
Висновки
Низькі температури навколишнього середовища є потужним тригером холодової стенокардії у пацієнтів з ІХС. Експозиція до холоду активує симпатоадреналову систему, спричиняє ендотеліальну дисфункцію (NO, ET‑1) і підвищує тромбогенність, що в комплексі зумовлює зниження коронарного резерву та ранню ішемію міокарда навіть при помірному навантаженні [2, 4, 13]. Клінічно це проявляється прискоренням розвитку симптомів стенокардії та підвищеною частотою госпіталізацій у зимовий період. Ризик особливо високий у літніх пацієнтів та тих, хто має супутні серцево-судинні чи метаболічні захворювання. Врахування температурного фактора у веденні пацієнтів з ІХС має практичне значення: адаптація поведінкових рекомендацій, сезонна корекція фізичного навантаження та медикаментозної терапії можуть знизити частоту нападів й ускладнень холодової стенокардії [2, 4].
Література
- Keatinge W. R., Coleshaw S. R., Cotter F. et al. The role of cold in ischaemic heart disease: a review. JRSocMed., 1984; 77 (12): 1019-1024.
- Cai Y., Zhang B., Ke W. et al. A systematic review and meta-analysis of cold exposure and cardiovascular disease outcomes. Environ Res., 2023; 216: 114478.
- Makinen T. M., Juvonen R., Jokelainen J. et al. Cardiovascular diseases, cold exposure and exercise. Scand J Med Sci Sports, 2018; 28 (8): 1657-1670.
- Low ambient temperature and incident myocardial infarction with or without coronary obstruction. PubMed, 2024.
- Short-term effects of lower air temperature and cold spells on myocardial infarction risk. J Am Coll Cardiol., 2024.
- Manou-Stathopoulou V., Goodwin C. D., Patterson T., Redwood S. R., Marber M. S. The effects of cold exposure on cardiovascular disease. Heart, 2015; 101 (10): 808-820.
- Bers D. M. Cardiac excitation–contraction coupling. Nature, 2002; 415 (6868): 198‑205.
- Meyer P., Guiraud T., Curnier D., Juneau M., Gayda M., Nozza A., Nigam A. Exposure to extreme cold lowers the ischemic threshold in coronary artery disease patients. Can J Cardiol., 2010 Feb; 26 (2): e50-e53.
- Meyer P., Guiraud T., Curnier D. et al. Exposure to extreme cold lowers the ischemic threshold in coronary artery disease patients. Can J Cardiol., 2015; 26 (2): e50-3.
- Lin S., Soim A., Gleason K. A., Hwang S. A. Association between low temperature during winter season and hospitalizations for ischemic heart diseases in New York State. J Environ Health, 2016; 78 (6): 66-74.
- Vita J. A., Keaney J. F. Endothelial function: a barometer for cardiovascular risk? Circulation, 2002; 106 (6): 640-642.
- Meyer P., Guiraud T., Curnier D. et al. Exposure to extreme cold lowers the ischemic threshold in coronary artery disease patients. Can J Cardiol., 2010; 26 (2): e50-e53.
- Barry H., Gagnon D., Iglesies-Grau J. et al. The Presence of Wind Worsens the Effect of Cold Temperature on Time to Ischemia in Patients with Stable Angina. Med Sci Sports Exerc., 2023; 55 (6): 975-981.
- Ni W., Stafoggia M., Zhang S., Ljungman P., Breitner S., de Bont J., Jernberg T., Atar D., Agewall S., Schneider A. Short-Term Effects of Lower Air Temperature and Cold Spells on Myocardial Infarction Hospitalizations in Sweden. Journal of the American College of Cardiology, 2024 Sep 1; 84 (13): 1149-1159.
- Guo Y., Gasparrini A., Armstrong B. et al. Global variation in the effects of ambient temperature on cardiovascular mortality: a systematic evaluation. Circulation, 2014; 25 (6): 781-9.
- Knuuti J., Wijns W., Saraste A. et al., 2019. ESC Guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J., 2020; 41 (3): 407-477.
Медична газета «Здоров’я України 21 сторіччя» № 2 (613), 2026 р



