24 квітня, 2021
Місія Всесвітнього дня боротьби з ожирінням
Станом на 2020 рік Всесвітній день боротьби з ожирінням відзначається в усьому світі 4 березня з метою просування практичних рішень для припинення глобальної кризи ожиріння. Саме тому з нагоди цієї визначної події було проведено онлайн-конференцію «Місія Всесвітнього дня боротьби з ожирінням», у рамках якої провідні вітчизняні спікери представили велику кількість доповідей, присвячених мультидисциплінарній проблемі ожиріння в Україні та світі.
Завідувач кафедри діабетології Національного університету охорони здоров’я України ім. П. Л. Шупика (м. Київ), доктор медичних наук, професор Борис Микитович Маньковський  представив доповідь «Ожиріння – актуальна проблема сучасного світу». На початку виступу спікер зазначив, що у своїй щоденній практиці лікарі різних спеціальностей часто мають справу з проблемою ожиріння, що підтверджує вагомість й актуальність останньої з точки зору мультидисциплінарного погляду.
представив доповідь «Ожиріння – актуальна проблема сучасного світу». На початку виступу спікер зазначив, що у своїй щоденній практиці лікарі різних спеціальностей часто мають справу з проблемою ожиріння, що підтверджує вагомість й актуальність останньої з точки зору мультидисциплінарного погляду.
Близько 800 млн людей у всьому світі живуть з ожирінням. Економічні наслідки ожиріння до 2025 року є приголомшливими та складають фантастичну суму в розмірі 1 трлн доларів. Окремо варто зауважити, що ще більшої актуальності проблема ожиріння набула в епоху пандемії коронавірусної хвороби (COVID‑19). Це підтверджує той факт, що ожиріння – фактор ризику тяжкого перебігу інфекції, про що свідчать підвищений ризик смерті й удвічі більша кількість госпіталізацій щодо COVID‑19 серед людей, які страждають на ожиріння.
Проблема ожиріння стосується не лише дорослих, а й педіатричних пацієнтів. Зокрема, передбачається, що приблизно на 60% зросте кількість дітей з ожирінням протягом наступного десятиріччя, досягнувши показника 250 млн. За даними Всесвітньої федерації ожиріння, показники ризику ожиріння та дитячого ожиріння є досить високими й у нашій країні.
На сьогодні можна впевнено сказати, що ожиріння – це не косметичний дефект і фактор схильності до розвитку цукрового діабету (ЦД) 2 типу, серцево-судинних захворювань і ураження суглобів. Ожиріння – це хвороба. Саме таку думку мають провідні міжнародні організації: Всесвітня організація охорони здоров’я (ВООЗ), Всесвітня федерація ожиріння (World Obesity Federation), Американська медична асоціація (Аmerican Medical Association) та Європейська асоціація з вивчення ожиріння (Еuropean Association for the Study of Obesity).
На жаль, більшістю пацієнтів ожиріння не розглядається як хвороба. Сучасні дані свідчать про те, що зазвичай люди занадто пізно звертаються по медичну допомогу щодо ожиріння. Згідно з результатами одного з нещодавніх досліджень, кількість років від моменту початку боротьби з ожирінням до першого обговорення проблеми з лікарем у середньому становила 6 років.
На завершення виступу доповідач зазначив, що хворий з ожирінням має достатньо труднощів у сенсі скринінгу та госпіталізацій. Такі пацієнти на етапі первинної медичної допомоги можуть опинитися в лікарів різних спеціальностей. Саме тому питання мультидисциплінарного підходу до ведення пацієнтів з ожирінням є важливим і детально розглядатиметься в подальших виступах.
Кандидат медичних наук Олена Григорівна Курінна (ДУ «Національний інститут терапії ім. Л. Т. Малої НАМН України», м. Харків) свою доповідь присвятила проблемі ожиріння очима гастроентеролога. На початку виступу спікерка нагадала, що відповідно до сучасних літературних даних розвиток і прогресування ожиріння асоційовані з суттєвими соціально-економічними наслідками. Так, Організацією економічного розвитку та співпраці було проведено дослідження впливу ожиріння на соціальні й економічні показники країн-партнерів. Отримані дані вразили: серед 34 розвинених країн-учасників більш ніж половина населення мала надлишкову масу тіла, кожна четверта людина страждала на ожиріння. Крім того, понад 50% часу населення цих розвинених держав проводило в стані гіподинамії.
свою доповідь присвятила проблемі ожиріння очима гастроентеролога. На початку виступу спікерка нагадала, що відповідно до сучасних літературних даних розвиток і прогресування ожиріння асоційовані з суттєвими соціально-економічними наслідками. Так, Організацією економічного розвитку та співпраці було проведено дослідження впливу ожиріння на соціальні й економічні показники країн-партнерів. Отримані дані вразили: серед 34 розвинених країн-учасників більш ніж половина населення мала надлишкову масу тіла, кожна четверта людина страждала на ожиріння. Крім того, понад 50% часу населення цих розвинених держав проводило в стані гіподинамії.
Слід зазначити, що рівень тяжкого ожиріння на сьогодні зростає такими самими темпами, як і легкі форми цієї хвороби. За прогнозами, ожиріння та пов’язані з ним супутні стани зумовлять зменшення тривалості життя приблизно на 3 роки. До 2050 року захворювання, пов’язані з ожирінням, спричинять приблизно 92 млн передчасних смертей. В Україні епідеміологічна ситуація щодо ожиріння є такою самою несприятливою. Так, якщо ще у 2012 році надлишкову масу тіла мали 53% жителів України та близько 20% із них були хворими на ожиріння, то у 2020 році кількість таких хворих збільшилася до 24%. Саме тому ожиріння в Україні є однією з найактуальніших проблем охорони здоров’я.
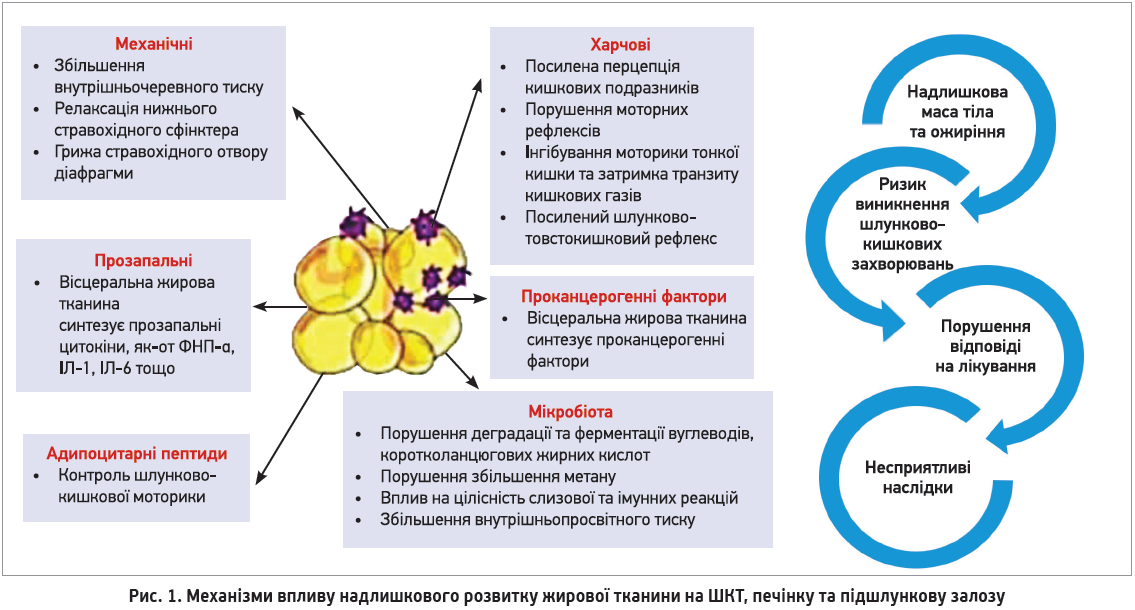
Тяжкі соціально-економічні наслідки ожиріння зумовлені насамперед тим, що лише у 26% випадках пацієнти з ожирінням не мають супутньої патології. Надлишковий розвиток жирової тканини підвищує ризик виникнення та прогресування інших неінфекційних хвороб, зокрема захворювань серцево-судинної та травної систем. Механізми впливу надлишкового розвитку жирової тканини на шлунково-кишковий тракт (ШКТ), печінку та підшлункову залозу є комплексними та складними (рис. 1).
Порушення функціонування верхніх відділів ШКТ можуть бути зумовлені механічними чинниками (збільшення внутрішньочеревного тиску, дисфункції нижнього стравохідного сфінктера, формування грижі стравохідного отвору діафрагми тощо). Крім того, надлишок жирової тканини зумовлює активацію прозапальних чинників, адже саме вісцеральна жирова тканина синтезує прозапальні цитокіни (фактор некрозу пухлини, інтерейкін‑1, -6 тощо). Жирова тканина є джерелом адипоцитарних пептидів, які контролюють шлунково-кишкову моторику. Опосередковано через вісцеральний жир відбувається стимуляція синтезу проканцерогенних факторів. Слід також зазначити, що у хворих на ожиріння нераціональне харчування спричиняє посилену перцепцію кишкових подразників, порушення моторики тонкої кишки та затримку транзиту кишкових газів. Важливе значення має й порушення мікробіоти кишечнику як наслідок порушення деградації та ферментації вуглеводів і коротколанцюгових жирних кислот, збільшення синтезу метану, порушення цілісності слизової оболонки й імунних реакцій, а також збільшення внутрішньопросвітного тиску на тлі ожиріння. Усі зазначені зміни спричиняють формування того чи іншого фенотипу гастроентерологічного захворювання.
Відомо, що надлишковий розвиток жирової тканини підвищує внутрішньочеревний тиск і порушує функціонування нижнього черевного сфінктера та моторику стравоходу. Саме тому в пацієнтів з ожирінням частіше діагностують грижу стравохідного отвору діафрагми. Усе це формує передумови для розвитку гастроезофагеальної рефлюксної хвороби (ГЕРХ), що доводять результати метааналізу H. Hampel і співавт. (2015), які свідчать про те, що у хворих на ожиріння практично вдвічі частіше спостерігається печія – один із найрозповсюдженіших симптомів ГЕРХ і майже на 80% частіше – ознаки езофагіту.
Ожиріння можна також вважати одним із головних чинників розвитку шлункових розладів функціонального характеру, що підтверджують результати одного з досліджень, у якому було встановлено, що ризик функціональної диспепсії у хворих на ожиріння зростає приблизно на 30% (Le Pluart D. et al., 2013). Це пояснюється розвитком порушень моторики шлунка та його ємності внаслідок розладів чутливості до лептину, холецистокініну, греліну й інших гормонів ШКТ.
Унаслідок порушення моторики кишечнику, порушень вісцеральної чутливості та прозапальних змін формування синдрому надлишкового бактеріального росту з підвищенням внутрішньопросвітного тиску в пацієнтів з ожирінням істотно зростає ризик виникнення функціональних порушень кишечнику. Крім того, зазначені зміни зумовлюють зростання ризику розвитку дивертикулярної хвороби та запальних захворювань кишечнику.
Через адипоцитарну дисфункцію серед хворих на ожиріння збільшується ризик неалкогольної жирової хвороби печінки (неалкогольний стеатогепатит). Остання спостерігається приблизно у 80% хворих на ожиріння; натомість єдиним доведеним способом корекції такого стану є зниження маси тіла. Крім того, у хворих на ожиріння підвищується ризик фіброзу та цирозу печінки, гепатоцелюлярної карциноми, гострої печінкової недостатності. Варто зазначити й те, що у хворих з індексом маси тіла (ІМТ) >30 погіршується перебіг уже наявних хронічних захворювань печінки, зумовлених вірусами гепатиту С та В або алкоголем. Надлишковий розвиток жирової тканини зумовлює також і зростання ризику виникнення гострого панкреатиту, неалкогольної жирової хвороби підшлункової залози, а також раку підшлункової залози.
Окремо варто наголосити, що ожиріння є доведеним фактором онкологічної патології. Зі зростанням ІМТ на кожні 5 кг/м2 підвищується ризик розвитку аденокарциноми стравоходу, раку печінки, шлунка, кишечнику та прямої кишки. Саме тому впровадження адекватних стратегій лікування ожиріння може впливати на розповсюдженість онкологічної патології, знижуючи її.
Підсумовуючи свій виступ, доповідачка зазначила, що ожиріння – багатофакторне захворювання, розповсюдженість якого зростає в усьому світі та в Україні зокрема. Надлишковий розвиток жирової тканини асоційований із множинними патофізіологічними змінами, що лежать в основі розвитку різноманітних захворювань ШКТ, печінки, підшлункової залози, а також онкологічної патології. Наявність ожиріння не лише збільшує ризик розвитку патології ШКТ, а й пов’язане з тяжчими фенотипами захворювання та нижчою реакцією на лікування, що зумовлює несприятливіші клінічні результати загалом із подальшим клінічним та економічним навантаженням. Саме тому впровадження адекватних профілактичних і терапевтичних стратегій дасть змогу запобігти виникненню гастроентерологічних захворювань, включаючи онкологічну патологію, збільшити ефективність медикаментозних заходів. Ці результати обґрунтовують нагальну потребу в затвердженні не лише ефективних терапевтичних стратегій, а й програми профілактики ожиріння.
Завідувачка кафедри сімейної медицини та загальної практики Одеського національного медичного університету, доктор медичних наук, професор Валентина Іванівна Величко  представила доповідь «Ожиріння – глобальна епідемія». Спікерка підкреслила, що ожиріння – мультидисциплінарна проблема, оскільки це захворювання пов’язане з численними ускладненнями для здоров’я. На сьогодні можна впевнено сказати, що ожиріння є пандемією. Приблизно 650 млн людей живуть з ожирінням, 120 млн дітей і підлітків мають ожиріння, серед 45% людей ожиріння не є діагностованим.
представила доповідь «Ожиріння – глобальна епідемія». Спікерка підкреслила, що ожиріння – мультидисциплінарна проблема, оскільки це захворювання пов’язане з численними ускладненнями для здоров’я. На сьогодні можна впевнено сказати, що ожиріння є пандемією. Приблизно 650 млн людей живуть з ожирінням, 120 млн дітей і підлітків мають ожиріння, серед 45% людей ожиріння не є діагностованим.
Щонайменше 50 ускладнень асоціюється з надмірною масою тіла, зокрема розвитком ЦД 2 типу, серцево-судинних захворювань, неалкогольної жирової хвороби печінки, остеоартриту, гіпертонічної хвороби, апное, хронічних болів у спині, деяких типів раку, депресії, жіночого безпліддя. Крім того, відомою є залежність ІМТ і шансів дожити до 70 років. Так, за ІМТ 22,5-30 вони становлять 80%, за ІМТ 30-35 – 79%, за ІМТ 35-40 – 60% і за ІМТ 40-50 – лише 50%. Саме тому людина, котра не керує своєю масою тіла, може не отримати додаткових років життя.
Згідно з класифікацією ВООЗ, тяжкий ступіть ожиріння може бути дуже тяжким або дуже-дуже тяжким: у разі ІМТ >50 установлюють діагноз суперожиріння, ІМТ >60 – cупер-супер ожиріння. Такі стани мають величезний тягар, адже межа маси тіла >100 кг є дуже незворотною внаслідок неможливості відстежити набір невеликої кількості кілограмів (1-2 кг).
Людина, коли народжується, має сталу кількість жирових клітин. Однак у разі хронічного переїдання та відсутності фізичної активності це спричиняє незворотну перетрансформацію інших типів клітин (наприклад, м’язових) у жирові. Саме це становить значну проблему при намаганні людини здолати надлишкову масу тіла.
Окремою проблемою людей з ожирінням є стигматизація хвороби, наявність невеликої кількості спеціалізованих медичних освітніх курсів із лікування ожиріння для лікарів і терапевтичних опцій лікування ожиріння, окремої медичної спеціалізації з лікування ожиріння. Крім того, лікування ожиріння не покривається державою. Надзвичайно важливою проблемою є також відсутність Національного протоколу лікування ожиріння.
На завершення свого виступу доповідачка зазначила, що найчастішими перешкодами в досягненні успіху в лікуванні ожиріння є незрозумілий для пацієнта маршрут (тобто до кого слід звертатися), невелика кількість терапевтичних опцій, невдала терапія на початку, низький комплаєнс пацієнта, висока вартість лікування, складність довготривалого моніторингу хворого. Щоб подолати пандемію ожиріння в Україні, мають бути зміни в державі, а також важливою є наявність державних програм щодо боротьби з ожирінням. Окрім того, існує гостра потреба в розширенні медичних закладів, які займаються ожирінням, для забезпечення широкого доступу до медичної допомоги, адже лише менш ніж 1% консультацій лікарів спрямовано на подолання ожиріння.
Надзвичайний інтерес аудиторії мала доповідь професора кафедри медичної психології, психосоматичної медицини та психотерапії Національного медичного університету ім. О. О. Богомольця (м. Київ), доктора медичних наук Олени Олександрівни Хаустової «Значення тривоги та депресії в розвитку ожиріння: психосоматичний підхід». Спікерка зазначила, що серед психосоціальних змінних, які впливають на індивідуальну вразливість, перебіг і результат будь-якої хвороби, роль хронічного стресу визначається як вирішальний фактор.
«Значення тривоги та депресії в розвитку ожиріння: психосоматичний підхід». Спікерка зазначила, що серед психосоціальних змінних, які впливають на індивідуальну вразливість, перебіг і результат будь-якої хвороби, роль хронічного стресу визначається як вирішальний фактор.
Середовище, в якому ми проживаємо, події життя та будь-які інші стресори на сьогодні мають поняття алостатичного навантаження. Саме в разі алостатичного перенавантаження відбувається перевищення індивідуальних можливостей подолати вплив стресових чинників. Практично кожна людина час від часу стикається з деякими труднощами (труднощі засинання, неспокійний сон, раннє ранкове пробудження, відсутність енергії, генералізована тривога, дратівливість, смуток). Однак у разі порушення діяльності людини під впливом хронічного стресу з’являється відчуття переповненого вимогами повсякденного життя, що стає причиною чіткого опору людини до стресу доступним способом, зокрема споживанням нездорової їжі в будь-який час і в будь-якій кількості.
Із ретроспективного погляду якість і кількість їжі може бути індикатором соціального престижу. Крім того, їжа має роль нагороди. Повнота часто підсвідомо розцінюється як ознака солідності та розсудливості (процитуємо Нормана Мейлера: «…політики не мають бути худими. Худі люди на провідних місцях не вселяють довіри»). До речі, варто зазначити й те, що їжа може бути захистом від небажаного шлюбу чи слугувати як алібі за невдач у соціальних відносинах у житті. Підвищене вживання їжі може бути заміною, підсвідомою компенсацією незадоволення в одній або в більшості цих галузей, компенсацією досить надійною, адже в більшості випадків вона є легкодоступною.
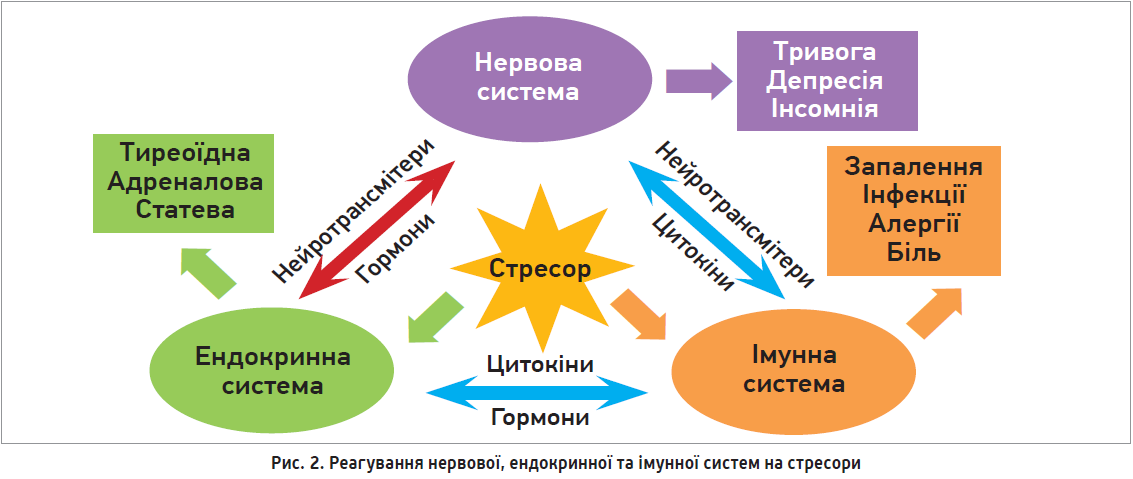
Проблему ожиріння слід завжди розглядати з позиції мультидисциплінарного підходу. Згідно з поглядом сучасної психосоматики, дифузна нейроімунноендокринна система є універсальною системою реагування, контролю та захисту організму (рис. 2) (Kvetnoy I. M. et al., 2002).
Вплив будь-якого стресора (емоційного, фізичного, інфекційного) провокує реагування нервової, ендокринної та імунної систем; натомість кожна з них має свій діапазон реагування. Так, реакція нервової системи у відповідь на стрес проявляється тривогою, депресією, порушеннями сну, імунної – запаленням, зниженням активності імунної системи, розвитком алергічних реакцій, ендокринної – зміною активності тиреоїдної, адреналової та статевої панелей. Саме тому стрес має ключову роль у порушенні роботи відповідних систем і функціонуванні гомеостатичної рівноваги організму загалом.
Окремо слід зазначити, що розвиток ожиріння й асоційованого з ним метаболічного синдрому має психосоціальну складову, причому зростання впливу соціальних факторів прискорює його прогресування. Саме тому терапією першої лінії зазначеного стану є насамперед трансформація актуальних життєвих стратегій пацієнта, основними мішенями якої є страх, агресія, небезпека, алекситимія.
Тісний зв’язок соціальних компонентів в етіології ожиріння є доведеним. Згідно з дослідженням J. Bressan і співавт. (2013), велику значущість мають батьківська родина, освіта, робота, дім, сусіди, спосіб життя, сон, сприйняття себе. Крім того, слід зауважити й те, що психосоціальний тип ожиріння включає стрес, завдання стресу, нездоровий спосіб життя, безсоння, низьку самооцінку, нехтування власними потребами (Pervanidou P. et al., 2011).
Отже, стрес, тривога та депресія мають визначальну роль у генезі ожиріння, адже спричиняють неадекватну фізичну активність, збільшення вживання шкідливої їжі, надлишкове вживання алкоголю. Варто відзначити доказову модель асоціації між психічними розладами й ожирінням, згідно з якою ожиріння та депресія мали значну та двоспрямовану асоціацію. Що стосується тривожних розладів, то докази були помірними, але залишалися. Важливим фактором у генезі надлишку жирової тканини є гендер, адже жінки більше схильні до розвитку ожиріння, особливо в період менопаузи (Rajan T. M. et al., 2017). Додатково варто звернути увагу на те, що наша влада над їжею «притупляється відсутністю сну». Так, у дослідженні S. M. Greer і співавт., де вивчалася активність мозку вранці після недосипання, позбавлення сну спричиняло більшу активність мозку в мигдалині – зоні, пов’язаній із мотивацією поїсти. Крім того, позбавлення сну зменшувало активність у регіонах лобної та острівцевої кори, пов’язаних з оцінкою й вибором продуктів харчування.
Варто нагадати цікаві висновки дослідження H. Berthoud і співавт. (2017): саме мозок є головним винуватцем розвитку ожиріння. Автори пояснюють це тим, що мозок має ключову роль у контролі споживання та витрати енергії. Згідно з традиційним поглядом, такий контроль здійснюється завдяки гомеостатичній регуляції маси тіла під впливом гіпоталамуса. Крім того, існує й гедонічний контроль апетиту за допомогою кіркових і підкіркових ділянок мозку, котрі обробляють зовнішню сенсорну інформацію, винагороду, пізнання та виконавчі функції. Отже, гедонічний контроль під час взаємодії з гомеостатичним контролем регулює масу тіла гнучко й адаптивно, враховуючи умови навколишнього середовища. Оскільки більша частина контролю перебуває поза свідомістю, когнітивні обмеження у світі достатку ускладнюються. Саме тому лікування та профілактика ожиріння мають бути раціональніше спрямованими на складні та часто надмірні механізми, що лежать в основі цієї взаємодії.
Кандидат медичних наук Світлана Вікторівна Болгарська (ДУ «Інститут ендокринології та обміну речовин ім. В. П. Комісаренка НАМН України»)  у своєму виступі розповіла про основні бар’єри, котрі перешкоджають ефективному веденню пацієнтів з ожирінням.
у своєму виступі розповіла про основні бар’єри, котрі перешкоджають ефективному веденню пацієнтів з ожирінням.
На початку виступу доповідачка надала результати наймасштабнішого дослідження з ожиріння ACTION, яке вивчало прийняття, поведінку та бар’єри для ефективного подолання ожиріння серед людей з ожирінням (n=14 502) та лікарів (n=2785) в 11 розвинених країнах на 5 континентах (Kaplan L. M., 2018). Виявлено, що в середньому серед людей з ожирінням було лише 7 спроб позбавитися надмірної маси тіла та лише 1 із 10 пацієнтів підтримувала досягнений цільовий рівень ІМТ протягом року. Крім того, серед таких пацієнтів спостерігаються низька мотивація та відсутність обговорення проблеми з лікарем. Тільки 71% людей з ожирінням за останні 5 років мали спробу обговорення з лікарем їхньої маси тіла та методів схуднення; лише 55% із них отримали діагноз ожиріння в історії хвороби; тільки 24% із них було призначено повторний прийом для моніторингу ефективності лікування.
Варто зазначити, що люди з ожирінням мотивовані долати надмірну масу тіла, якщо відчувають контакт із лікарем, вірять, що це можливо, мають довіру до лікаря та його знань. Натомість лікарі мотивовані допомогти людині з ожирінням, якщо відчувають достатньо знань або мали спеціалізовану підготовку, відчувають контакт із хворим, зафіксували діагноз ожиріння в історії хвороби пацієнта та відчувають його вмотивованість.
Окремо слід наголосити на проблемі ЦД 2 типу як одного з найчастіших ускладнень ожиріння. Відомо, що контроль маси тіла за ЦД 2 типу – другий за важливістю параметр контролю після глікованого гемоглобіну. Так, зниження маси тіла на 5-10% сприяє нормалізації артеріального тиску, толерантності до глюкози, ліпідного профілю крові. Результати досліджень свідчать, що тривала ремісія ЦД 2 типу спостерігається при зниженні маси тіла до цільового рівня (Lean et al., 2018), при цьому в арсеналі ендокринолога важливе значення мають деякі медикаментозні цукрознижувальні препарати. Доказовими та найбезпечнішими препаратами, котрі знайшли широке застосування серед пацієнтів з ожирінням і ЦД 2 типу, є агоністи рецепторів глюкагоноподібного пептиду‑1, зокрема ліраглутиду. У численних дослідженнях застосування цього препарату продемонструвало високу ефективність у зниженні маси тіла, контроль рівня глікемії та водночас хороший профіль безпеки (порівняно з іншими цукрознижувальними лікарськими засобами цієї групи).
Отже, грамотний підхід до лікування з боку лікаря, достатня мотивація хворого, довіра та злагода в стосунках між лікарем і пацієнтом мають важливе значення в менеджменті ожиріння. Саме ці чинники є одними з головних для успішного подолання бар’єрів, які перешкоджають адекватній і швидкій корекції надмірної маси тіла, а також пов’язаних із нею супутніх станів.
Підготувала Лілія Нестеровська
Медична газета «Здоров’я України 21 сторіччя» № 6 (499), 2021 р.