25 березня, 2021
Тактика ведення пацієнтів із гострими респіраторними захворюваннями: сучасні можливості
За даними інформаційного бюлетеня «Грип і гострі респіраторні вірусні інфекції (ГРВІ) в Україні» за 9-й тиждень 2021 р. (01-07.03.2021), лише протягом зазначеного тижня на ГРВІ захворіли 201 295 людей, із них 47,6% – діти віком до 17 років. Інтенсивний показник захворюваності становить 529,8 на 100 тис. населення, що на 9,1% перевищує епідемічний поріг, розрахований для України. За цей тиждень проти грипу вакциновано 1021 людину, а з початку епідемічного сезону щеплення зробили 192 310 осіб. Такі показники свідчать про те, що попри пандемію коронавірусної хвороби (COVID‑19) загроза грипу та ГРВІ залишається вагомою проблемою сімейної медицини, котра потребує уваги всіх представників медичної спільноти: лікарів, фармацевтів і науковців.
ГРВІ та грип небезпечні не лише як інфекційні захворювання, асоційовані з розладом дихальної функції, а й як патологічні стани, здатні порушувати стійкість функціонування імунітету, спричиняти погіршення перебігу хронічних неінфекційних захворювань, у тому числі серцево-судинних, автоімунних, метаболічних (передусім цукрового діабету). Більшість летальних випадків унаслідок ускладнень грипу та ГРВІ припадає на вікову категорію понад 65 років, яка складає основний контингент пацієнтів сімейного лікаря. Крім того, ГРВІ є масовими захворюваннями, здатними набувати форми епідемій або навіть пандемій, що робить їх вагомими медико-соціальними й соціально-економічними проблемами. Іншими несприятливими аспектами ведення пацієнтів із ГРВІ виступають недосконалість наявної етіотропної терапії, високий потенціал вторинних бактеріальних ускладнень і водночас необґрунтоване застосування антибіотиків. Саме тому питання дієвої профілактики, вчасної діагностики та належного лікування гострих респіраторних захворювань залишаються найактуальнішими в щоденній роботі лікарів загальної практики.
Загалом арсенал засобів боротьби з ГРВІ та грипом включає вакцинацію проти грипу, неспецифічні методи профілактики, застосування противірусних препаратів і симптоматичне лікування. Неспецифічні методи профілактики грипу та ГРВІ передбачають уникнення контакту з особами, які мають прояви респіраторної інфекції; обмеження відвідування місць великого скупчення людей; часте провітрювання приміщень; часте миття рук із милом; мінімізація доторкань до очей, носа чи рота немитими руками; уникнення обіймів, поцілунків і рукостискань; прикривання носа та рота при чханні або кашлі одноразовою носовою серветкою, котру одразу після використання потрібно викинути; дотримання соціальної дистанції не менше 2 м.
Тяжкість перебігу грипу залежить від імунітету; штаму вірусу та вторинних бактеріальних інфекцій, що можуть розвиватися як ускладнення після зараження вірусом грипу; наявності фонових захворювань; генетичних особливостей організму. Різні комбінації всіх цих факторів пояснюють те, що одні люди хворіють на грип практично без жодних зовнішніх проявів, а в інших вірус грипу спричиняє серйозні ускладнення чи навіть стає причиною смерті. Ускладненнями грипу можуть бути пневмонія, верхньощелепний синусит, загострення бронхіальної астми, хронічного обструктивного захворювання легень і хронічного бронхіту, ураження центральної нервової системи (менінгіт, енцефаліт), ураження серця (міокардит, перикардит).
Діагностика ГРВІ та грипу потребує часу та коштів, але лікування цих захворювань необхідно розпочинати якомога раніше, не очікуючи на результати лабораторних досліджень. Причиною цього є те, що вже через 8 год після потрапляння в організм кількість реплікації вірусу становить 103 копії, а через 24 год – 1027 копій. Паралельно наростають симптоми інтоксикації та прогресує клінічна симптоматика. Загалом, якщо від моменту появи симптомів минуло понад 48 год, потреби в проведенні тестування немає, оскільки істотно вплинути на тривалість захворювання за допомогою лікарських засобів уже неможливо.
Противірусне лікування рекомендоване для пацієнтів із тяжким, ускладненим або прогресуючим захворюванням як в амбулаторних умовах, так і в умовах стаціонару. Амбулаторне противірусне лікування може призначатися пацієнтам із підтвердженим або клінічно встановленим діагнозом грипу, які до цього захворювання були відносно здоровими і мають низький ризик розвитку ускладнень. Противірусне лікування доцільне лише в тих випадках, коли може бути розпочате протягом 48 год після появи симптомів хвороби. При прийнятті рішення щодо початку противірусного лікування не слід очікувати на лабораторне підтвердження грипу.
За рекомендаціями Товариства інфекційних хвороб Америки (2018), для лікування неускладненого грипу рекомендовані 4 противірусні препарати: інгібітори нейрамінідази (озелтамівір, занамівір, перамівір) та інгібітор ендонуклеази балоксавір марбоксил. Амантадин і ремантадин не рекомендовані для застосування у зв’язку з високим рівнем резистентності циркулювальних вірусів грипу А до цих препаратів. Якщо лікування розпочалося протягом 48 год від початку симптомів, усі лікарські засоби скорочуватимуть тривалість захворювання менш ніж на 1 день. Що раніше розпочати лікування, то кращим буде його ефект.
Слід зауважити, що сезонний вірус грипу A (H1N1), який був поширений до 2009 р., продемонстрував зростання резистентності до озелтамівіру. Своєю чергою, використання занамівіру обмежене, оскільки він вводиться за допомогою інгаляційного пристрою, застосування котрого може бути складним, особливо в літніх пацієнтів.
У зв’язку з переліченими фактами лікування ГРВІ та грипу переважно є симптоматичним: спокій і застосування нестероїдних протизапальних препаратів або парацетамолу. У зв’язку з ризиком розвитку синдрому Рея не слід застосовувати препарати ацетилсаліцилової кислоти, особливо в дітей і підлітків.
Коінфекція грипом і COVID‑19 може мати значний вплив на лікування та прогноз захворювання. Така коінфекція зазвичай пов’язана з потребою в більшій увазі до пацієнта, збільшенням тривалості перебування в стаціонарі та розвитком гострого респіраторного дистрес-синдрому. Так, у дослідженні за участю 105 пацієнтів, котрі померли з позитивним результатом полімеразно-ланцюгової реакції (ПЛР) на SARS-CoV‑2, коінфекція вірусом грипу була знайдена у 22,3%, респіраторно-синцитіальним вірусом і бокавірусом – у 9,7%, вірусами парагрипу – в 3,9%, метапневмовірусом – у 2,9%, аденовірусом – в 1,9%. Коінфекція COVID‑19 у поєднанні з грипом може демонструвати хибнонегативні результати ПЛР тестів на SARS-CoV‑2, що може зумовити недооцінку захворюваності на COVID‑19.
Значна поширеність грипу та ГРЗ, імовірність тяжкого перебігу й розвитку різноманітних ускладнень цих захворювань, а також незначна кількість доступних методів лікування зумовлюють потребу в створенні, вивченні та застосуванні новітніх фармацевтичних препаратів із високими показниками ефективності й хорошим профілем безпеки.
Терапевтичне використання антитіл (АТ) є одним з основних досягнень біофармацевтики ХХ століття. АТ уже активно використовуються в онкології, імунології, трансплантології та інших галузях медицини. Проте ширше використання препаратів на основі АТ стримується через високу вартість їх виробництва та часті побічні ефекти. Шляхом для подолання цих обмежень може бути використання високих розведень АТ.
За цією технологією було створено групу препаратів для лікування різних захворювань залежно від специфіки застосовуваних АТ. У низці доклінічних і клінічних досліджень продемонстровано, що високі розведення АТ до інтерферону-γ ефективні проти грипу й інших респіраторних інфекцій. На відміну від традиційних препаратів на основі AТ препарати високих розведень спричиняють конформаційні зміни молекул-мішеней (у цьому випадку інтерферону-γ) та покращують їхнє зв’язування з відповідними рецепторами. Експериментальні дослідження на мишах довели, що застосування високих розведень АТ до інтерферону-γ збільшують виживаність мишей, інфікованих грипом А. На тлі застосування АТ показник виживаності був зіставним із показником за призначення озелтамівіру (95 та 75% відповідно в підгрупі, інфікованій штамом H3N8, й 80 і 70% у підгрупі, інфікованій штамом H1N1), а також достовірно перевищував значення в групі плацебо (Tarasov S. A. et al., 2020).
Вимоги до сучасних противірусних препаратів включають пригнічення сенсибілізації слизових до вірусу, імуномодулювальний вплив, відсутність ускладнень та загострень хронічних патологічних станів, широкий спектр противірусної активності, відсутність формування резистентності, можливість багаторазового застосування й низьку токсичність. Цим вимогам відповідає препарат на основі високих розведень АТ Ергоферон. До складу Ергоферону входять АТ до інтерферону-γ, АТ до CD4+ та АТ до гістаміну. Ергоферон є одночасно етіотропним, патогенетичним і симптоматичним засобом при ГРВІ й грипі завдяки поєднанню противірусного, протизапального й антигістамінного ефектів. Вплив Ергоферону включає покращення розпізнавання вірусів, зупинку їх реплікації, а також знешкодження та видалення вірусів. За рахунок комплексної дії Ергоферон забезпечує зменшення набряку слизової оболонки дихальних шляхів, зниження вираженості алергічних реакцій і зниження тонусу гладенької мускулатури бронхів.
Противірусний механізм реалізується за рахунок здатності Ергоферону стимулювати продукцію інтерферонів (вірус-індукована продукція), а також підсилювати функціональну активність CD4+-рецепторів, що зумовлює пришвидшення реалізації власного імунного захисту. Широкий спектр противірусної активності Ергоферону включає віруси грипу та парагрипу, респіраторно-синцитіальний вірус, риновіруси, аденовіруси, герпес-віруси, ротавіруси, ентеровіруси та коронавіруси.
! Ергоферон має широкий спектр противірусної активності.
За даними міжнародної наглядової програми «Ермітаж», у якій узяли участь 8411 пацієнтів із клінічними проявами ГРВІ чи грипу, питома вага хворих із нормальною температурою тіла на 1-й день лікування Ергофероном становила 29%, на 2-й – 78%, на 3-й – 95% (Геппе А. та співавт., 2017).
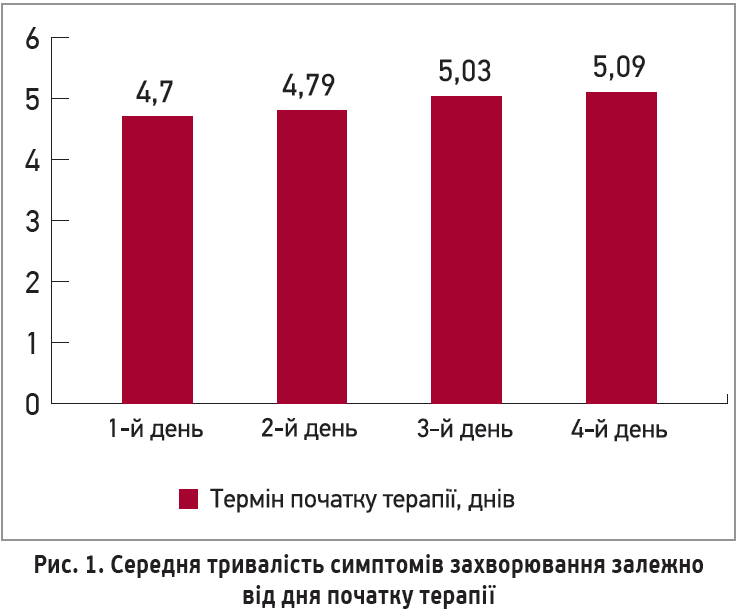
Надзвичайно важливою в клініці є висока ефективність Ергоферону за початку лікування на будь-якій стадії захворювання. Різниця в тривалості всіх симптомів захворювання в пацієнтів, які розпочали лікування в 1-шу та 4-ту добу, склала 9,4 год (рис. 1) (Геппе А. та співавт., 2017).
! Терапевтичний ефект Ергоферону розвивається вже після 1-го дня лікування, в 1/3 пацієнтів нормалізується температура тіла.
Ергоферон зменшує потребу в додатковій антибактеріальній терапії та вже на 3-й день лікування сприяє елімінації вірусів з організму в 47% пацієнтів. Так, у дослідженні О. Л. Заплатнікова та співавт. (2016) частка пацієнтів із виділенням вірусу станом на початок лікування за даними ПЛР складала 71%, а на 3-4-й день лікування – вже 24%.
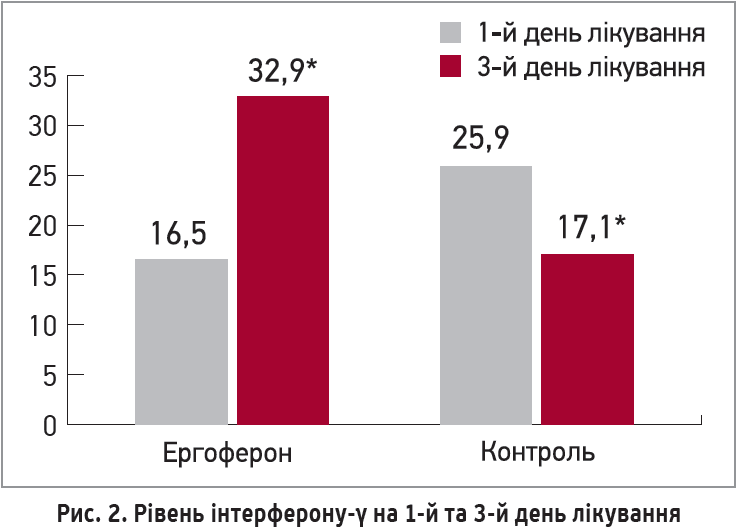
За даними С. О. Крамарьова та Л. В. Закордонець (2014), Ергоферон відновлював рівень інтерферону-γ в дітей із ГРВІ середнього ступеня тяжкості з вихідними низькими його показниками (рис. 2). Важливо, що за вихідного високого рівня інтерферону-γ застосування Ергоферону не зумовлює посилення його продукції.
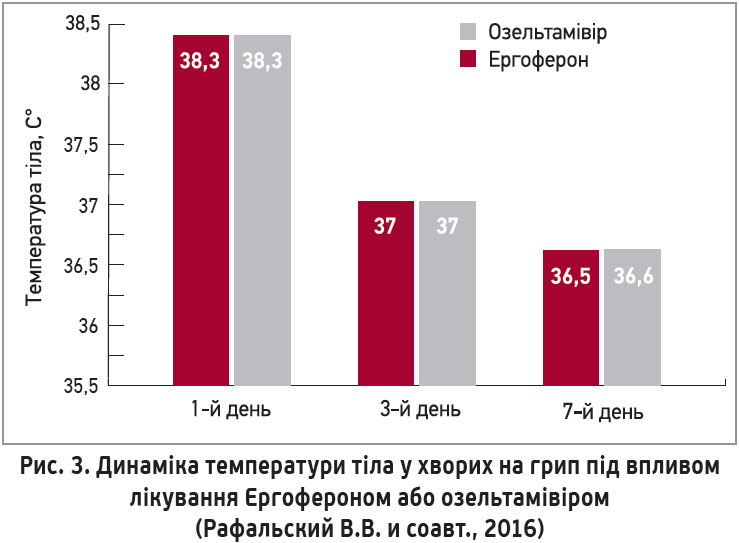
В. В. Рафальський і співавт. (2016) довели, що вплив Ергоферону на температуру тіла та вираженість симптомів інтоксикації при грипі зіставний з озелтамівіром.
! Ергоферон – комплексна етіотропна, патогенетична, симптоматична терапія ГРВІ та грипу на будь-якій стадії захворювання, ефективність якої зіставна з озельтамівіром (рис. 3).
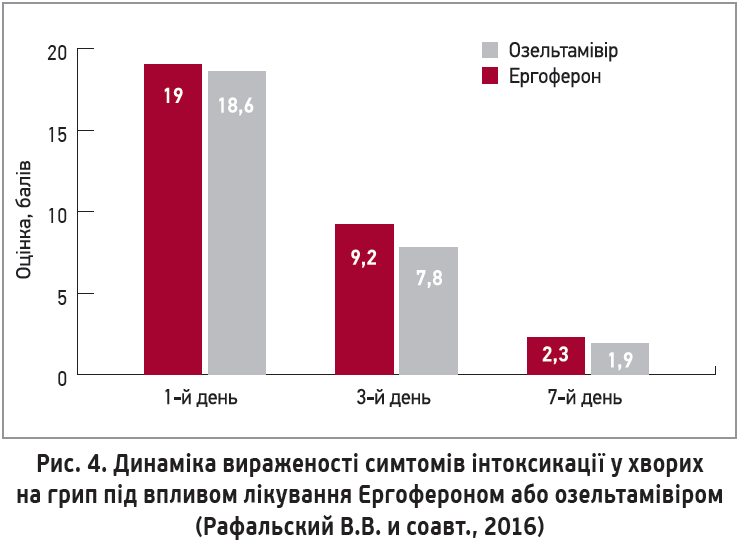
У дослідженні М. П. Костінова та співавт. (2019) взяли участь 342 пацієнти з ГРВІ, яких було рандомізовано в групи Ергоферону та плацебо. Застосування Ергоферону спричиняло зменшення тривалості лихоманки в середньому на 10 год, а також супроводжувалося більшою кількістю випадків з абортивним перебігом лихоманкового періоду (1-2 дні) порівняно з плацебо. У групі Ергоферону не було жодного пацієнта з тривалістю лихоманки понад 6 днів; натомість у групі плацебо тривала лихоманка спостерігалася в 10% учасників. За даними лікарського огляду з оцінкою за шкалою ССQ на 3-й день лікування вираженість симптомів ГРВІ в пацієнтів групи Ергоферону знижувалася більш ніж удвічі. Отримані об’єктивні дані збігалися із суб’єктивною оцінкою за опитувальником WURSS‑21. Пацієнти групи Ергоферону відзначали суттєве покращення самопочуття, зменшення вираженості симптомів ГРВІ та відновлення щоденної активності вже на 2-5-й день захворювання (рис. 4). Важливо, що Ергоферон продемонстрував відмінні показники безпеки та переносимості, а також відсутність міжлікарських взаємодій з іншими препаратами.
За даними фармаконагляду, за період 2010-2019 рр. не було зафіксовано жодного повідомлення щодо побічних ефектів Ергоферону. Клінічна ефективність і безпека застосування Ергоферону за ГРВІ та грипу була доведена за допомогою кількох рандомізованих контрольованих досліджень (РКД), 4 з яких характеризуються найвищим рівнем доказовості – РКД з подвійним сліпим плацебо-контролем. У цих дослідженнях Ергоферон забезпечував ефективну противірусну й патогенетичну терапію незалежно від етіології ГРВІ та його клінічної картини (Никифоров В. В., Руженцова Т. А., 2019).
Загалом Ергоферон сприяє інволюції симптомів ГРВІ та грипу до 2-3 дня лікування незалежно від термінів початку терапії. На 1-й день лікування нормалізується температура тіла в ⅓, на 2-й день усуваються симптоми інтоксикації в 65% пацієнтів, катаральні явища – в 42% пацієнтів, нормалізується температура тіла – в 78% хворих. На 3-й день у 47% пацієнтів спостерігається елімінація збудника.
Клінічні переваги Ергоферону в лікуванні вірусних інфекцій полягають у реалізації ефекту за рахунок фізіологічних механізмів, комплексній дії, швидкому усуненні основних симптомів, достатньому рівні доказовості, досягненні ефекту незалежно від стадії захворювання, мінімальній імовірності розвитку побічних явищ і резистентності, широкому спектрі противірусної активності (Крамарев С. А., Закордонец Л. В., 2019; Заплатников А. Л. и соавт., 2016; Костинов М. П., 2011).
! Також застосування Ергоферону в пре- та поствакцинальний період підвищує ефективність вакцинації, забезпечує неспецифічну профілактику ГРВІ та грипу в момент становлення поствакцинального імунітету. Препарат має профілактичну ефективність відносно ГРВІ негрипозної етіології, запобігає розвитку інтеркурентних захворювань у поствакцинальний період.
Для практичного лікаря це означає високу ефективність в усуненні клінічних проявів грипу та ГРВІ, відмінні показники безпеки й можливість уникнути поліпрагмазії та несприятливих явищ на тлі застосування синтетичних лікарських засобів.
Вибір препарату для лікування кашлю як симптому ГРІ практично завжди пов’язаний із необхідністю постійного динамічного контролю клінічної картини в пацієнта для зміни засобу в разі переходу сухого кашлю у вологий. Клінічно доведено, що за рахунок регуляції рефлекторних і запальних механізмів розвитку кашлю Ренгалін ефективний як при сухому, так і при вологому кашлі на будь-якому етапі інфекційно-запального процесу при ГРІ [9]. Слід зазначити, що, за даними досліджень, модифікувальний вплив АТ, котрі входять до складу Ренгаліну, на збудливість кашльового центру та поріг чутливості кашльових рецепторів на тлі появи продуктивного кашлю не призводить до порушення евакуації утворюваного мокротиння навіть у комбінації з муколітиками.
! Ренгалін чинить протизапальний ефект, порівняно з фенспіридом зменшує вираженість денного кашлю у 2,5 рази. Ренгалін сприяє нормалізації аускультативної картини в 50% пацієнтів уже на 4-й день.
Ренгалін за рахунок комплексної протизапальної, бронхолітичної, протинабрякової та протикашльової дії гнучко регулює активність кашльового центру, контролює запалення в респіраторному тракті та допомагає купірувати чи ослабити кашель залежно від характеру та стадії інфекційного процесу, завдяки чому швидко полегшує симптоми кашлю без розвитку небажаних явищ.
Медична газета «Здоров’я України 21 сторіччя» № 4 (497), 2021 р.