9 листопада, 2025
Рекомендації щодо пацієнт-орієнтованого використання ведолізумабу в лікуванні хвороби Крона
Хвороба Крона (ХК) характеризується рецидивувально-ремітуючим або хронічно прогресуючим запаленням, яке може уражати весь шлунково-кишковий тракт, проте найчастіше уражає термінальний відділ клубової кишки та проксимальний відділ ободової кишки [1]. ХК може супроводжуватися незворотними структурними змінами, включаючи фіброз та утворення виразок, що призводить до стриктур, абсцесів, фістул, які уражають усю товщу стінки кишки та прилеглі структури [1, 2]. Причини виникнення ХК різноманітні та численні, значну роль мають генетичні чинники, стан мікробіоти та імунної системи кишечнику, а також зовнішні фактори, зокрема куріння й дієта [1, 3].
Клінічний перебіг і симптоми ХК можуть значно варіювати [4-6]; зазвичай пацієнти скаржаться на абдомінальний біль, втрату апетиту, зниження маси тіла, діарею, ректальні кровотечі та втому [1, 3, 7]. Позакишкові прояви спостерігають у 6-47% пацієнтів із запальними захворюваннями кишечнику (ЗЗК) [8]; вони включають ураження шкіри (гангренозна піодермія, вузлувата еритема), суглобів (периферичний артрит) та офтальмологічну патологію (передній увеїт) [9]. Хоча захворювання може розпочинатися з легкої форми, із часом природний прогресуючий перебіг ХК сприяє виникненню серйозних ускладнень у значної частки хворих, якщо хвороба не лікується належно [6].
ХК асоціюється зі значним ушкодженням кишечнику; історично рівень хірургічних втручань при цій патології був досить високим. Оперативне ведення пацієнтів із ХК не завжди має лікувальний ефект, при цьому показники післяопераційних рецидивів залишаються надзвичайно високими: через 5 років після оперативного втручання ендоскопічний рецидив виникає майже у 89% хворих [10]. Крім того, оперативні втручання супроводжуються ризиком розвитку потенційно серйозних ускладнень, включаючи неспроможність анастомозу, внутрішньочеревну кровотечу, кишкову непрохідність, інфекції, в рідкісних випадках – ризиком смерті [11]. Рівень летальності при планових операціях у хворих на ХК становить 0,6%, тоді як у разі екстрених втручань він зростає до 3,6% [11].
Лікування ХК
Нині не існує терапевтичної опції ХК, яка б забезпечувала повне одужання. Раніше фармакотерапія ґрунтувалася на «поетапному» підході, який фокусувався на контролі симптомів захворювання. Лікування зазвичай розпочинали зі стероїдів, аміносаліцилатів або тіопуринових імуносупресорів, після чого призначали ефективнішу терапію за неефективності стандартної. Однак такий підхід мав мінімальний вплив на прогресування хвороби, через що в багатьох пацієнтів перебіг ХК залишався погано контрольованим; хворі потребували хірургічного втручання [1].
Кінцева мета сучасної медикаментозної терапії ХК полягає у зміні природного перебігу захворювання, запобіганні або суттєвому відтермінуванні прогресування, яке призводить до несприятливих наслідків. З еволюцією фармакотерапії, появою нових терапевтичних цілей та впровадженням сучасних препаратів лікувальний ландшафт ХК стає дедалі складнішим.
Ведолізумаб: кишковоселективна таргетна терапія ЗЗК
Зараз уже схвалені для клінічного використання або перебувають на стадії дослідження декілька таргетних препаратів для лікування ЗЗК, у т. ч. ХК; до них належать антагоністи фактора некрозу пухлини α (антиTNFα; інфліксимаб, адалімумаб, цертолізумаб пегол), які першими отримали схвалення для лікування ХК, а також антагоністи інтерлейкінів (устекінумаб, ризанкізумаб) та інгібітори Янус-кіназ (упадацитиніб) [1, 3]. З моменту свого схвалення Європейським агентством з лікарських засобів й Управлінням з контролю за якістю продуктів харчування та лікарських засобів США у 2014 р. ведолізумаб залишається єдиним кишковоселективним антилімфоцитарним препаратом, призначеним для лікування ХК [31, 32]. Його застосовують для лікування пацієнтів із помірно тяжким / тяжким перебігом активної ХК, які недостатньо чи взагалі не відповідають на стандартну терапію або не переносять традиційну терапію / антиTNFα-препарати [31, 32].
Шляхи, задіяні в міграцію лімфоцитів, патогенез ХК і механізми дії ведолізумабу, докладно описані іншими авторами [33, 34]. Ведолізумаб вибірково зв’язується з α4β7-інтегриновим гетеродимером, що експресується на Т-лімфоцитах, та запобігає його взаємодії з адгезивними молекулами адресину слизової оболонки кишечнику‑1 (MAdCAM‑1) на ендотеліальних клітинах кишечнику (рис. 1) [31, 32, 35].
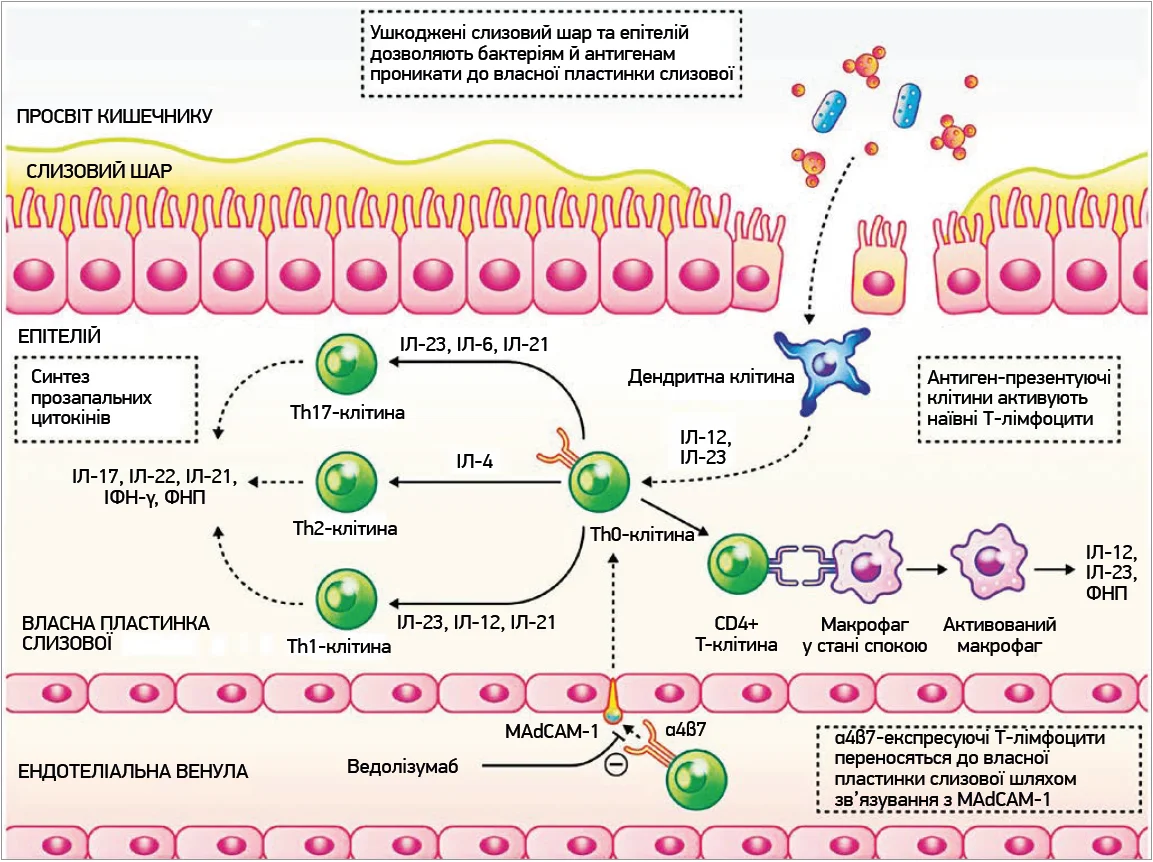 Рис. 1. Дисрегуляція міграції лімфоцитів при ХК та механізми дії ведолізумабу
Рис. 1. Дисрегуляція міграції лімфоцитів при ХК та механізми дії ведолізумабу
Примітки: ІЛ – інтерлейкін; ІФН – інтерферон; ФНП – фактор некрозу пухлини.
Взаємодія α4β7-інтегрину з MAdCAM‑1 є ключовим моментом у контролюванні міграції кишковоспрямованих Т-лімфоцитів у слизову оболонку кишечнику, що надзвичайно важливо для підтримання нормального імунного нагляду.
На відміну від інших антиінтегринів, як-от наталізумаб (який блокує як зв’язування α4β7 з MAdCAM‑1, так і α4β1-інтегрину з VCAM‑1) або етролізумаб (що зв’язується з β7-субодиницею як α4β7-, так і αEβ7-інтегринів), ведолізумаб інгібує лише взаємодію α4β7-інтегрину з MAdCAM‑1 [33]. Така висока селективність ведолізумабу забезпечує винятково кишковоспрямований механізм дії, оскільки як MAdCAM‑1, так і α4β7-інтегрин переважно експресуються в лімфоїдній тканині кишечнику та мають низьку експресію в позакишкових тканинах [36]. Блокуючи α4β7-інтегрин, ведолізумаб пригнічує міграцію декількох типів імунних клітин до кишечнику, зокрема Т-лімфоцитів; це знижує секрецію прозапальних цитокінів і зменшує запальну реакцію, притаманну ХК [33]. Як буде продемонстровано далі у цьому огляді, кишкова селективність ведолізумабу трансформувалася в хорошу довгострокову безпеку та переносимість, що робить цей препарат найдоцільнішим для використання порівняно з іншими біологічними засобами.
Ведолізумаб – ефективний засіб для лікування ХК
Клінічні дані
В базовому дослідженні ІІІ фази GEMINI 2 внутрішньовенне введення (в/в) ведолізумабу продемонструвало високу ефективність як в індукції, так і підтриманні клінічної ремісії (її визначали за індексом активності ХК (ІАХК) ≤150) у пацієнтів із помірно тяжкою / тяжкою ХК. Клінічної ремісії на 6-му тижні досягли 14,5% пацієнтів, які отримували індукційні дози ведолізумабу (300 мг в/в) на 0-му та 2-му тижні, порівняно з 6,8% хворих із групи плацебо (р=0,02). В підтримувальній фазі дослідження пацієнтів із клінічною відповіддю (котру визначали як зниження значень ІАХК на ≥70 балів від початкового рівня) на 6-му тижні рандомізували для в/в введення 300 мг ведолізумабу (1 р/8 тиж (Q8W) або 1 р/4 тиж (Q4W)) або плацебо. На 52-му тижні 39,0 і 36,4% пацієнтів, які отримували ведолізумаб Q8W та Q4W відповідно, перебували в стані клінічної ремісії (первинна кінцева точка) порівняно з 21,6% хворих із групи плацебо (р<0,001 та р=0,004 відповідно). Серед пацієнтів, які досягли клінічної відповіді на 6-му тижні, 43,5% хворих отримували ведолізумаб за схемою Q8W, а 45,5% пацієнтів отримували ведолізумаб за схемою Q4W; усі вони продовжували утримувати клінічну відповідь на 52-му тижні, тоді як у групі плацебо в цей час лише 30,1% пацієнтів досягли клінічної відповіді (р=0,01 і р=0,005 відповідно). Ретроспективний аналіз даних GEMINI 2 продемонстрував, що пацієнти, які отримували ведолізумаб, мали помірно тяжкий перебіг ХК (ІАХК ≤330) та значніше зменшення абдомінального болю, частоти випорожнень на 6-й тиждень, а також кращі показники клінічної відповіді й ремісії до 52-го тижня порівняно з пацієнтами із тяжким перебігом (ІАХК >330) захворювання [63]. Ремісію без застосування кортикостероїдів на 52-му тижні констатували в 31,7 та 28,8% пацієнтів, які отримували ведолізумаб Q8W і Q4W відповідно, та в 15,9% хворих із групи плацебо (р=0,02 й р=0,04 відповідно) [37]. У дослідженні GEMINI 3, в якому вивчали ефективність індукційної терапії ведолізумабом, у загальній когорті пацієнтів, котру становили особи з попередньою неефективністю антиTNFα-терапії та наївні пацієнти щодо антиTNFα, ведолізумаб забезпечував досягнення кращих показників клінічної відповіді (зниження ІАХК ≥100 балів) та клінічної ремісії (ІАХК ≤150) на 6-му й 10-му тижнях порівняно із плацебо [38].
Показники безпеки
Згідно з даними інтегрованого аналізу результатів 6 клінічних досліджень, проведених за участю хворих на ХК і виразковий коліт, не зафіксовано підвищення частоти небажаних явищ (НЯ) або серйозних НЯ, в т. ч. шлунково-кишкових подій, інфекцій, порівняно із плацебо серед 2830 пацієнтів, які протягом 4811 пацієнто-років отримували ведолізумаб [69]. Показник частоти виникнення будь-яких інфекцій, скоригований з урахуванням тривалості застосування препарату, був нижчим у пацієнтів, які отримували ведолізумаб, на відміну від хворих, котрі приймали плацебо (63,5/100 пацієнто-років vs 82,9/100 пацієнто-років), причому більшість інфекцій мала легкий або помірний перебіг [69]. Як свідчать дані дослідження GEMINI LTS, профіль безпеки ведолізумабу в хворих на ХК залишався стабільним протягом 8 років. Упродовж цього часу не виявлено нових несподіваних проблем із безпеки, асоційованих із застосуванням ведолізумабу, не зафіксовано зростання частоти інфекційних ускладнень, інфузійних реакцій, ураження печінки та випадків прогресуючої мультифокальної лейкоенцефалопатії [40]. Порівняння частоти виникнення злоякісних новоутворень, зареєстрованих у 1785 пацієнтів у дослідженні GEMINI LTS із мінімальним терміном динамічного спостереження 1 рік після ініціації терапії ведолізумабом і показниками з комерційної бази даних, продемонструвало, що кількість випадків злоякісних новоутворень серед осіб, які отримували ведолізумаб, не перевищувала рівня у контрольній популяції, зіставній за віком і статтю [70]. У дослідженні VISIBLE2 загальні дані щодо безпеки були зіставними в пацієнтів, які отримували ведолізумаб підшкірно (п/ш) та приймали плацебо; 4,0 та 8,2% пацієнтів, котрі отримували ведолізумаб п/ш і плацебо відповідно, припинили участь у дослідженні через виникнення НЯ. В когорті пацієнтів, які отримували ведолізумаб п/ш, 73,5% осіб мали щонайменше одне НЯ порівняно із 76,1% у групі плацебо. Серйозні НЯ виникали у 8,4 і 10,4% пацієнтів, що отримували ведолізумаб п/ш і плацебо відповідно [41]. Профіль безпеки п/ш введення ведолізумабу в дослідженні VISIBLE2 відповідав відомому профілю безпеки в/в ведолізумабу, описаному в дослідженні GEMINI 2 [37].
Ведолізумаб забезпечує загоєння слизової у хворих на ХК
Загоєння слизової, яке також називають ендоскопічною ремісією, асоціюється із кращими довгостроковими результатами та вважається одним із найкращих показників здатності терапії змінювати природний перебіг ХК. Різні клінічні дослідження та випробування, проведені в реальній клінічній практиці, довели здатність ведолізумабу сприяти загоєнню слизової [42]. Відкрите дослідження VERSIFY 3b фази стало першим великим проспективним випробуванням, у якому оцінювали ендоскопічне, радіологічне та гістологічне загоєння слизової при застосуванні ведолізумабу в пацієнтів з активною ХК. На 26-му тижні 11,9% хворих досягли первинної кінцевої точки – ендоскопічної ремісії (яку визначали за значенням простого ендоскопічного ІАХК (ПЕ ІАХК) ≤4). Протягом 52-тижневого субдослідження (n=56) ендоскопічну ремісію мали 17,9; 16,1 та 17,9% хворих на 14-му, 26-му та 52-му тижнях відповідно [42]. Як і клінічні результати, показники ендоскопічної ремісії були кращими в пацієнтів, наївних щодо антиTNFα-терапії, порівняно з особами, які раніше отримували антиTNFα-засоби. В первинній популяції (n=101) у 54,5% пацієнтів констатовано неефективність попередньо призначеної антиTNFα-терапії. На 26-му тижні показник ендоскопічної ремісії у хворих, наївних щодо антиTNFα, становив 19,6%, тоді як у когорті пацієнтів, у яких попереднє лікування антиTNFα виявилося неефективним, цей показник становив лише 5,5%. Показник ендоскопічної ремісії також був вищим в осіб, у яких на початку дослідження ХК мала помірно тяжкий перебіг, порівняно з пацієнтами з тяжкою формою захворювання [42]. Ретроспективний аналіз дослідження VERSIFY довів, що ведолізумаб зменшував кількість пацієнтів із трансмуральним запаленням за даними магнітно-резонансної ентерографії на 26-му та 52-му тижнях порівняно з початковими значеннями [81].
Ведолізумаб ефективніший при ранній ХК
Доказові дані свідчать, що застосування антиTNFα-препаратів на початкових етапах захворювання може забезпечити досягнення кращих результатів при ХК [85, 86]. Наприклад, настанова Американської гастроентерологічної асоціації (American Gastroenterological Association, AGA) підтримує раннє призначення імунобіологічної терапії хворим із помірно тяжкою / тяжкою ХК [87]. Існують переконливі докази того, що ефективність терапії ведолізумабом залежить від тривалості захворювання, що підтримує доцільність його застосування на початковому етапі ХК без потреби очікування неефективності стандартної терапії [37, 42, 43, 59, 88-91].
Початок дії ведолізумабу при ХК
У більшості пацієнтів, особливо в тих, хто раніше не отримував антиTNFα, ведолізумаб починає діяти протягом 6 тиж. Метааналіз ефективності ведолізумабу в реальних умовах, проведений Schreiber і співавт. на підставі даних 20 досліджень, визначив комбінований показник клінічної відповіді та клінічної ремісії: на 6-му тижні терапії вони становили 56 (95% довірчий інтервал (ДІ) 46-65%) та 24% (95% ДІ 20-27%; дані 18 досліджень) відповідно [48]. Ці дані свідчать, що більшість пацієнтів, які отримують ведолізумаб, досягають клінічної відповіді з 6-го тижня, при цьому 1 із 4 пацієнтів уже перебуває у ремісії у цей час. Серед 644 пацієнтів, які отримували індукційні дози ведолізумабу на 0-му та 2-му тижнях у дослідженні VISIBLE2, 412 (64%) хворих досягли клінічної відповіді на 6-му тижні лікування; серед них >50% пацієнтів мали попередній досвід застосування антиTNFα [41, 92].
Рекомендації щодо застосування ведолізумабу при ХК
Ґрунтуючись на наявних доказових даних, AGA [87], Американська колегія гастроентерологів (American College of Gastroenterology, ACG) [98], Європейська організація з вивчення ХК і виразкового коліту (European Crohn’s and Colitis Organisation, ECCO) [9, 100] та Британське товариство гастроентерології (British Society of Gastroenterology, BSG) [101] представили настанови з ведення хворих на ХК та застосування імунобіологічних препаратів, у т. ч. ведолізумабу. Положення зазначених рекомендацій наведено в таблиці.
|
Таблиця. Клінічні настанови щодо лікування ХК із використанням ведолізумабу |
|
|
Настанова |
Рекомендації |
|
Настанова ECCO з медикаментозного лікування ХК, 2024 [100] |
Рекомендована індукційна терапія ведолізумабом пацієнтам з помірно тяжкою / тяжкою ХК Рекомендована підтримуюча терапія ведолізумабом пацієнтам із помірно тяжкою / тяжкою ХК |
|
Консенсус ECCO з діагностики та медикаментозного лікування ХК, 2019 [99] |
Ведолізумаб є відповідною альтернативою для пацієнтів із помірно тяжкою / тяжкою активною ХК з ілеоцекальною локалізацією, резистентною до стероїдів та/або антиTNF-терапії Ведолізумаб є відповідною альтернативою для пацієнтів з активною ХК, локалізованою в товстому кишечнику, і для осіб, резистентних до стероїдів та/або антиTNF-терапії Ведолізумаб підходить для підтримуючої терапії у пацієнтів, які досягли ремісії на ведолізумабі |
|
Практична настанова AGA, 2021 [87] |
Ведолізумаб рекомендований замість відсутності терапії для індукції та підтримки ремісії у дорослих амбулаторних пацієнтів із помірно тяжкою / тяжкою ХК Ведолізумаб рекомендований для індукції ремісії замість цертолізумабу пеголу в дорослих амбулаторних пацієнтів із помірно тяжкою / тяжкою ХК, які не отримували раніше імунобіологічної терапії Ведолізумаб рекомендований для індукції ремісії замість відсутності лікування в дорослих амбулаторних пацієнтів із помірно тяжкою / тяжкою ХК, які раніше не відповіли на терапію антиTNFα Ведолізумаб рекомендований для індукції ремісії замість відсутності терапії у дорослих амбулаторних пацієнтів із помірно тяжкою / тяжкою ХК, які раніше відповіли на інфліксимаб |
|
Настанова ACG, 2018 [98] |
Ефективність ведолізумабу з імуносупресором чи без нього в пацієнтів із помірно тяжкою / тяжкою ХК, активною ХК та об’єктивними ознаками активності захворювання достовірно перевищує результативність плацебо; його застосування слід розглянути для індукції симптоматичної ремісії Ведолізумаб рекомендований для підтримки ремісії у пацієнтів із ХК, які досягли ремісії на ведолізумабі |
|
Настанова BSG, 2019 [101] |
Рекомендована ініціальна терапія з використанням системних кортикостероїдів для помірно тяжкої / тяжкої, активної, неускладненої запальної (люмінальної) ХК, але в пацієнтів із поширеним патологічним процесом або наявними іншими несприятливими прогностичними ознаками слід розглянути раннє призначення імунобіологічної терапії Пацієнтам, резистентним до імуносупресивної терапії, незважаючи на оптимізацію дозування, слід призначити імунобіологічну терапію. Вибір між антиTNFα-препаратами, устекінумабом і ведолізумабом слід робити індивідуально з урахуванням уподобань пацієнта, вартості, очікуваної прихильності, даних безпеки та швидкості відповіді на препарат У хворих на ХК ведолізумаб можна застосовувати як в осіб, які раніше не приймали антиTNFα, так і в хворих, у яких антиTNFα-терапія виявилася неефективною |
Висновки
Хоча ведолізумаб має переваги для більшості пацієнтів, доказові дані свідчать, що оптимальні результати досягаються на ранніх стадіях захворювання (≤2 років від підтвердження діагнозу), у хворих із ризиком прогресування та виникнення ускладнень відповідно до валідованих прогностичних факторів, у пацієнтів із легкою / помірно тяжкою ілеоцекальною та товстокишечною формою захворювання, а також в осіб, які раніше не отримували імунобіологічних препаратів, – вони можуть отримати ведолізумаб як біологічний препарат першої лінії (рис. 2).
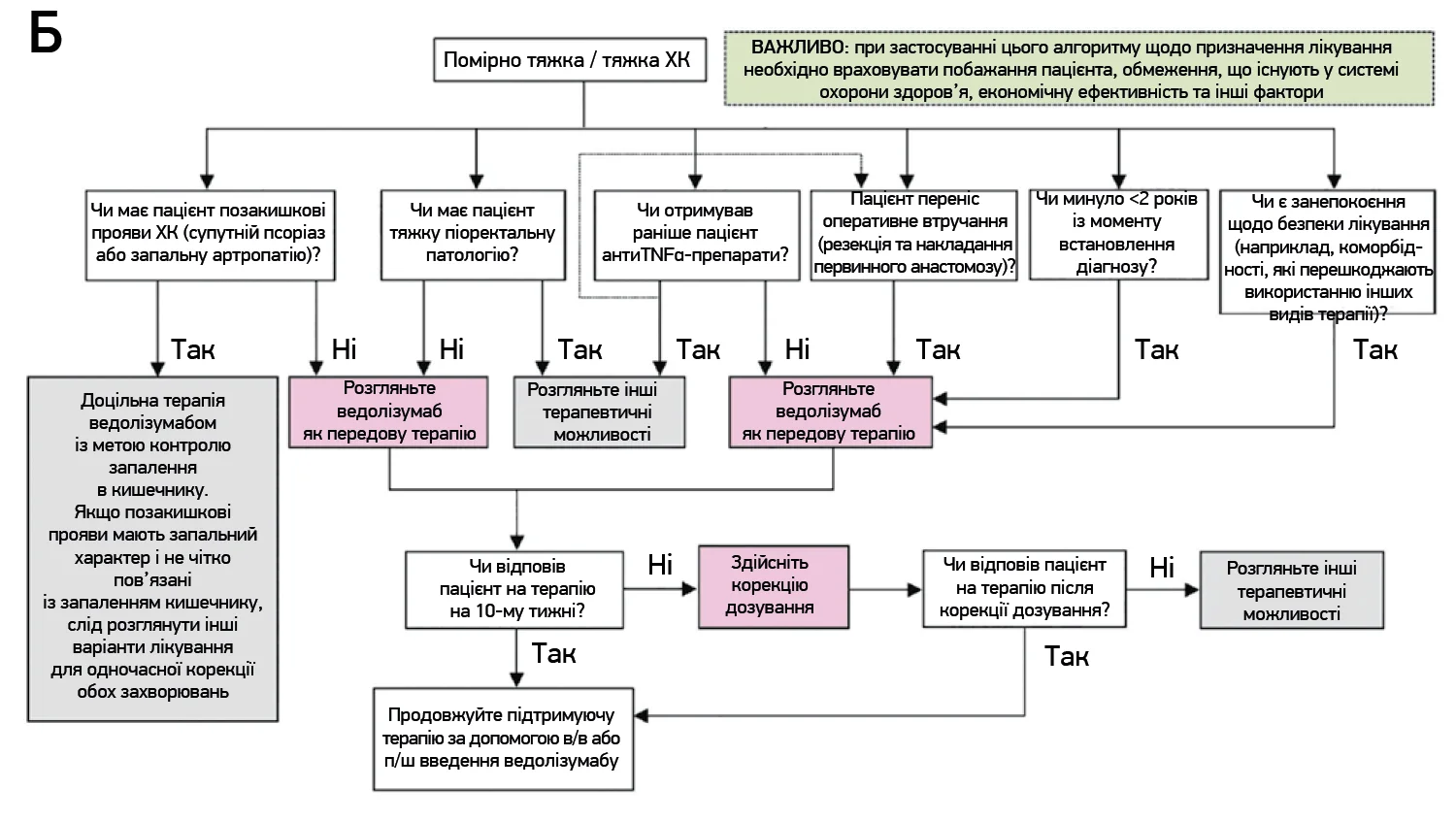 Рис. 2. Характеристика хворих на ХК, призначення яким ведолізумабу очікувано забезпечить оптимальний терапевтичний ефект (A), та алгоритм лікування ведолізумабом хворих на ХК (Б)
Рис. 2. Характеристика хворих на ХК, призначення яким ведолізумабу очікувано забезпечить оптимальний терапевтичний ефект (A), та алгоритм лікування ведолізумабом хворих на ХК (Б)
З аналогічних причин ведолізумаб є раціональним вибором для профілактики рецидиву після виконання хірургічної резекції та накладання первинного анастомозу. Відносна відсутність прямих порівняльних даних з іншими препаратами при ХК історично ускладнювала визначення того, коли слід застосовувати ведолізумаб і для яких пацієнтів. При розгляді можливості застосування ведолізумабу в лікуванні ХК алгоритм лікування, представлений на рисунку 2, може слугувати корисною відправною точкою. Слід також ураховувати вподобання пацієнта, економічну ефективність та інші індивідуальні фактори. Ведолізумаб діє швидко в більшості пацієнтів, забезпечуючи полегшення симптомів уже до 2-го тижня, досягнення хороших клінічних результатів, покращення якості життя, що супроводжується об’єктивним загоєнням слизової; він має хороший довгостроковий профіль безпеки та переносимості.
Список літератури знаходиться в редакції.
Rubin D. A Guide to the Patient-Centric Use of Vedolizumab for Crohn’s Disease. 2025. doi: 10.1093/ibd/izaf072.
Адаптований переклад з англ. підготувала Тетяна Можина
Медична газета «Здоров’я України 21 сторіччя» № 18 (604), 2025 р




