К вопросу о лечении расстройств вегетативной нервной системы
 Вегетативные расстройства являются одной из актуальных проблем современной медицины, что обусловлено их большой распространенностью. Так называемые функциональные нарушения деятельности сердечно-сосудистой и дыхательной систем, желудочно-кишечного тракта (ЖКТ) в практике педиатров, врачей подростковых кабинетов, терапевтов и невропатологов занимают одно из первых мест в структуре заболеваемости. По данным эпидемиологических исследований, распространенность вегетативных расстройств в терапевтической и кардиологической практике составляет от 12,1 до 82%. Существенные различия в данных о распространенности, по-видимому, обусловлены различиями в подходах к диагностике и в терминологии.
Вегетативные расстройства являются одной из актуальных проблем современной медицины, что обусловлено их большой распространенностью. Так называемые функциональные нарушения деятельности сердечно-сосудистой и дыхательной систем, желудочно-кишечного тракта (ЖКТ) в практике педиатров, врачей подростковых кабинетов, терапевтов и невропатологов занимают одно из первых мест в структуре заболеваемости. По данным эпидемиологических исследований, распространенность вегетативных расстройств в терапевтической и кардиологической практике составляет от 12,1 до 82%. Существенные различия в данных о распространенности, по-видимому, обусловлены различиями в подходах к диагностике и в терминологии.
Лечение пациентов с соматоформной дисфункцией вегетативной нервной системы является достаточно сложной задачей, требующей персонифицированного подхода. Необходима комплексная долговременная терапия с учетом направленности вегетативной дисфункции (симпатикотония, ваготония или смешанного типа) и тяжести течения.
Основными задачами терапии функциональных расстройств являются:
- Купирование ведущего симптома или синдрома.
- Воздействие на вторичные синдромы (агорафобию, депрессию, тревогу, астению).
- Профилактика рецидивов и дальнейшего прогрессирования болезни.
Основные принципы терапии включают применение немедикаментозных методов лечения, взаимодействие междисциплинарной бригады специалистов (семейный врач, кардиолог, эндокринолог, невропатолог, гинеколог, психиатр, социальный работник) и медикаментозную коррекцию.
Все лечебные мероприятия предусматривают воздействие на этиологические факторы и на звенья патогенеза (в основном на активность симпатико-адреналовой системы), общеукрепляющую терапию и некоторые симптоматические воздействия. Этиотропная терапия направлена на снижение воздействия факторов, влияющих на развитие и течение заболевания:
– при инфекционном факторе необходима санация очагов хронической инфекции, своевременная тонзилэктомия, проведение общеукрепляющей терапии;
– при нервно-психических перегрузках следует нивелировать стресс, использовать психотерапию;
– при гормональных расстройствах у женщин предполагается комплексное лечение совместно с гинекологом-эндокринологом;
– при наличии профессиональных вредностей, интоксикаций необходимо их исключение.
Немедикаментозное лечение включает нормализацию режима труда и отдыха, физических и умственных нагрузок. Рекомендации по питанию должны быть дифференцированными:
– при симпатикотонии показаны продукты, содержащие калий, магний, витамины А и Е, полиненасыщенные жирные кислоты (морковь, картофель, кабачки, зелень, курага, бананы, растительное масло и др.), следует ограничивать продукты с повышенным содержанием натрия (соленья, колбасы, сыры и др.), а также возбуждающие напитки (крепкий чай, кофе), шоколад;
– при ваготонии рекомендуется увеличение кратности приема пищи вследствие высокого риска развития гипогликемии; показаны продукты, содержащие натрий, кальций (кефир, творог, гречневая каша и т.д.), нужно ограничивать продукты, усиливающие секрецию пищеварительных желез, а также продукты, вызывающие метеоризм (острые блюда, лук, чеснок, маринады, чипсы, ржаной хлеб, бобовые и др.).
Следует устранить гиподинамию, рекомендуются прогулки на свежем воздухе не менее 2-3 ч в день. В комплексном лечении соматоформной дисфункции вегетативной нервной системы методы немедикаментозной терапии (табл. 1) можно рекомендовать в качестве основного подхода при составлении реабилитационных программ, направленных на уравновешивание процессов возбуждения и торможения в центральной нервной системе и на повышение регулирующей роли последней в координации деятельности органов и систем, вовлеченных в патологический процесс.

Физиотерапия. Выбор методов физиотерапии зависит от основных клинических проявлений заболевания (раздражительность, кардиалгии, головные боли, зябкость конечностей и др.). Так, при симпатикотонии показаны гальванизация, диатермия синокаротидной зоны, общий электрофорез по С.Б. Вермелю или электрофорез воротниковой зоны по А.Е. Щербаку с 5% раствором бромистого натрия, 4% раствором сульфата магния, 2% раствором эуфиллина, 1% раствором папаверина. При ваготонии хорошо зарекомендовал себя электрофорез воротниковой зоны с 5% раствором хлорида кальция, 1% растворами кофеина, эуфиллина. Хороший результат дает электросон.
Кроме того, одними из эффективных методов симптоматического лечения являются иглорефлексотерапия и лазеропунктура, сочетающие в себе физио- и рефлексотерапию. Отмечено благоприятное влияние в указанной когорте пациентов хромотерапии – воздействия некогерентного низкоинтенсивного видимого света, оказывающего неспецифическое действие на нейрогуморальную систему в результате стимуляции и регуляции основных биологических функций организма. Показано, что применение лазеропунктуры в модулированном красном излучении на биологически активные точки и в сочетании с индивидуально подобранной хромотерапией у студентов с вегетативной дисфункцией способствует улучшению нейрогуморальной регуляции, полному восстановлению вегетативного баланса и психоэмоционального состояния. Кроме того, высокая эффективность проведенного лечения сохранялась в отдаленном периоде.
Фармакологическая коррекция должна быть индивидуальной, дифференцированной и с наименьшими побочными эффектами. Предпочтительным является назначение фитопрепаратов, витаминных и минеральных комплексов, препаратов калия, магния и кальция. При необходимости добавляют нейрометаболические, ноотропные и сосудистые препараты, анксиолитики, по показаниям – антидепрессанты и мягкие нейролептики, а также симптоматические средства в зависимости от функциональных нарушений со стороны нервной системы и внутренних органов. При симпатикотонии рекомендуются фитосредства седативного действия (валериана, пустырник, мята, мелисса, корень пиона, зверобой, шалфей и др.), витамины А и Е, препараты калия и магния. При ваготонии назначают растительные стимуляторы: элеутерококк, женьшень, лимонник, аралию, левзею, заманиху, витамины В6 и С, препараты кальция.
Обсуждая медикаментозную терапию вегетативных расстройств, нельзя не остановиться на роли препаратов магния в составе комплексного лечения. Недостаток магния в организме является весьма распространенным явлением в современной популяции. Наиболее часто возникает алиментарный дефицит магния вследствие его недостаточного содержания в пище, воде или соблюдения диет, а также по причине избыточного поступления с пищей кальция, натрия, белка или жира. Усугубляют дефицит магния факторы, связанные с его недостаточным всасыванием, увеличением выведения или повышенным расходованием: при заболеваниях ЖКТ, стрессе, физическом перенапряжении, злоупотреблении алкоголем.
Для стресса и депрессии характерными являются изменение уровней нейромедиаторов и общее снижение активности головного мозга. Являясь физиологическим регулятором возбудимости клетки, магний влияет на функционирование нервной и сердечно-сосудистой систем. В последние годы активно изучается роль магния в механизмах нейропластичности и связанных с ними процессах обучения и памяти, а также роль дефицита магния в процессах повреждения и регенерации нейронов, при патологии сосудистого тонуса, нервно-мышечной передачи, нарушениях синтеза и секреции нейропептидов головного мозга, модуляции рецепторной активности нейронов и их микроокружения.
В экспериментальном исследовании в условиях алиментарного дефицита магния выявлены обратимые изменения в кардиомиоцитах, характеризующиеся повреждениями сократительного и энергетического аппаратов клетки. С увеличением продолжительности экспериментального дефицита магния в нефронах выявлены нарастающие признаки обратимого повреждения, наиболее выраженные в эпителиоцитах проксимальных и дистальных канальцев почек.
При экспериментальном моделировании алиментарного дефицита магния в течение 8 и 12 нед в головном мозге установлено преобладание процессов обратимого повреждения нейронов в крупноклеточных ядрах гипоталамуса, в пирамидном слое CA1 и CA3 полей гиппокампа, моторной и соматосенсорной коре полушарий большого мозга, ретикулярной формации ствола головного мозга, коре полушарий мозжечка (О.Ю. Евсюков, 2013). Отмечено, что обратимые изменения нейронов головного мозга характеризуются ультраструктурными признаками повреждения митохондрий и аппарата белкового синтеза и сочетаются с развитием процессов атрофического характера на фоне структурных преобразований в сосудах микроциркуляторного русла и увеличения экспрессии белков-транспортеров магния (TRPM6 и TRPM7) в эндотелиоцитах и гладких миоцитах. Обнаруженные структурные и ультраструктурные изменения различных отделов головного мозга могут служить доказательствами целесообразности терапии нейрогенных и психических расстройств, сопровождающихся дефицитом магния, с помощью применения инновационных магнийсодержащих лекарственных препаратов.
Условно выделяют пять типов нарушений у пациентов с гипомагнезиемией: сердечно-сосудистые, церебральные, мышечно-тетанические, висцеральные и обменные (табл. 2). В то же время у большинства пациентов отмечаются нарушения со стороны различных органов и систем, и врач чаще всего сталкивается с индивидуальной клинической картиной, обусловленной дефицитом магния.
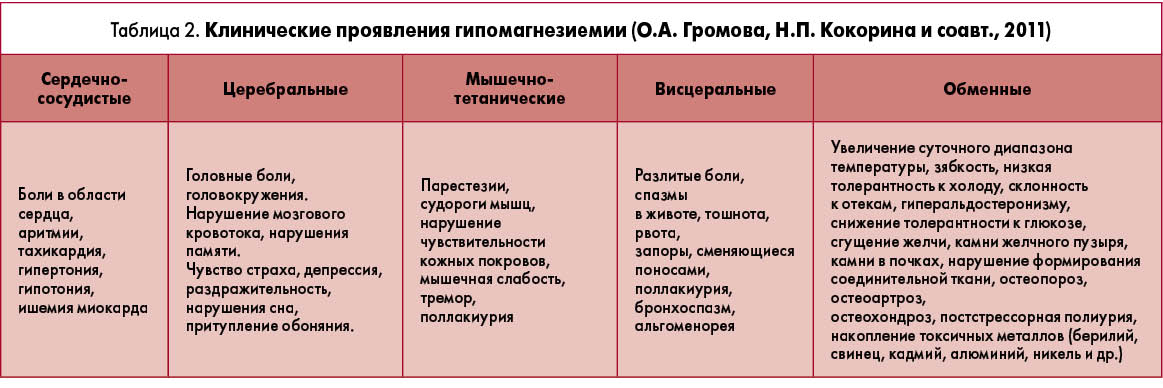
Важно подчеркнуть, что стрессовые состояния практически всегда сопровождаются дефицитом магния. В условиях стресса возрастает выброс норадреналина и адреналина, которые способствуют выведению магния из клеток. При этом наблюдается истощение внутриклеточного пула магния, что ведет к высокой концентрации магния в первичной моче и его потере с мочой. Дефицит магния в ряде случаев ведет к снижению внимания, памяти, нарушению сознания, судорогам, может проявляться нарушениями координаторной сферы в виде атаксии, тремора, нистагма. Возможно повышение сухожильных рефлексов, развитие парестезий. Стресс и дефицит магния являются взаимообусловливаемыми процессами, усугубляющими друг друга. Известно, что препараты, содержащие магний, обладают антистрессорным и антидепрессантным действием, в особенности у пациентов с хроническим дефицитом магния.
Дефицит магния непросто диагностировать как по клиническим признакам, так и по анализу крови. При дефиците магния этот элемент может высвобождаться из депо костной ткани. Хотя при обнаружении гипомагнезиемии (магний сыворотки <0,8 ммоль/л) диагноз «дефицит магния» неопровержим, данный критерий является чрезвычайно узким. Самые распространенные диагностические ошибки магниевого дефицита состоят в пренебрежении клиническими проявлениями дефицита магния, в неправильном толковании значений уровней магния в сыворотке, а также в пренебрежении измерениями уровней магния внутри клеток.
Так, в исследовании Л.Н. Боярской и соавт. (2015) проведен анализ частоты встречаемости недостатка магния и его влияние на развитие вегетативной дезадаптации у 48 пациентов в возрасте 7-17 лет с патологией ЖКТ. Установлено, что у 4,2% пациентов показатели и сывороточного, и эритроцитарного магния были снижены, у 19% имеет место гипоэлементоз с субоптимальным уровнем магния в организме. У 25% детей с органическими нарушениями ЖКТ выявлены признаки магниевого гипоэлементоза, что превышает показатели у детей с функциональными нарушениями ЖКТ (10%). Между показателями эритроцитарного магния и параметрами временного анализа вариабельности сердечного ритма у детей с органической патологией ЖКТ выявлена прямая сильная корреляционная связь – в отличие от детей с функциональными нарушениями ЖКТ, не имевших магниевого дефицита. Это свидетельствует о широкой распространенности латентного дефицита магния у пациентов с органической патологией ЖКТ и усилении вегетативной дезадаптации на фоне гипоэлементоза магния.
При выборе препарата магния для лечения пациентов с вегетативными расстройствами, сопровождающимися дефицитом магния, следует помнить, что препараты неорганического магния, такие как магния сульфат, характеризуются крайне низкой биодоступностью магния и оказывают ряд выраженных побочных эффектов (О.А. Громова и соавт., 2006). Для компенсации дефицита магния следует отдавать предпочтение препаратам с высокой биодоступностью – органическим препаратам магния. К ним относится Магнерот («Верваг Фарма», Германия) – соль магния и оротовой кислоты. Одна таблетка содержит 500 мг оротата магния (32,8 мг магния). Установлено, что оротовая кислота необходима для фиксации магния в клетке. По групповой принадлежности оротовая кислота относится к метаболическим средствам, а по фармакологическим эффектам является нестероидным анаболическим препаратом, который называли «малым стероидом». Оротовая кислота стимулирует синтез аденозинтрифосфата (АТФ). Поскольку 90% внутриклеточного магния связано с АТФ, то относительное повышение внутриклеточного депо АТФ посредством оротовой кислоты улучшает фиксацию магния в клетках.
Хорошо изучено влияние оротовой кислоты на белковый обмен. Будучи одним из предшественников пиримидиновых нуклеотидов, входящих в состав нуклеиновых кислот, она активирует синтез белковой основы жизненных процессов. Поэтому основная сфера ее применения как фармакологического препарата – нарушение белкового обмена в первую очередь при ослаблении альбуминообразующей функции печени, дистрофических изменениях в миокарде, развившихся как вследствие патологических процессов (миокардит, инфаркт миокарда), так и в результате физического перенапряжения (например, у спортсменов), а также в качестве общего стимулятора обменных процессов. Кроме белкового обмена, доказано влияние оротовой кислоты на метаболизм галактозы, холестерина, витамина В12 и фолиевой кислоты (Т.В. Горбат, Т.А. Нечесова и соавт., 2015).
В ряде исследований было показано, что применение препаратов магния значительно уменьшает выраженность вегетативных симптомов, в особенности гипервентиляционных расстройств, которые, как правило, являются следствием тревожно-невротических либо тревожно-депрессивных расстройств (А.М. Вейн и соавт., 2003; Е.С. Акарачкова и соавт., 2011). В исследовании А.Г. Калачевой (2011) отмечено, что элементный статус молодых людей 19-25 лет характеризуется недостатком магния. Элементный статус влияет на параметры памяти и внимания при разных уровнях психоэмоционального стресса. Применение препаратов магния в течение 8 нед у молодых людей снижает уровень психоэмоционального стресса за счет уменьшения переживания хронического стресса и проявлений личностных и поведенческих деформаций, улучшает параметры зрительной, слухоречевой и двигательной памяти, корректирует дизэлементоз (обеспечивает восполнение дефицита магния, выведение избытка натрия, бария и бора).
В исследовании Н.А. Коровиной и соавт. (2006) была изучена эффективность терапии препаратами магния у 35 детей и подростков с кардиоревматическими заболеваниями. Отмечено достоверное (р<0,05) снижение частоты клинических проявлений нейровегетативных нарушений у большинства обследованных пациентов. При этом наиболее существенной была динамика таких клинических проявлений, как кардиалгии, тахикардия, повышение АД, головные боли, головокружения, слабость, утомляемость, тревожность и раздражительность, нарушение качества сна. Установлено, что магний оказывает отчетливое гипотензивное действие при повышении АД, обусловленном преобладающими симпатикотоническими влияниями у детей с вегетативной дисфункцией. Полученные данные согласуются с предположением о депрессорном влиянии магния на выработку и активность катехоламинов и о частичной блокаде рецепторов, чувствительных к адреналину. Не исключается также влияние магния на центральные механизмы регуляции АД (A.O. Davies et al., 1987).
В одном из наших исследований был проведен анализ обеспеченности организма магнием у пациентов с артериальной гипертензией (АГ) молодого возраста и на основе клинико-инструментальных и лабораторных исследований оценивалась эффективность антигипертензивной терапии с добавлением оротата магния. В исследовании пациентам І группы назначалась комплексная терапия, включавшая ингибитор ангиотензинпревращающего фермента (АПФ) и оротат магния (Магнерот) в дозе 500 мг 3 р/сут в течение 8 нед. Пациенты ІІ группы получали монотерапию ингибитором АПФ (А.Н. Беловол, И.И. Князькова, 2015). Установлено, что включение оротата магния в комплексную терапию лечения молодых мужчин с АГ приводит к дополнительному снижению максимальных значений систолического и диастолического АД в течение суток, снижению вариабельности АД, скорости утреннего подъема систолического АД, а также повышению уровня магния в сыворотке крови наряду с положительным влиянием терапии на липидный обмен.
Оротат магния широко применяется при патологии соединительной ткани. Предполагается, что под влиянием оротата магния происходят изменения архитектоники рыхлой волокнистой соединительной ткани, проявляющиеся в упорядоченности взаиморасположения волокон, увеличении содержания аморфного вещества рыхлой волокнистой соединительной ткани, участвующего в метаболических процессах миокарда, улучшении диффузионной способности и архитектоники соединительной ткани, определяющей улучшение эластичности и растяжимости (А.Г. Автандилов и соавт., 2013).
В исследованиях показана эффективность терапии препаратами магния в лечении пациентов с дисплазией соединительной ткани и нарушениями ритма сердца. В исследовании Г.И. Нечаевой и соавт. (2007), включившем 72 пациента с дисплазией соединительной ткани и аритмиями, с целью коррекции выявленных нарушений ритма с учетом необходимости восстановления баланса вегетативной нервной системы назначали оротат магния длительностью 4 мес. После проведенной терапии отмечена достоверная динамика по ряду субъективных проявлений. Так, уменьшилась частота жалоб астенического характера (p<0,01), жалоб на сердцебиения, перебои в работе сердца, кардиалгии; достоверно улучшилась переносимость умеренной физической нагрузки (p<0,001). По данным суточного мониторирования электрокардиограммы отмечено снижение частоты желудочковых экстрасистол у пациентов, у которых изначально констатировали экстрасистолию высокой и низкой градаций; в 25% случаев желудочковые экстрасистолы низкой градации исчезли полностью. У пациентов с суправентрикулярной экстрасистолией вместо политопных и парных суправентрикулярных экстрасистол после лечения регистрировали монотопные и одиночные эктопии. Антиаритмическая активность оротата магния в данном случае, предположительно, обусловлена входящим мембраностабилизирующим действием магния, который препятствует клеточной потере калия, уменьшает дисперсию интервала QT, а также ослабляет влияние на сердце симпатической нервной системы.
Продемонстрировано, что прием оротата магния у пациентов с пролапсом митрального клапана оказывает благоприятное влияние на показатели эхокардиографии (уменьшение глубины пролабирования митрального клапана, уменьшение степени митральной регургитации) (Е.В. Акатова и соавт., 2011). 15-летнее наблюдение за пациентами с пролапсом митрального клапана, которые дважды в год 3-месячными курсами принимали оротат магния в дозе 1500 мг/сут, показало улучшение клинического статуса и уменьшение частоты сердечных сокращений, количества эпизодов тахикардии, продолжительности интервала QT, частоты пароксизмальной наджелудочковой тахикардии, наджелудочковой и желудочковой экстрасистолии и отчетливое улучшение качества жизни (А.И. Мартынов и соавт., 2011). В исследовании также отмечено, что количество пациентов с гиперсимпатикотонией в результате лечения уменьшилось в 2 раза, с ваготонией – в 3 раза.
Метаанализ (И.Ю. Торшин и соавт., 2015), включавший 19 рандомизированных исследований (n=1190) с применением препарата Магнерот в кардиологической практике, был посвящен установлению связи между его приемом и риском развития 50 патологических состояний. Средняя доза препарата составляла ~1878 мг/сут в течение 4,2 мес в среднем. Установлены достоверные связи между приемом препарата и снижением риска возникновения гипомагниемии. Отмечено, что прием оротата магния снижает риск развития вегетососудистой дистонии; оказывает положительные эффекты на отдельные симптомы вегетососудистой дистонии (уменьшение частоты утренней головной боли, головной боли напряжения, головокружений). Кроме того, лечение оротатом магния уменьшает риск развития желудочковых и наджелудочковых экстрасистол, пароксизмальной наджелудочковой тахикардии. На фоне терапии оротатом магния также снижается риск развития АГ, что, предположительно, обусловлено влиянием препарата на эндогенный синтез оксида азота – одного из наиболее эффективных вазодилататоров организма. Доказано, что снижение нарушений ритма сердца было ассоциировано с несколько более низкими дозами оротата магния (1800 мг/сут в среднем), в то время как компенсация характерных для вегетососудистой дистонии сосудистых нарушений наблюдалась при приеме более высоких суточных доз (2000-3000 мг/сут). Для компенсации гипомагниемии требовался прием в среднем 230±233 г оротата магния в течение 3,5 мес, а для достижения антигипертонического эффекта – 420±207 г в течение 6 мес. При этом в клинических исследованиях, вошедших в метаанализ, не были зарегистрированы побочные эффекты, связанные с применением оротата магния. Пациенты отмечали хорошую его переносимость на фоне тех или иных положительных эффектов воздействия на состояние сердца и сосудов. Полученные данные позволили авторам заключить, что использование оротата магния перспективно не только для терапии пролапса митрального клапана и компенсации гипомагниемии, но и для профилактики и лечения нарушений ритма сердца, регуляции АД и улучшения функционирования вегетативной нервной системы.
Заключение. Лечением пациентов с вегетососудистой дистонией занимаются врачи самых разных специальностей: педиатры, терапевты, семейные врачи, кардиологи, невропатологи, психиатры, эндокринологи. Несмотря на богатый арсенал современных лекарственных препаратов, лечение соматоформной дисфункции вегетативной нервной системы остается достаточно сложной задачей. Среди терапевтических вмешательств особое место занимает организация правильного режима труда и отдыха пациента (нормированный рабочий день, возможность нормального сна, борьба с гипоксией и гиподинамией, отказ от вредных привычек) наряду с проведением профилактических мероприятий с применением немедикаментозных и медикаментозных методов лечения. Для обеспечения патогенетической направленности лечения необходимо учитывать направленность вегетативных реакций (симпатикотоническая, ваготоническая, смешанного типа).
Витаминные, коферментные препараты и препараты, содержащие макро- и микроэлементы, представляют собой важную группу фармакологических средств, применяемых для лечения и профилактики соматоформной дисфункции вегетативной нервной системы. Одной из наиболее рациональных комбинаций является сочетание магния с оротовой кислотой, которая обеспечивает доставку ионов магния непосредственно в клетку, где происходит диссоциация оротата магния. Оротовая кислота обладает кардиопротективными свойствами и оказывает самостоятельное фармакотерапевтическое действие. Продемонстрировано, что включение оротата магния в комплексное лечение расстройств вегетативной нервной системы у пациентов с пролапсом митрального клапана, АГ и другой сердечно-сосудистой патологией способствует улучшению течения заболеваний; при этом терапия оротатом магния характеризуется хорошим профилем переносимости и безопасности.
Список литературы находится в редакции.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....




