20 березня, 2018
Рак нирки

Практичні настанови Національної онкологічної мережі США (NCCN), 2017
Нирковоклітинна карцинома (НКК) становить приблизно 3,8% усіх нових випадків раку, середній вік хворих на момент установлення діагнозу – 64 роки. Близько 90% новоутворень нирки припадає на НКК, при цьому у 80% випадків вона належить до світлоклітинного типу. Інші, менш поширені пухлини включають папілярну, хромофобну і транслокаційну карциному та пухлини з каналу Белліні (збиральних трубочок). Медулярний рак нирки, що являє собою варіант карциноми зі збірних трубочок, уперше був описаний у пацієнтів із серповидно-клітинною аномалією еритроцитів.
Одними з факторів ризику розвитку НКК є куріння та ожиріння. Існують також кілька спадкових форм НКК, найбільш поширена з яких – хвороба фон Хіппеля – Ліндау (ФХЛ). Хвороба ФХЛ успадковується за аутосомно-домінантним типом і обумовлена мутацією в гені ФХЛ, що відповідальний за схильність до світлоклітинної НКК та інших проліферативних судинних уражень. Аналіз інформації з бази даних Програми епідеміологічного спостереження й обліку кінцевих результатів (SEER) з 2004 по 2013 р. свідчить, що в середньому щорічно захворюваність на НКК зростає на 1,1%, а смертність знижується на 0,7%. 5-річна виживаність пацієнтів з локальною формою захворювання збільшилася з 88,4 (1992-1995) до 92,5% (2006-2012), з поширеною формою – з 7,3 (1992-1995) до 11,6% (2006-2012).
Найбільш важливими прогностичними детермінантами 5-річної виживаності є стадія захворювання, ступінь злоякісності, розмір пухлини, наявність метастазів у регіонарних лімфатичних вузлах та виявлення метастазів на момент первинного огляду. НКК метастазує переважно в легені, лімфатичні вузли, кістки, печінку, надниркові залози та головний мозок.
Лікування пацієнтів із локалізованою формою захворювання
Хірургічне видалення шляхом радикальної нефректомії і органозбережної операції залишається ефективним методом терапії локалізованої НКК. Радикальна нефректомія включає перифасціальну резекцію нирки, видалення периренальної клітковини, регіонарних лімфатичних вузлів та іпсилатеральної надниркової залози і є варіантом вибору, якщо пухлина поширюється на нижню порожнисту вену.
Дані про довгострокові результати свідчать, що лапароскопічна та відкрита радикальна нефректомія мають еквівалентні показники безрецидивного періоду.
Спочатку часткову нефректомію виконували лише в тих випадках, коли радикальна нефректомія була неможлива, через те що пацієнт у подальшому потребував би проведення діалізу. Її застосовували для лікування НКК у хворих з однією ниркою, зниженням функції контралатеральної нирки і пухлинах в обох нирках. Порівняно з радикальною нефректомією, часткова нефректомія дозволяє досягти збереження функції нирок, зниження загальної смертності та частоти серцево-судинних подій. Органозбережна операція має бути розглянута в пацієнтів із вродженою формою НКК, включно із хворобою ФХЛ. Наразі органозбережні операції все частіше проводяться для лікування НКК на стадіях T1a и T1b (пухлини розміром ≤7 см у найбільшому вимірі) при збереженій функції контралатеральної нирки, причому результати цих операцій нічим не відрізняються від таких при радикальній нефректомії. Операція показана всім пацієнтам з пухлинами I-III стадії, які перебувають у задовільному стані. Активне спостереження або мінімально інвазивні втручання, наприклад радіочастотна абляція для пацієнтів літнього віку й пацієнтів з пухлиною невеликого розміру і з супутніми захворюваннями, є альтернативною стратегією з огляду на ризик для здоров’я.
Для пацієнтів зі стадією захворювання рТ1а і рТ1b після повної або часткової нефректомії рекомендовано повне біохімічне дослідження та інші аналізи кожні 6 міс протягом 2 років, потім щорічно протягом 5 років після операції. Контрольне КТ, МРТ або УЗД черевної порожнини рекомендовано через 3-12 міс після операції. У пацієнтів на ІІ-ІІІ стадії після радикальної нефректомії ризик рецидиву більший, тому контрольні дослідження їм слід проводити частіше. Інші дослідження, такі як томографія таза, КТ або МРТ голови або хребта, сканування кісток, рекомендуються за клінічними показаннями.
Як альтернативу запропоновано використовувати протокол оцінки прогнозу, який базується на комплексній класифікації стадій НКК Каліфорнійського університету (UISS). Згідно з цим протоколом, усі пацієнти поділяються на групи низького, проміжного та високого ризику розвитку рецидивів або метастазів після хірургічного лікування локалізованої або місцевопоширеної НКК залежно від стадії пухлини за системою TNM (1997), ступеня її злоякісності, загального стану хворого за шкалою ECOG.
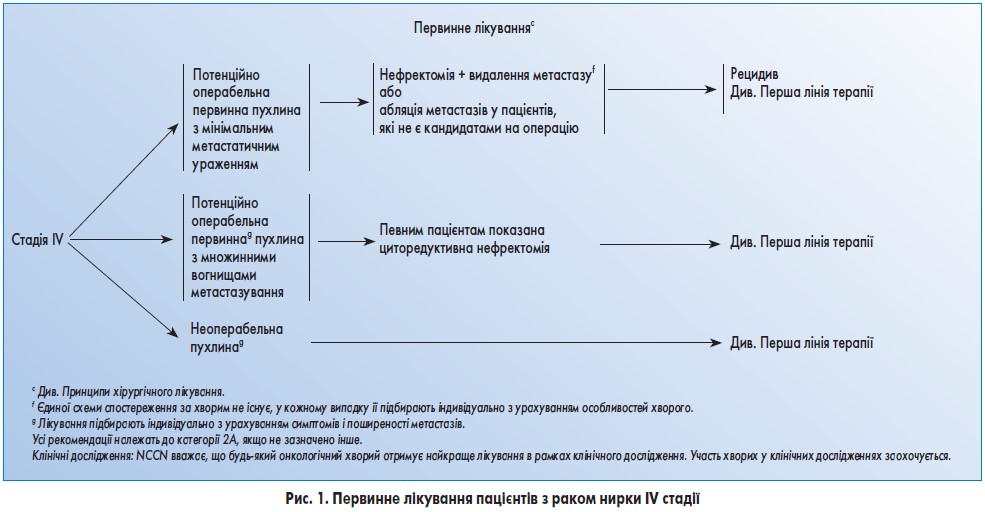
Лікування пацієнтів із захворюванням IV стадії
У пацієнтів з IV стадією захворювання операція також може мати позитивний ефект. Наприклад, виявлене під час КТ збільшення лімфатичних вузлів може бути зумовлене не метастазами, а гіперплазією, таким чином, наявність мінімальної регіональної аденопатії не перешкоджає проведенню операції. Крім того, деякі пацієнти з потенційно операбельною первинною НКК та поодинокими метастазами є кандидатами на проведення нефректомії й метастазектомії. Операція можлива при локалізації метастазів у легенях, кістках та мозку.
У більшості пацієнтів після резекції поодинокого метастазу розвивається рецидив, але для них характерний тривалий безрецидивний період.
Прогностичні моделі
Прогностичні системи оцінювання були розроблені для визначення груп ризику пацієнтів шляхом об’єднання незалежних прогностичних факторів виживаності в пацієнтів з метастатичною НКК.
Найбільш широко використовується модель прогнозних факторів Меморіального онкологічного центру ім. Слоуна – Кеттерінга (MSKCC).
Ця модель була отримана після вивчення прогностичних чинників серед пацієнтів (n=463) з метастатичною НКК, які були включені у клінічні випробування та лікувались інтерфероном (ІФН). Прогнозні фактори для багатоваріантного аналізу включали п’ять змінних: 1) інтервал від установлення діагнозу до початку лікування <1 року; 2) загальний стан за шкалою Карновського <80%; 3) рівень лактатдегідрогенази (ЛДГ) у сироватці у 1,5 раза перевищує верхню межу норми; 4) відкориговане значення сироваткового кальцію більше за верхню межу норми; 5) рівень гемоглобіну в сироватці менше нижньої межі норми. Пацієнти, в яких ці фактори відсутні, мають низький ризик, за наявності 1 або 2 факторів пацієнтів відносять до групи проміжного ризику, за наявності 3 факторів – до групи високого ризику.
Модель Міжнародного консорціуму щодо метастатичного нирково-клітинного раку, або модель Хенга, – прогностична модель, отримана при проведенні дослідження серед популяції пацієнтів з метастатичною НКК, які отримували анти-VEGF таргетну терапію. Ретроспективно оцінювалися результати дослідження за участю 645 пацієнтів з метастатичною НКК, що отримували сунітиніб, сорафеніб або бевацизумаб та ІФН; пацієнти, які раніше отримували імунотерапію, також були включені в аналіз. Аналіз визначив шість клінічних параметрів, що дозволяють виявити пацієнтів групи сприятливого, проміжного й поганого прогнозу. Чотири з п’яти несприятливих прогностичних факторів раніше визначались у MSKCC як незалежні предиктори нетривалого періоду виживаності: рівень гемоглобіну менше нижньої межі норми, рівень коригованого кальцію сироватки крові перевищує верхню межу норми, статус за шкалою Карновського <80%, час від установлення діагнозу до початку терапії <1 року. Додаткові несприятливі прогностичні фактори, підтверджені в цій моделі, – абсолютне число нейтрофілів і тромбоцитів, що перевищує верхню межу норми.
Первинне лікування пацієнтів з рецидивом або IV стадією захворювання й неоперабельною пухлиною
Циторедуктивна нефректомія до проведення системної терапії загалом рекомендується пацієнтам з потенційно операбельною первинною пухлиною. Найбільш ефективне проведення циторедуктивної нефректомії перед системною терапією у хворих з легеневими метастазами, сприятливим прогнозом та задовільним функціональним статусом. При гематурії або інших симптомах, пов’язаних з первинною пухлиною, слід запропонувати паліативну нефректомію, якщо пацієнт є кандидатом на хірургічне лікування. Для хворих з нерезектабельною пухлиною група експертів NCCN рекомендує проводити відбір зразків тканин для підтвердження діагнозу НКК, визначення гістологічного підтипу та подальшої тактики лікування.
Перша лінія терапії пацієнтів з гістологічною картиною світлоклітинної карциноми
Терапія цитокінами
До кінця 2005 р. системна терапія пацієнтів з метастатичною НКК обмежувалася застосуванням цитокінів та використанням нових агентів у рамках клінічних досліджень. У рандомізованих дослідженнях вивчалися різні комбінації та дози інтерлейкіну‑2 (IL‑2) та ІФН для пацієнтів з метастатичною, рецидивною або неоперабельною світлоклітинною НКК. Спочатку на декількох мишиних моделях пухлин, а згодом і в пацієнтів з НКК IL‑2 показав сильну протипухлинну активність. При використанні як ІФН-α, так і IL‑2 частота об’єктивної відповіді досягала від 5 до 27%. Хоча ці агенти виявилися ефективними для деяких пацієнтів, у більшості випадків клінічна перевага була у кращому разі скромною, а використання обмежувалося значною токсичністю.
Відповідно до рекомендацій NCCN, високодозна терапія IL‑2 є опцією першої лінії для певних пацієнтів з рецидивом або неоперабельною НКК IV стадії.
Таргетна терапія
Таргетна терапія із застосуванням інгібіторів тирозинкінази (ІТК) та анти-VEGF-антитіл широко застосовується в першій та другій лініях терапії. На сьогодні Управління з контролю якості харчових продуктів і лікарських препаратів (FDA) США схвалило 7 таких препаратів для лікування пацієнтів з поширеною НКК: сунітиніб, сорафеніб, пазопаніб, акситиніб, темсиролімус, еверолімус та бевацизумаб у комбінації з ІФН.
Важливу роль у виборі таргетної терапії відіграє гістологічний тип пухлини та стратифікація хворих на групи ризику. Гістологічний тип НКК встановлюється після видалення пухлини або проведення біопсії.
Пазопаніб є пероральним інгібітором ангіогенезу, дія якого спрямована на рецептори фактора росту ендотелію сосудів VEGFR‑1, 2 і 3, рецептори тромбоцитарного фактора росту PDGFR-α й -β і рецептор фактора стовбурових клітин c-Kit. Безпечність та ефективність пазопанібу оцінювали у відкритому міжнародному мультицентровому дослідженні IIІ фази, у ході якого 435 пацієнтів зі світлоклітинною НКК на пізніх стадіях з вимірюваною пухлиною, які не були ліковані попередньо або отримували цитокінотерапію, рандомізували у співвідношенні 2:1 у групи лікування пазопанібом або плацебо. У загальній досліджуваній популяції на тлі терапії пазопанібом виживаність без прогресування (ВБП) була значно більшою, ніж у групі плацебо – 9,2 проти 4,2 міс. У підгрупі пацієнтів, які раніше не отримували лікування (n=233), медіана ВБП становила 11,1 та 2,8 міс відповідно. Частота об’єктивної відповіді була 30% для пазопанібу і 3% для плацебо (усі результати статистично значимі). Найчастіші побічні реакції (будь-якого ступеня) на тлі терапії пазопанібом включали діарею, артеріальну гіпертензію, зміну кольору волосся, нудоту, анорексію, блювання, стомлюваність, слабкість, біль у животі і головний біль. Найбільш поширеним побічним ефектом ІІІ ступеня тяжкості була гепатотоксичність, що проявлялася в підвищенні рівня аланін- і аспартаттрансамінази (30 і 21% відповідно). У зв’язку з цим перед початком і під час терапії пазопанібом необхідно оцінювати функцію печінки.
Результати великого дослідження (COMPARZ), в якому сунітиніб порівнювався з пазопанібом, показали, що ці два препарати мають аналогічний показник ефективності та профіль безпеки. Серед 1110 хворих з метастатичною НКК, рандомізованих для прийому пазопанібу або сунітинібу, медіана ВБП становила 8,4 і 9,5 міс відповідно (відносний ризик – ВР – 1,047). Частота об’єктивної відповіді (ЧОО) для пазопанібу була 31%, а для сунітинібу – 25%.
Результати остаточного аналізу загальної виживаності (ЗВ) були подібними у двох групах (ВР 0,92; 95% довірчий інтервал – ДІ – 0,79-1,06). Медіана ЗВ становила 28,3 міс у групі пазопанібу (95% ДІ 26,0-35,5) і 29,1 міс у групі сунітинібу (95% ДІ 25,4-33,1). У пацієнтів зі сприятливим прогнозом медіана ЗВ була 42,5 міс у групі пазопанібу і 43,6 міс – сунітинібу, у пацієнтів з проміжним прогнозом – 26,9 і 26,1 міс, у пацієнтів з поганим прогнозом – 9,9 і 7,7 міс відповідно.
Група експертів NCCN з раку нирки рекомендувала включити пазопаніб у першу лінію терапії пацієнтів з рецидивом або неоперабельною НКК IV стадії.
Сунітиніб – це мультикіназний інгібітор, орієнтований на декілька рецепторних тирозинкіназ, включаючи PDGFR-α і -β, рецептори VEGF (VEGFR‑1, 2 і 3), c-Kit, FMS-подібну тирозинкіназу (FLT‑3), рецептори фактора колонієутворення (CSF‑1R) та рецептор нейротрофічного фактора (RET). За даними доклінічних досліджень, протипухлинна активність сунітинібу зумовлена пригніченням ангіогенезу і клітинної проліферації.
На підставі досліджень та переносимості препарату сунітиніб був рекомендований у першій лінії терапії пацієнтів з рецидивом або неоперабельною, переважно світлоклітинною НКК IV стадії.
Бевацизумаб – це рекомбінантне гуманізоване моноклональне антитіло, яке зв’язує та нейтралізує циркулюючий VEGF-A.
У багатоцентровому дослідженні ІІІ фази (AVOREN), в якому було рандомізовано 649 пацієнтів (із них 641 отримував лікування), бевацизумаб у комбінації з ІФН-α порівнювали з плацебо в комбінації з ІФН-α. Додавання бевацизумабу до ІФН-α значно збільшило ВБП (10,2 проти 5,4 міс) та частоту об’єктивної відповіді (30,6 проти 12,4%). Також спостерігалася тенденція до збільшення ЗВ (23,3 міс для бевацизумабу з ІФН-α та 21,3 міс для ІФН-α), хоча різниця не була статистично значимою.
Група експертів NCCN з раку нирки рекомендує застосування бевацизумабу в комбінації з ІФН у першій лінії терапії пацієнтів з рецидивом або неоперабельною, переважно світлоклітинною карциномою IV стадії.
Темсиролімус – специфічний інгібітор білка mTOR (мішень рапаміцину в клітинах ссавців). Білок mTOR регулює синтез різних білків, контролюючи таким чином потреби клітини в поживних речовинах, клітинний ріст і ангіогенез. Другий проміжний аналіз результатів рандомізованого відкритого міжнародного клінічного дослідження III фази ARCC показав ефективність і безпеку темсиролімусу в раніше не лікованих хворих з НКК на пізніх стадіях з 3 факторами ризику із 6. Хворі були рандомізовані на три групи, в яких використовувалося лікування лише ІФН-α, лише темсиролімусом і комбінацією ІФН-α з темсиролімусом. Медіана ЗВ у групах терапії тільки темсиролімусом і тільки ІФН-α становила відповідно 10,9 і 7,3 міс. Комбінація темсиролімусу з ІФН не призвела до значного збільшення медіани ВБП і ЗВ порівняно з монотерапією ІФН, але значно збільшила кількість побічних ефектів.
На підставі цих даних група експертів NCCN з раку нирки рекомендувала включити темсиролімус у першу лінію терапії хворих з метастатичним світлоклітинним і несвітлоклітинним раком нирки з групи високого ризику.
Сорафеніб – це мала молекула, яка інгібує множинні ізоформи внутрішньоклітинної серин-треонінкінази RAF, а також інші рецепторні тирозинкінази, включаючи VEGFR‑1, 2 і 3, PDGFR‑3, FLT‑3, c-Kit і RET.
У рандомізованому дослідженні II фази оцінювались ефективність та безпечність сорафенібу порівняно з ІФН-α у раніше не лікованих пацієнтів зі світлоклітинною НКК. Результати показали, що в більшості пацієнтів на тлі терапії сорафенібом відбулася регресія пухлини (68,2 проти 39,0%). Ескалація дози сорафенібу після прогресування та перехід на сорафеніб після прогресування на тлі застосування ІФН-α призвели до сповільнення темпу прогресування захворювання. Це засвідчило клінічну перевагу сорафенібу (у другій лінії терапії) як для пацієнтів, які отримували ІФН-а, так і для тих, що раніше лікувалися сорафенібом.
Сорафеніб рекомендований у першій лінії терапії для окремих пацієнтів з рецидивною або неоперабельною, переважно світлоклітинною НКК IV стадії.
Акситиніб. Застосовуваний у другій лінії терапії пацієнтів зі світлоклітинною карциномою акситиніб чітко продемонстрував більшу об’єктивну відповідь і більш тривалу медіану ВБП порівняно із сорафенібом. Щоб з’ясувати, чи справедливо це для першої лінії терапії, у дослідженні ІІІ фази раніше не ліковані пацієнти були рандомізовані 2:1 для отримання акситинібу (5 мг двічі на день) або сорафенібу (400 мг двічі на день). Середній показник ВБП у пацієнтів, які отримували акситиніб, становив 10,1 міс (95% ДІ 7,2-12,1), а в тих, хто отримував сорафеніб, – 6,5 міс (95% ДІ 47-8,3). Різниця в показниках ВБП у пацієнтів, які отримували акситиніб чи сорафеніб, не є статистично значимою; однак результати продемонстрували клінічну активність акситинібу з прийнятним профілем токсичності в першій лінії терапії.
В іншому рандомізованому багатоцентровому дослідженні II фази ефективність та безпека титрування дози акситинібу оцінювалися в пацієнтів із вперше діагностованою метастатичною НКК. Порівняно з плацебо, більша кількість пацієнтів у групі титрування акситинібу досягли об’єктивної відповіді (54 проти 34%).
Ґрунтуючись на цих результатах, група експертів NCCN включила акситиніб у першу лінію терапії.
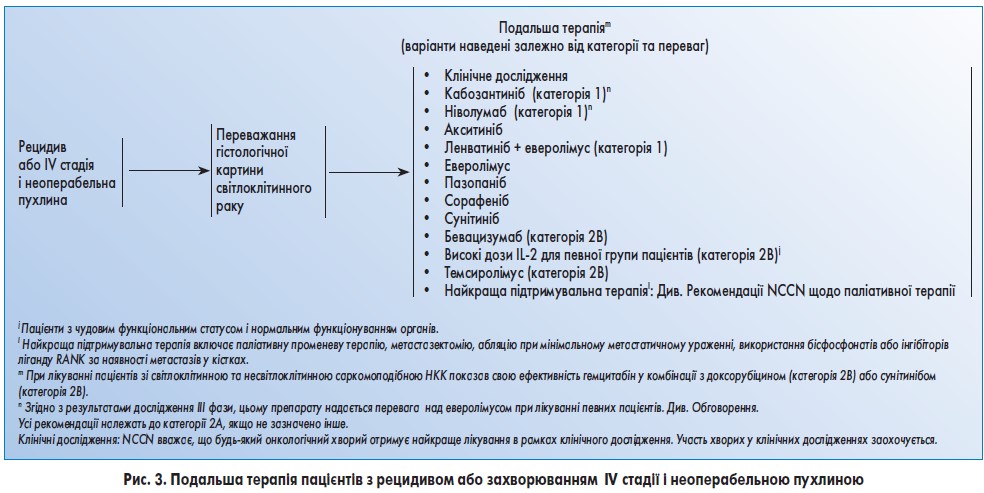
Подальша терапія пацієнтів з гістологічною картиною світлоклітинної карциноми
Кабозантиніб є низькомолекулярним ІТК VEGF, MET і AXL. Він був схвалений FDA для лікування пацієнтів з прогресуючим медулярним раком щитовидної залози. У рандомізованому дослідженні III фази (METEOR) взяли участь 658 пацієнтів із прогресуванням захворювання після попередньої терапії ІТК, які отримували кабозантиніб у дозі 60 мг на добу (n=331) або еверолімус у дозі 10 мг на день (n=321). Очікувана медіана ВБП для пацієнтів групи кабозантинібу становила 7,4 проти 3,8 міс для еверолімусу (ВР 0,58; 95% ДІ 0,45-0,75; р<0,001). Частота об’єктивної відповіді була 21% для кабозантинібу та 5% для еверолімусу (р<0,001). Кінцевий аналіз дослідження METEOR свідчить про статистично значиме збільшення ЗВ у групі кабозантинібу. Медіана ЗВ становила 21,4 і 16,5 міс у групі кабозантинібу та еверолімусу відповідно (ВР 0,66; 95% ДІ 0,53-0,83; р=0,00026). Незалежна оцінка підтвердила, що кабозантиніб призвів до поліпшення ВБП (ВР 0,51; 95% ДІ 0,41-0,62; р<0,0001) та статистично значимого збільшення частоти об’єктивної відповіді (17 проти 3%; р<0,001).
На підставі результатів дослідження METEOR кабозантиніб був включений у другу лінію терапії.
Ніволумаб є антитілом, яке вибірково блокує взаємодію між PD‑1 (експресія на активованих Т-клітинах) та його лігандами (експресуються на імунних та пухлинних клітинах). У дослідженні фази III (CheckMate 025) пацієнти (n=821) зі світлоклітинною поширеною НКК, які раніше отримували одну або кілька ліній терапії (крім mTOR), були рандомізовані у співвідношенні 1:1 у групи ніволумабу (3 мг/кг маси тіла) внутрішньовенно кожні 2 тижні або еверолімусу 10 мг/дл перорального прийому.
Оскільки відповіді на імунотерапію і традиційну системну терапію є різними, ефект від лікування ніволумабом ретроспективно переглядався в пацієнтів із прогресуванням захворювання на тлі лікування ніволумабом в дослідженні CheckMate 025. Результати показали, що лікування ніволумабом після першого прогресування було пов’язане зі зниженням пухлинного навантаження у близько 50% хворих з поширеною НКК, у 14% досягнуто більшого або еквівалентного 30% зниження пухлинного навантаження. Слід зазначити, що пацієнти, які отримували ніволумаб після прогресування, як правило, мали більш сприятливий перебіг захворювання порівняно з тими, хто припинив лікування після першого прогресування.
На підставі результатів CheckMate 025, де ніволумаб продемонстрував більш високу ЗВ порівняно з еверолімусом, він був включений у рекомендації щодо подальшої терапії.
Ленватиніб – це множинний IТК, розроблений для лікування пацієнтів з диференційованою карциномою щитоподібної залози, резистентної до стандартної терапії.
У дослідженні ІІ фази 153 пацієнти з метастатичною або нерезектабельною місцевопоширеною світлоклітинною НКК, які отримували попередньо антиангіогенну терапію, були розподілені за принципом випадковості в групи комбінованої терапії або монотерапії ленватинібом чи еверолімусом. Показник ВБП був значно більшим у пацієнтів, які отримували ленватиніб і еверолімус, порівняно з тими, що отримували тільки еверолімус – 14,6 проти 5,5 міс (ВР 0,40; 95% ДІ 0,24-0,68). Медіана ЗВ також була більшою для комбінованої терапії ленватинібом та еверолімусом порівняно з монотерапією еверолімусом – 25,5 проти 15,4 міс (ВР 0,67; ДІ 0,42-1,08). Медіана ЗВ для ленватинібу становила 18,4 міс.
Ленватиніб у комбінації з еверолімусом входить у рекомендації NCCN для подальшої терапії світлоклітинного раку нирки.
Акситиніб є селективним інгібітором VEGFR‑1, 2 і 3 другого покоління. У багатоцентровому рандомізованому дослідженні фази III (AXIS) порівнювали акситиніб та сорафеніб у другій лінії терапії після першої системної терапії (переважно цитокінами або сунітинібом).
Пацієнти (n=723) були стратифіковані залежно від функціонального статусу й типу попередньої терапії і рандомізовані у співвідношенні 1:1 у групи акситинібу (5 мг двічі в день) або сорафенібу (400 мг двічі в день). Медіана ВБП становила 6,7 і 4,7 міс для акситинібу й сорафенібу відповідно (ВР 0,665; р<0,0001), а частота об’єктивної відповіді – 19 і 9% відповідно (р=0,0001). У групі акситинібу ВБП була вище у пацієнтів, які отримували раніше цитокіни (12,1 проти 6,5 міс, р<0,0001) та сунітиніб (4,8 проти 3,4 міс, р=0,01). За оновленими результатами того ж дослідження, медіана ЗВ становила 20,1 міс (95% ДІ 16,7-23,4) у групі акситинібу та 19,2 міс (17,5-22,3) у групі сорафенібу (ВР 0,9869; 95% ДІ 0,800-1,174). Хоча показники ЗВ істотно не відрізнялися між цими двома групами, медіана ВБП, за оцінкою дослідника, була більшою на тлі терапії акситинібом. А ВБП становила 8,3 (95% ДІ 6,7-9,2) проти 5,7 міс (4,7-6,5) у групі сорафенібу (ВР 0,656; 95% ДІ 0,552-0,779). Результати, про які повідомляли пацієнти, були співставні для акситинібу та сорафенібу в другій лінії терапії.
Акситиніб рекомендований NCCN для подальшої терапії раку нирки.
Еверолімус – це пероральний інгібітор mTOR. У міжнародному подвійному сліпому дослідженні ІІІ фази RECORD1 оцінювалося лікування еверолімусом порівняно з плацебо у хворих з метастатичною НКК, яка прогресувала на тлі застосування сунітинібу або сорафенібу, 402 пацієнти були рандомізовані у співвідношенні 2:1. Основним досліджуваним показником була ВБП. Медіана ВБП, за оцінкою незалежних експертів, у групі лікування еверолімусом була значно вищою, ніж у групі плацебо, і становила 4,0 і 1,9 міс відповідно. Серед побічних ефектів еверолімусу (переважно легких і помірних) найчастіше відзначалися стоматит (40 порівняно з 8% у групі плацебо), висип (25 порівняно з 4% у групі плацебо) і втомлюваність (20 порівняно з 16% у групі плацебо). Відповідно до оновлених результатів цього дослідження, медіана ВБП, за оцінкою незалежних експертів, становила 4,9 і 1,9 міс (95% ДІ 1,8-1,9) у групі еверолімусу і плацебо відповідно.
Еверолімус був включений у рекомендації NCCN для подальшої терапії НКК.
Ефективність сорафенібу вивчалась у пацієнтів (n=903) із прогресуванням захворювання на тлі попередньої терапії (переважно цитокінами) у плацебо-контрольованому рандомізованому дослідженні ІІІ фази TARGET. Для дослідження обиралися пацієнти з вимірюваною пухлиною, що мала гістологічну картину світлоклітинної карциноми, які попередньо пройшли перший курс системної терапії протягом останніх 8 міс та мали загальний стан за шкалою ECOG 0-1 і хороший або проміжний прогноз. Майже всі пацієнти до включення в дослідження перенесли нефректомію. Первинною кінцевою точкою дослідження була ЗВ, а вторинною – ВБП.
Проміжний аналіз, проведений групою незалежних експертів, показав, що в пацієнтів, які отримували сорафеніб, ВБП була значно вищою, ніж у тих, що отримували плацебо – 5,5 проти 2,8 міс відповідно (ВР 0,44; 95% ДІ 0,35-0,55; р=0,000001). У зв’язку з вираженим збільшенням ВБП був рекомендований перехід на сорафеніб, що, ймовірно, призвело до неспроможності продемонструвати перевагу ЗВ для сорафенібу в остаточному аналізі. Зважаючи на дані про перехід, лікування сорафенібом було пов’язане з поліпшенням виживаності порівняно з плацебо – 17,8 проти 14,3 міс (ВР 0,78; 95% ДІ 0,62-0,97; р=0,0287). Найбільш поширеними побічними ефектами 3-4 ступеня від застосування сорафенібу були долонно-підошовний синдром, утома та гіпертензія. Причому ці ефекти виникали частіше, ніж у групі плацебо. Це дослідження показало ефективність сорафенібу перш за все у пацієнтів із прогресуванням захворювання на тлі попередньої терапії цитокінами.
Сорафеніб також вивчався у другій лінії терапії в пацієнтів, що отримували лікування сунітинібом або бевацизумабом, і був визнаний безпечним та ефективним.
Сунітиніб також продемонстрував суттєву протипухлинну активність у другій лінії терапії пацієнтів з метастатичною НКК після прогресування захворювання на тлі лікування цитокінами. Подальше застосування сунітинібу та сорафенібу досліджувалося переважно ретроспективно. Існують проспективні дані (хоча й обмежені), що свідчать про відсутність загальної перехресної резистентності між ІТК при використанні сорафенібу після сунітинібу, й навпаки.
Пазопаніб. Дослідження III фази, в якому пазопаніб порівнювали з плацебо, включало 202 пацієнтів, які попередньо отримували терапію цитокінами. Медіана ВБП у пацієнтів, які раніше отримували цитокіни, становила 7,4 проти 4,2 міс у пацієнтів на тлі плацебо.
У проспективному дослідженні ІІ фази вивчали ефективність та токсичність лікування пазопанібом (800 мг перорально) 56 пацієнтів з поширеною метастатичною НКК, які отримували раніше таргетну терапію. Пацієнти, які взяли участь у цьому дослідженні, у першій лінії отримували сунітиніб (n=39) або бевацизумаб (n=16). Відповіді оцінювали через 8 тижнів від початку лікування за допомогою критеріїв RECIST. Дослідження показали, що у 27% пацієнтів (n=15) була об’єктивна відповідь на пазопаніб, а у 49% (n=27) спостерігалася стабілізація захворювання. На момент медіани спостереження 16,7 міс медіана ВБП становила 7,5 міс (95% ДІ 5,4-9,4). Показники ВБП були схожими, незалежно від того, який препарат застосовували в попередній терапії – сунітиніб чи бевацизумаб. Очікуваний рівень ЗВ через 24 міс становив 43%.
В іншому ретроспективному аналізі вивчалися дані 93 пацієнтів з метастатичною НКК, які попередньо отримували декілька ліній таргетної терапії. Серед оцінюваних пацієнтів (n=85) у цьому дослідженні 15% (n=13) мали часткову відповідь, а медіана ВБП становила 6,5 міс (95% ДІ 4,5-9,7).
На підставі цих результатів експертна група NCCN із раку нирки рекомендує пазопаніб для подальшої терапії.
Рекомендації щодо подальшого спостереження пацієнтів з рецидивною або неоперабельною НКК IV стадії
Група експертів NCCN рекомендує проведення огляду та фізикального обстеження пацієнтів, які отримують системну терапію, кожні 6-16 тижнів або, за необхідності, частіше. Інша лабораторна оцінка може проводитися відповідно до вимог щодо використовуваного терапевтичного агента. Комп’ютерну або магнітно-резонансну томографію слід проводити до початку системного лікування/спостереження й повторювати кожні 6-16 тижнів.
Підтримувальна терапія
Підтримувальна терапія залишається основою для всіх пацієнтів з метастатичною НКК. Вона включає хірургічне втручання для пацієнтів з поодинокими метастазами в головному мозку та добре контрольованим екстракраніальним захворюванням. Стереотаксична променева терапія (за можливості її проведення) є альтернативою хірургічному втручанню при обмеженому об’ємі метастазів і рекомендована пацієнтам із множинними метастазами в головному мозку.
Ураження кісткової тканини в пацієнтів з НКК, як правило, остеолітичне і спричиняє біль у кістках, гіперкальціємію, патологічні переломи та компресію спинного мозку, а також може потребувати хірургічного лікування або проведення променевої терапії. Два дослідження, в яких брали участь пацієнти з метастазами у кістках, показали зменшення болю на тлі різних методів променевої терапії. Агенти, що модифікують кістки, такі як бісфосфонати (наприклад, золедронова кислота), добре зарекомендували себе в цій ситуації. Більш новий препарат, що модифікує кісткову тканину, схвалений для використання у пацієнтів з НКК та метастазами у кістках, – це інгібітор RANK-L деносумаб.
Група експертів NCCN з раку нирки рекомендує бісфосфонати або інгібітори ліганду RANK для певної групи пацієнтів з метастазами в кістках та кліренсом креатиніну ≥30 мл/хв. Також рекомендовано щоденне вживання кальцію і вітаміну D.
Друкується в скороченні.
www.nccn.org
Переклала з англ. Катерина Марушко
Тематичний номер Онкологія № 1 (52) лютий 2018 р.