17 квітня, 2020
Схеми лікування метастатичної нирково-клітинної карциноми у повсякденній клінічній практиці та побічні ефекти від застосовуваних препаратів

Аналіз великої бази даних страхових медичних відшкодувань США
Рак нирок посідає 8-ме місце серед усіх злоякісних захворювань у США (National Cancer Institute – NCI, 2019). Найпоширенішим видом раку у дорослих є нирково-клітинна карцинома (НКК), на яку припадає майже 90% діагнозів (Ljungberg et al., 2011). У приблизно 65% пацієнтів із уперше діагностованою НКК рак є локалізованим, а у 25‑30% виявляють прогресуючу або метастатичну карциному (NCI, 2019). У 20‑40% осіб із обмеженим раком згодом виникають метастази. Прогноз для пацієнтів із метастатичною нирково-клітинною карциномою (мНКК) несприятливий: 5-річний рівень виживаності реєструють лише у 8‑12% осіб із уперше встановленим діагнозом мНКК (NCI, 2019; American Cancer Society, 2019). Доведено, що показник виживаності без прогресування (ВБП) впливає на рівень загальної виживаності (ЗВ) (Heng et al., 2011), тому для успішного лікування осіб із мНКК дуже важливо застосовувати терапію першої лінії.
Протягом останнього десятиліття контролюючі органи США схвалили до застосування в осіб із мНКК інгібітори тирозинкінази (tyrosine kinase, TK), інгібітори судинного ендотеліального фактора росту (vascular endothelial growth factor, VEGF), що зазначені в деяких джерелах як інгібітори TK/VEGF, та інгібітори механічних мішеней рапаміцину (mechanistic target of rapamycin, mTOR). Ці препарати призначають в якості терапії першої лінії. Доведено, що їхня ефективність є вищою (Pal et al., 2017), ніж в інтерферону альфа (ІФН-α) та інтерлейкіну‑2 (ІЛ‑2), що застосовували у попередні роки (Sun et al., 2014; National Comprehensive Cancer Network – NCCN, 2019).
Лікування сунітинібом і пазопанібом, багатомішеневими інгібіторами TK, які також діють на VEGF, підвищує частоту об’єктивної відповіді на лікування (ЧОВ) та рівень виживаності без прогресування порівняно з ІФН-α та плацебо відповідно (Motzer et al., 2007; Sternberg et al., 2010). До того ж пазопаніб не поступається за ефективністю сунітинібу: в осіб, які їх приймали, отримано зіставні показники ВБП та ЗВ (Motzer et al., 2013).
Спеціалісти Національної комплексної мережі з питань раку США (NCCN) рекомендують пацієнтам із підтвердженим діагнозом НКК лікування кількома медикаментами з різним механізмом дії, зокрема препаратами першої лінії, сунітинібом і пазопанібом (NCCN, 2019). Однак після випуску на ринок цих ліків отримано небагато даних про їх рутинне клінічне застосування (MacLean et al., 2016; Clark et al., 2017; Miller et al., 2016). Наявні дані переважно стосуються конкретних підгруп пацієнтів або окремих терапевтичних схем. У зв’язку з появою в терапії першої лінії нових стандартів, потрібно дослідити дію протиракових препаратів «у реальному житті» і особливості їх секвенування. Крім того, важливо встановити побічні ефекти давно відомих медикаментів, що часто призначають, та рекомендованих сьогодні ліків від раку (Vogelzang et al., 2018; Rao et al., 2018). За допомогою таких досліджень лікарі, науковці та страховики отримають детальну інформацію про властивості препаратів від мНКК і про співвідношення користі та ризику при їх застосуванні.
Матеріали та методи
Завдання дослідження
Завдання цього ретроспективного лонгітюдного (довгострокового) популяційного обсерваційного аналізу:
- оцінка 10-річних результатів лікування препаратами для терапії мНКК першої лінії залежно від класу медикаменту та способу його застосування (протягом 2006-2015 рр.);
- описати окремі схеми терапії першої лінії, визначити вихідні характеристики і супутні захворювання пацієнтів (протягом 2011‑2015 рр.).
Крім того, дослідники оцінили клінічні стани та побічні ефекти, викликані терапією першої лінії, що реєстрували після її завершення, використавши метод попереднього аналізу. При цьому було враховано клас медичних препаратів та спосіб їх застосування.
Дизайн дослідження та бази даних
У цьому дослідженні використано інформацію про адміністративні страхові медичні відшкодування США із системи Truven Health MarketScan, зокрема таких баз даних: Commercial Claims and Encounters (Commercial), Medicare Supplemental та Coordination of Benefits (Medicare). Для аналізу тенденцій лікування відібрано крос-секційні дані, а для виконання інших завдань дослідження – лонгітюдні. Усі відомості про потребу учасників у медичних препаратах та стан пацієнтів отримано із заявок на отримання страхових ліків і заявок на відшкодування медичної допомоги відповідно. Дані з бази адміністративних страхових відшкодувань MarketScan були ретроспективними.
Популяції пацієнтів та умови їх терапії
Для аналізу 10-річних тенденцій лікування використано дані пацієнтів із мНКК віком ≥18 років, що розпочали терапію першої лінії з 1 січня 2006 р. по 31 грудня 2015 р. Схеми лікування, характеристики пацієнтів і побічні ефекти ліків оцінювали для групи осіб із мНКК віком ≥18 років, які розпочали терапію першої лінії з 1 січня 2011 р. по 31 грудня 2015 р. (загальний період дослідження охоплював проміжок з 1 липня 2010 р. по 30 вересня 2016 р.). Обліковою датою вважали перший день терапії першої лінії в осіб із мНКК; при цьому спостереження за пацієнтами мало тривати не менше 6 міс, протягом усього періоду реєстрації у програмі страхування. Критерії відбору учасників дослідження наведено в табл. 1. Препарати були поділені на групи за механізмом дії: інгібітори TK (сунітиніб, сорафеніб, пазопаніб та акситиніб)/інгібітори VEGF (бевацизумаб ± ІФН-α), інгібітори механічних мішеней рапаміцину, mTOR (темсіролімус та еверолімус). Ці ліки також класифікували за способом застосування: на пероральні (сунітиніб, сорафеніб, пазопаніб, акситиніб та еверолімус) і внутрішньовенні (бевацизумаб ± ІФН-α, темсіролімус та ІЛ‑2).
Основні показники дослідження
Тривалість лікування дослідники визначили як кількість днів, що минула від облікової дати до однієї з двох дат: (1) завершення схеми лікування (яку можна було переривати на строк ≤3 міс) або (2) переходу на нове лікування через 30 днів після облікової дати. Кінцеву дату терапії першої лінії розраховували, додаючи до дати подання останньої заявки на одержання препарату першої лінії (1) кількість днів, коли пацієнт отримував пероральні ліки (за останньою заявкою), або (2) тривалість циклу внутрішньовенного лікування, вказану в інструкції для застосування препарату. У разі зміни лікування протягом 30 днів від первинної облікової дати, тобто призначення пацієнту іншого препарату, ці ліки вважали препаратом першої лінії, а початок його застосування – обліковою датою терапії першої лінії.
Крім того, визначали час, що минув до початку терапії другої лінії (time to 2 line treatment, TT2T). Початком терапії другої лінії вважався перший день нового лікування, ініційованого через більш ніж 30 днів від облікової дати, або день відновлення терапії першої лінії після перерви, що тривала >3 міс.
Дослідники враховували основні супутні захворювання учасників, зокрема неонкологічні, і визначали в кожного з них модифікований індекс коморбідності Дейо – Чарлсона (DCCI). Вищий індекс відповідав більшому тягареві коморбідності (Klabunde et al., 2000; Deyo et al., 1992). Вторинні метастази обліковували за допомогою кодів Клінічної модифікації Міжнародної класифікації хвороб (МКХ) дев’ятого та десятого переглядів (МКХ‑9/МКХ‑10-КМ) і класифікували їх на метастази у легені (197.0‑197.3, C78.0–C78.3), печінку (197.7, C78.7), мозок (198.3, 198.4, C79.3, C79.49), кістки (198.5, C79.5) та інші ділянки.
Побічні ефекти, викликані терапією, реєстрували на підставі вказаних у документах пацієнта кодів МКХ‑9-КМ та МКХ‑10-КМ і заявок на адміністративні страхові відшкодування, поданих упродовж періоду лікування, не пізніше ніж через 30 днів після останньої заявки на препарат першої лінії.
Результати
Десятирічні тенденції початкової терапії першої лінії в осіб із мНКК: крос-секційний аналіз
З 2006 по 2015 р. дослідники щорічно оцінювали 325‑508 осіб (рисунок). Протягом 10-річного періоду дослідження пацієнти значно частіше розпочинали лікування інгібіторами TK/VEGF, ніж інгібіторами mTOR або IЛ‑2. У 2006‑2009 рр. початкову терапію інгібіторами TK/VEGF отримували 91‑95,7% учасників, у 2009 р. цей показник був нижчим і становив 70,5%, а з 2009 по 2015 р. – 71,5‑84,5% (рис., а). Тенденції застосування окремих препаратів у 2009‑2015 рр. були такими: пацієнтам рідше призначали сунітиніб (61,8‑35,1%) і збільшувалась кількість осіб, які приймали пазопаніб (0,4‑38,9%) (рис., b). Початкове лікування інгібіторами VEGF, що передбачало переважно монотерапію бевацизумабом, отримували 3,3‑10,1% осіб (у 2006‑2015 рр.); при цьому не виявлено тенденції до більшої або меншої кількості призначень. Кількість пацієнтів, які застосовували інгібітори mTOR, зазвичай темсіролімус, швидко зросла з 2,6% у 2008 р. до 21,7% у 2009 р., а надалі – стрімко знизилась до 8,8% у 2015 р. Під час дослідження пацієнти набагато частіше приймали пероральні препарати, ніж внутрішньовенні. Однак упродовж 2006‑2009 рр. частка осіб, які отримували початкову пероральну терапію, зменшилась з 95,7 до 73,6%, а кількість учасників, яким вводили ліки внутрішньовенно, збільшилася з 4,3 до 26,4%. Після 2009 р. частка пацієнтів, яким призначено початкову пероральну терапію, становила 76,2‑87,3%, а внутрішньовенні препарати застосовували 12,7‑23,8% осіб (рис., а).
Рис. Тенденції терапії першої лінії в осіб із мНКК за класом медичних препаратів та способом їх застосування (2006-2015 рр.)
а) Тенденції лікування за класом медичних препаратів та способом їх застосування. Пацієнтам призначали такі інгібітори TK/VEGF: сунітиніб, пазопаніб, сорафеніб, акситиніб та бевацизумаб ± ІФН-α. З інгібіторів mTOR застосовували темсіролімус та еверолімус. Для пероральної терапії призначали сунітиніб, пазопаніб, сорафеніб, акситиніб та еверолімус, а для внутрішньовенної – бевацизумаб ± ІФН-α, темсіролімус та ІЛ-2. При порівнянні пероральної (синя лінія) та внутрішньовенної (оранжева лінія) терапії щорічна кількість пацієнтів у кожній групі становила 100%. При порівнянні інгібіторів TK/VEGF (сіра лінія) та mTOR (жовта лінія) кількість учасників кожної групи могла бути меншою ніж 100% (не враховано препарати ІЛ-2, які щороку отримували <1% пацієнтів).
b) Тенденції індивідуального лікування. На графіку кожен показник відповідає терапії вказаним препаратом протягом усього року. Ромбами позначено приблизні терміни схвалення препарату Управлінням із контролю якості харчових продуктів та медикаментів США (FDA). Препарати, схвалені до застосування раніше 2006 р., вказані на осі y. На діаграмі позначено дати схвалення деяких препаратів першої лінії, зокрема сунітинібу (26 січня 2006 р.), пазопанібу (19 жовтня 2009 р.), бевацизумабу ± ІФН-α (31 липня 2009 р.), темсіролімусу (30 травня 2007 р.) та ІЛ-2 (5 травня 1992 р.), і другої лінії, зокрема сорафенібу (20 грудня 2005 р.), акситинібу (27 січня 2012 р.), еверолімусу (30 березня 2009 р.). Щорічна сума пацієнтів, які отримували кожен із призначених препаратів, становила 100%.
Вихідні клінічні та демографічні характеристики пацієнтів і схеми лікування першої лінії: лонгітюдний аналіз
У період з 2011 по 2015 р. терапію першої лінії розпочали 1992 особи із мНКК, які відповідали критеріям лонгітюдного аналізу (табл. 1). Медіана періоду спостереження за когортами (Q1-Q3) становила 15,6 (10,2‑25,9) міс. Медіанний вік учасників становив 62 роки. За статтю серед пацієнтів переважали чоловіки (70%), а за місцем проживання – жителі міст (82%). Середній модифікований DCCI становив 0,7, хоча у 63% пацієнтів не було зареєстровано супутніх захворювань. Найбільш поширеними супутніми захворюваннями (що виявляли у >10% пацієнтів) були діабет (27%), хронічна хвороба нирок (20%), захворювання печінки (18%) та хронічне обструктивне захворювання легень (12,6%).
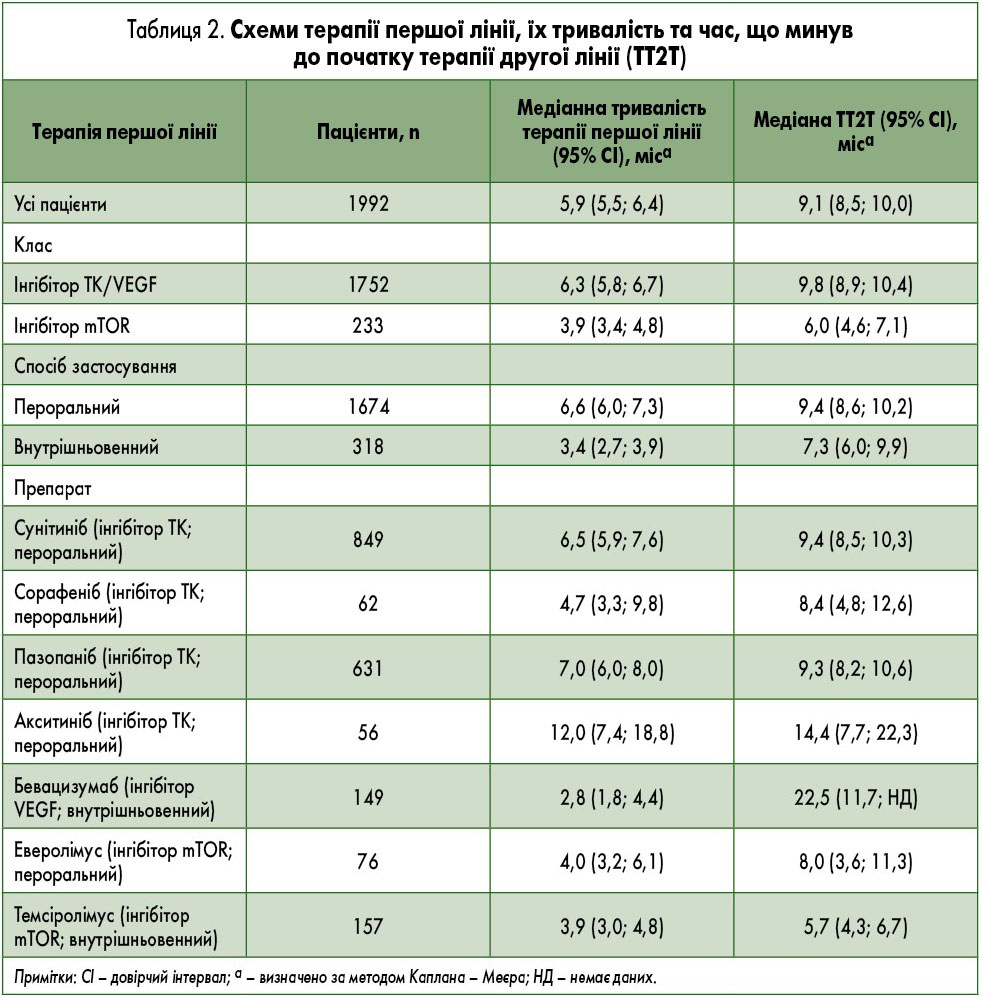
Схеми лікування учасників наведені в табл. 2. Загальна кількість пацієнтів, які застосовували інгібітори TK/VEGF, становила 1752 особи (88%), тоді як інгібітори mTOR приймали 233 учасники (12%). 1674 пацієнти (84%) отримували пероральну терапію, а 318 осіб (16%) – внутрішньовенну. Для лікування першої лінії найчастіше призначали сунітиніб (n=849); іншими поширеними препаратами були пазопаніб (n=631), темсіролімус (n=157) і бевацизумаб (n=149). Бевацизумаб призначено 154 пацієнтам, але лише 3% із них (n=5) застосовували його у комбінації з ІФН-α.
Дослідники спробували визначити, які фактори впливали на вибір конкретного класу ліків або способу їх застосування. Вчені порівняли вихідні характеристики пацієнтів, які приймали інгібітори TK/VEGF та mTOR, за допомогою багатофакторного аналізу. Встановлено, що пацієнтам із вихідною застійною серцевою недостатністю, вторинними кістковими метастазами або вторинними метастазами у печінку й особам, які розпочали терапію першої лінії у 2011 або 2012 р. (порівняно з учасниками, які почали її в 2015 р.), більш часто призначали інгібітори mTOR. На противагу цьому пацієнти із супутнім діабетом частіше отримували інгібітори TK/VEGF, ніж особи без діабету.
За даними багатофакторного аналізу пероральної та внутрішньовенної терапії, пацієнти з вихідними вторинними метастазами в легені або з іншими вихідними метастазами (крім уражень легень/печінки/мозку/кісток) частіше приймали пероральне лікування, ніж особи без таких метастазів. Пацієнти, які не досягли пенсійного віку, й особи, які розпочали терапію першої лінії у 2011‑2012 рр. (порівнюючи з особами, які почали її в 2015 році), більш часто отримували внутрішньовенні препарати, ніж пероральні.
Тривалість терапії першої лінії, час, що минув до початку терапії другої лінії (TT2T) та характеристика схем лікування другої лінії: лонгітюдний аналіз
Серед 1992 пацієнтів, які отримували таргетну терапію першої лінії, медіанна тривалість лікування становила 5,9 міс (табл. 2). Медіанна тривалість терапії інгібіторами TK/VEGF (6,3 міс) була довшою, ніж тривалість лікування інгібіторами mTOR (3,9 міс). Аналогічно, медіанна тривалість лікування пероральними препаратами (6,6 міс) перевищувала тривалість внутрішньовенної терапії (3,4 міс). Медіана початку терапії другої лінії становила 9,1 міс (див. табл. 2). Серед пероральних препаратів найдовшу медіанну тривалість лікування (12,0 міс) зареєстровано для акситинібу. До того ж у цього препарату була найвища медіана TT2T – 14,4 міс. Натомість в еверолімусу була найнижча медіана тривалості лікування і TT2T (4,0 і 8,0 міс відповідно). У пацієнтів, які отримували внутрішньовенну терапію, медіанна тривалість лікування темсіролімусом та бевацизумабом становила 3,9 та 2,8 міс відповідно, а медіана TT2T – 5,7 міс для темсіролімусу й 22,5 міс для бевацизумабу. Із 1992 пацієнтів, які отримували терапію першої лінії, 52,8% (n=1052) було призначено препарати другої лінії. Середня тривалість спостереження за учасниками, які приймали терапію другої лінії, та особами, які її не застосовували, становила 17,2 та 14,4 міс відповідно. Найбільш поширеним препаратом другої лінії був еверолімус, що отримували 15,2% із 1992 пацієнтів; крім того, часто застосовували акситиніб (10,7%) і ніволумаб (4,6%). Під час терапії другої лінії інгібітори TK/VEGF отримували 28% пацієнтів, а інгібітори mTOR – 20% осіб. 41% пацієнтів, які отримували лікування другої лінії, приймали пероральні препарати, а 12% – внутрішньовенні (зокрема, ніволумаб).
Побічні ефекти, викликані терапією: лонгітюдний аналіз
Три найбільш поширені побічні ефекти, які виникали протягом лікування першої лінії або в межах 30 днів після його завершення: нудота/блювання (127,2 випадку на 100 пацієнто-років), гіпертензія (69,1 випадку на 100 пацієнто-років) та ниркова недостатність (44,5 випадку на 100 пацієнто-років). Крім нудоти/блювання і ниркової недостатності в учасників часто виявляли гіпертонію (в осіб, які приймали пероральні препарати або інгібітори TK/VEGF) та анемію (у пацієнтів, яким було призначено внутрішньовенне лікування, та осіб, які отримували таргетну терапію інгібіторами mTOR). Ці патологічні стани були найпоширенішими побічними явищами, які реєстрували під час порівняльного аналізу препаратів і способів їх застосування.
Обговорення
У зв’язку з появою нових препаратів від мНКК першої та другої лінії та необхідністю їх правильного секвенування, важливо знати специфіку лікування різними препаратами «у реальному житті» та їх побічні ефекти. Отримавши таку інформацію, можна встановити стандарти медичної допомоги у пацієнтів із мНКК, оцінювати дотримання ними вимог клінічних настанов та враховувати співвідношення ризику і користі конкретного препарату при виборі терапії.
Цей ретроспективний аналіз проведено, щоб оцінити схеми протиракового лікування і відповідні побічні ефекти. Він ґрунтується на даних про страхові відшкодування, які виплачували у США великій популяції пацієнтів із мНКК під час їх лікування «у реальному житті». Щоб встановити тенденції початкового лікування впродовж 10 років, дослідники виконали крос-секційний аналіз. Лонгітюдні дані використано, щоб визначити оптимальну схему терапії, вихідні захворювання, які впливали на лікування, і побічні ефекти препаратів, що виникають у рутинній медичній практиці.
За даними крос-секційного аналізу тенденцій лікування, під час терапії першої лінії зазвичай призначали препарати, схвалені FDA та зазначені у клінічних настановах NCCN (за деякими винятками). Дослідники відзначили, що невдовзі після випуску інгібіторів TK їх почали призначати багатьом пацієнтів із мНКК. Особливо часто застосовували сунітиніб (схвалено до застосування у 2006 р.) та пазопаніб (схвалено до застосування у 2009 р.). Тому найбільш поширеним початковим лікуванням протягом усього періоду дослідження була терапія інгібіторами TK/VEGF. Крім того, упродовж дослідження лікарі частіше призначали пероральну терапію, ніж внутрішньовенну. Перевага інгібіторів TK/VEGF і пероральної терапії підтверджена також за допомогою лонгітюдного аналізу. Отримані результати зіставні з даними досліджень, у яких більшість пацієнтів із мНКК лікували інгібіторами TK (Jonasch et al., 2014). Нечасте призначення в якості терапії першої лінії сорафенібу та акситинібу відповідає рекомендаціям NCCN щодо інгібіторів ТК.
Терапію першої лінії обирають на підставі прихильності до певної торгової марки, даних історії хвороби пацієнта та встановлених побічних ефектів певного класу препаратів. Однак за даними досліджених страхових заявок складно встановити, які властивості препарату вплинули на вибір конкретної схеми. Пацієнтам із діабетом переважно призначали інгібітори TK/VEGF, адже встановлено, що інгібітори mTOR викликають гіперглікемію (цей побічний ефект виявляли у 26% осіб, які отримували темсіролімус (Hudes et al., 2007), та у 50% осіб, що приймали еверолімус (Motzer et al., 2008).
Крім того, призначаючи лікування, враховують його потенційну тривалість, що залежить від обраного препарату. Медіанна тривалість лікування інгібіторами TK/VEGF значно перевищувала тривалість таргетної терапії інгібіторами mTOR (6,3 і 3,9 міс відповідно). Аналогічно тривалість пероральної терапії виявилась майже вдвічі довшою, ніж внутрішньовенної (6,6 і 3,4 міс відповідно). Медіанні тривалості терапії сунітинібом та пазопанібом були зіставними (6,5 і 7,0 міс відповідно), проте довшими, ніж лікування сорафенібом (4,7 міс), еверолімусом (4,0 міс) і темсіролімусом (3,9 міс). За даними ІІІ фази одного з досліджень, медіана тривалості терапії першої лінії становила 7,6 та 8,0 міс для інгібіторів TK сунітинібу та пазопанібу відповідно (Motzer et al., 2013) і 3,9 міс – для інгібітора mTOR темсіролімусу (Hudes et al., 2007).
Вчені оцінили побічні ефекти різних препаратів першої лінії і порівняли їх із побічними явищами, зареєстрованими в інших дослідженнях. Практично усі побічні ефекти, що найчастіше виявляли для кожного класу ліків, були описані у попередніх дослідженнях (Schmidinger et al., 2013; Dy et al., 2013; Ravaud et al., 2011; Pal et al., 2010) або передбачені в інструкції для медичного застосування препарату.
Висновки
Для цього ретроспективного дослідження використано заявки пацієнтів із мНКК, що знаходяться в базах Truven Health MarketScan. Встановлено такі 10-річні тенденції лікування: перехід від цитокінів до таргетної терапії та перевагу пероральних препаратів над внутрішньовенними. Досліджувані терапевтичні схеми зазвичай відповідали рекомендаціям Національної комплексної мережі з питань раку США, хоча тривалість лікування, зазначена в різних випробуваннях, могла бути неоднаковою. Найпоширенішими побічними ефектами в усіх пацієнтів, зокрема тих, які отримували інгібітори TK/VEGF або mTOR, були гіпертензія, нудота/блювання та ниркова недостатність. Під час терапії другої лінії лікарі застосовували препарати від мНКК різних класів.
Дане дослідження охоплювало період до 2016 р., тому в ньому не розглянуто новітні протипухлинні препарати та медикаментозні комбінації (наприклад, лікування інгібіторами імунних контрольних точок). Однак наведені дані є достатньо інформативними, щоб використовувати їх у якості стандартів для сучасної терапії мНКК.
Підготувала Анна Сакалош
За матеріалами Pal, Sumanta & Gong, Jun & Mhatre, Shivani & Lin, Shih-Wen & Surinach, Andy & Ogale, Sarika & Vohra, Rini & Wallen, Herschel & George, Daniel. (2019). Real-world treatment patterns and adverse events in metastatic renal cell carcinoma from a large US claims database. BMC Cancer. 19. 548. 10.1186/s12885‑019‑5716-z.
Тематичний номер «Урологія. Нефрологія. Андрологія» № 1 (18) 2020 р.