22 травня, 2024
Комбінована ліпідознижувальна терапія – раціональний вибір для профілактики кардіоваскулярних захворювань
 Серцево-судинні захворювання (ССЗ) є основною причиною смерті у всьому світі. Призначення статинів для первинної та вторинної профілактики ССЗ зменшує ризики несприятливих серцево-судинних подій завдяки зниженню холестерину ліпопротеїнів низької щільності (ХС ЛПНЩ). Однак у деяких клінічних випадках, попри застосування високодозової терапії статинами, у пацієнтів зберігаються залишкові серцево-судинні ризики, зокрема через недостатню ефективність монотерапії. Альтернативою для такої когорти пацієнтів може бути комбінація статинів з езетимібом.
Серцево-судинні захворювання (ССЗ) є основною причиною смерті у всьому світі. Призначення статинів для первинної та вторинної профілактики ССЗ зменшує ризики несприятливих серцево-судинних подій завдяки зниженню холестерину ліпопротеїнів низької щільності (ХС ЛПНЩ). Однак у деяких клінічних випадках, попри застосування високодозової терапії статинами, у пацієнтів зберігаються залишкові серцево-судинні ризики, зокрема через недостатню ефективність монотерапії. Альтернативою для такої когорти пацієнтів може бути комбінація статинів з езетимібом.
Як відомо, ССЗ становлять основну причину смерті в усьому світі [1]. Зокрема, 2019 року серед загальної кількості 56,5 млн смертей 32,8% (18,6 млн були пов’язані із ССЗ, що вище на 17,8% (10,1 млн) смертей від новоутворень [2]. До найпоширеніших причин смерті від ССЗ належать: ішемічна хвороба серця (2,0%; 1,2 млн) та гіпертонічна хвороба [2].
Чинники ризику розвитку ССЗ
Метаболічні, поведінкові, екологічні та професійні чинники ризику негативно впливають на розвиток і прогресування ССЗ [1, 3-6]. Високий систолічний артеріальний тиск, дієта та рівень ХС ЛПНЩ належать до основних чинників ризику ССЗ, які становлять 25,0; 17,2 і 11,0% смертей від ССЗ відповідно [2].
Цільові рівні ХС ЛПНЩ
Більшість хворих на дисліпідемію не досягають оптимального рівня ХС ЛПНЩ за допомогою зміни способу життя та приймання доступних і недорогих статинів [7-11]. Так, за даними багатоцентрового дослідження DA VINCI, лише 33% із 5888 пацієнтів із дисліпідемією досягали цільового рівня ХС ЛПНЩ, рекомендованого Європейським товариством кардіологів (ESC, 2019) [12]. У різних країнах Європи спостерігається подібна тенденція [13-15]. Дані австралійського дослідження за участю 61 407 пацієнтів засвідчили, що лише 36% його учасників досягли рекомендованих рівнів ХС ЛПНЩ [16]. Проаналізувавши дані 44 млн жителів США, лише 36% пацієнтів із високим ризиком ССЗ мали рекомендований рівень ХС ЛПНЩ <70 мг/дл (~1,8 ммоль/л) [17].
Є кілька причин, чому більшість хворих не досягають необхідного рівня ХС ЛПНЩ. По-перше, згідно з рекомендаціями Європейського товариства кардіологів (ESC, 2019) та провідних кардіологічних спільнот США – Американського товариства кардіологів / Американського коледжу кардіологів (AHA/ACC, multi-society 2018) – необхідно досягати суттєвішого зниження рівня ХС ЛПНЩ, відповідно до принципу «чим нижче, тим краще» [18-20]. Наприклад, цільовий рівень ХС ЛПНЩ для пацієнтів із високим ризиком було зменшено до <1,8 ммоль/л. По-друге, простежується незацікавленість пацієнтів у зниженні рівня ХС ЛПНЩ завдяки зміні способу життя або регулярному фармакологічному лікуванню через недостатньо швидкі результати.
Додатковою перешкодою також можуть стати високі ціни на нові препарати, як-от інгібітори PCSK9, які необхідно приймати для швидкого досягнення цілей лікування. Зважаючи на те, що 9,1% пацієнтів мають непереносимість до статинів, альтернативних підходів до зниження ХС може бути недостатньо.
Препарати для корекції дисліпідемії
У рекомендаціях ESC (2019) та AHA/ACC/multi-society (2018) зазначено перелік фармацевтичних препаратів, які можливо застосовувати для зниження рівня ліпідів у крові та зменшення ризику ССЗ у пацієнтів із дисліпідемією (таблиця).
|
Таблиця. Ліпідознижувальна терапія для профілактики серцево-судинних захворювань |
||||||
|
Назва |
MoA |
Тип |
RoA |
ХС ЛПНЩ |
ТГ |
МАСЕ |
|
Статини низької / середньої інтенсивності |
Інгібування HMG-CoA-редуктази, плейотропне |
Таблетки |
Раз/день, п.о. |
-30% |
-20% |
-22% |
|
Статини високої інтенсивності |
Інгібування HMG-CoA, плейотропне |
Таблетки |
Раз/день, п.о. |
-50% |
-40% |
-15%а |
|
Езетиміб |
Інгібування NPC1L1 |
Таблетки |
Раз/день, п.о. |
-24% |
-12% |
-6% |
|
Еволокумаб |
Інгібування PCSK9 |
Ін’єкції |
Раз на 2 тижні/ щомісяця, п.с. |
-60% |
-26% |
-15% |
|
Алірокумаб |
Інгібування PCSK9 |
Ін’єкції |
Раз на 2 тижні/ щомісяця, п.с. |
-60% |
-26% |
-15% |
|
Фібрати |
Активація PPARa |
Таблетки |
Раз на день, п.о. |
-20% |
-50% |
-10% |
|
Ікосапент етиловий |
Зниження рівня ТГ, плейотропне |
Таблетки |
Двічі на день, п.о. |
-6% |
-20% |
-25% |
|
Примітка. аНаведене зниження MACE для статинів високої інтенсивності належить до додаткової переваги порівняно зі статинами низької / середньої інтенсивності. HMG-CoA – 3-гідрокси-3-метилглутарил коензим A, LDL-C – холестерин ліпопротеїнів низької щільності (ХС ЛПНЩ), MACE –основні несприятливі серцево-судинні події, MoA механізм дії, NPC1L1 – Niemann-Pick C1-like - С1 білок Німана-Піка, PCSK9 – пропротеїн конвертаза субтилізин-кексинового типу 9, PO (п.о.) – пероральний, PPAR-α – рецептор проліфератора пероксисоми альфа, RoA – шлях введення, SC – підшкірно, TG(ТГ) – тригліцериди. Адаптовано за D. T. Michaeli, 2023. |
||||||
Згідно із зазначеними настановами статини є першою лінією терапії для первинної та вторинної профілактики ССЗ у пацієнтів із гіперхолестеринемією та гіпертригліцеридемією.
Механізм дії статинів
Статини допомагають знизити синтез холестерину в організмі завдяки конкурентному інгібуванню ферменту 3-гідрокси-3-метилглутарил-коензим А (ГМГ-КоА) редуктази [19]. Зменшення синтезу холестерину в печінці зумовлює підвищення поверхневої експресії рецепторів ХС ЛПНЩ, що, своєю чергою, збільшує поглинання ХС ЛПНЩ, призводячи до зниження рівня ХС ЛПНЩ, ApoB-100 і тригліцеридів у сироватці крові. Завдяки конкурентному пригніченню ГМГ-КоА, дозозалежну ефективність статинів використовують у клінічній практиці для ескалації лікування від низької / середньої до високоінтенсивної терапії статинами для пацієнтів групи ризику. Відомо, що статини низької / середньої інтенсивності сприяють зниженню рівня ХС ЛПНЩ на 30-50% і тригліцеридів на 20%, тоді як високої інтенсивності – на >50 і 40% відповідно [19, 31]. Водночас статини можуть підвищувати рівень холестерину ліпопротеїдів високої щільності (ХС ЛПВЩ) залежно від дози застосування на 10% [32].
За даними досліджень, у пацієнтів, які отримували статини, не виявлено значущого підвищення рівня ліпопротеїну (a) [Lp(a)] [33, 34].
Окрім зміни рівня ліпідів у крові, результати досліджень in vitro та in vivo підтвердили, що статини мають корисні кардіопротекторні плейотропні ефекти, як-от поліпшення ендотеліальної дисфункції, підвищення біодоступності оксиду азоту; антиоксидантні властивості, пригнічення запальних реакцій і стабілізація атеросклеротичних бляшок [35, 36]. Однак значення цих плейотропних ефектів у клінічній практиці досі лишається дискусійним [37].
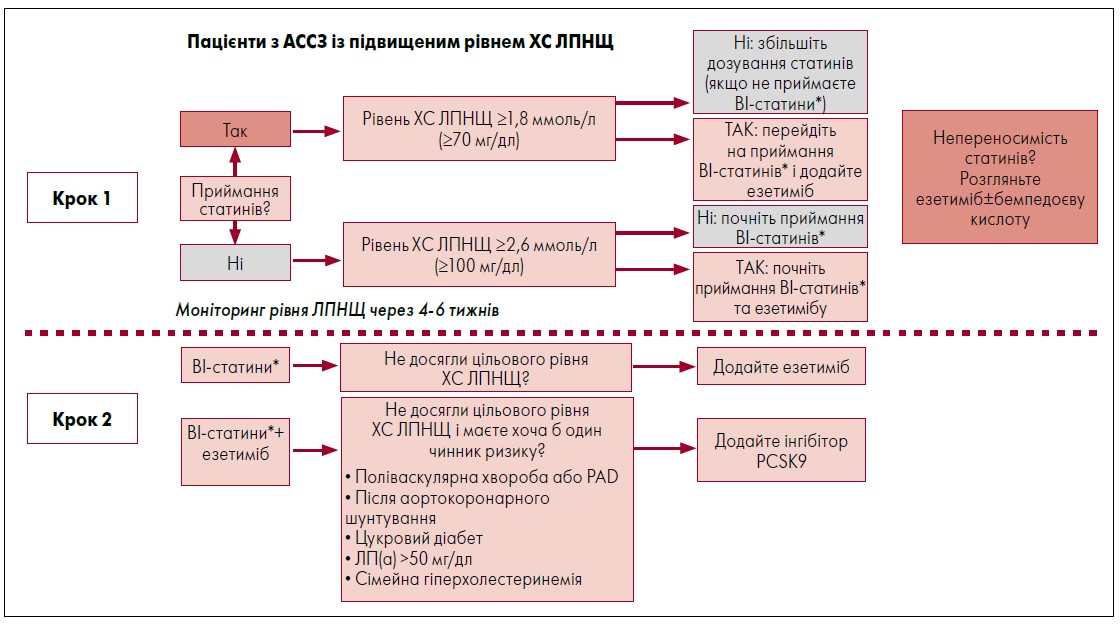
Рисунок. Алгоритм лікування дисліпідемії у пацієнтів з АССЗ
Примітки: * ВІ-статини – статини високої інтенсивності або максимально переносима терапія статинами; АССЗ – атеросклеротичні серцево-судинні захворювання, ХС ЛПНЩ – холестерин ліпопротеїнів низької щільності, ВІ-статини – статини високої інтенсивності, ЛП(а) – ліпопротеїн-а, PCSK9 – пропротеїнова конвертаза субтилізин-кексинового типу 9.
Адаптовано за M. Averna, 2021.
Ефективність статинів
Для профілактики ССЗ ефективність статинів підтверджується даними метааналізів [38-50]. Так, аналізуючи дані 170 тис. пацієнтів, виявлено зниження ХС ЛПНЩ на 38,67 мг/дл (1 ммоль/л), що пов’язане зі зниженням ризику серйозних серцево-судинних подій (MACE) на 22% (95% ДІ від -20 до -24; p<0,0001) на тлі терапії статинами низької / помірної інтенсивності [38].
Це підтверджує, що рівень ХС ЛПНЩ є достовірним сурогатним параметром для клінічних кінцевих точок MACE та серцево-судинної смерті. Подальша інтенсифікація терапії забезпечувала додаткове зниження ризику MACE на 15% (95% ДІ від -11 до -18; p<0,0001) [38]. Отримані результати узгоджуються з даними в когортах осіб первинної та вторинної профілактики [40, 41, 48, 49, 51]. У пацієнтів із низьким ризиком ССЗ (<10%) терапія статинами сприяла зниженню ризику серйозних судинних подій (ВР 0,79; 95% ДІ 0,77-0,81 на 1,0 ммоль/л зниження ХС ЛПНЩ) незалежно від попередніх захворювань судин [40]. Завдяки статинотерапії ризик смертності від усіх причин знижувався на 9% на кожен 1,0 ммоль/л зниження ХС ЛПНЩ. Оскільки статини метаболізуються в печінці, інгібітори та індуктори системи цитохромів P450 (CYP), зокрема протимікробні препарати, антагоністи кальцію, циклоспорин і грейпфрутовий сік, можуть призводити до міжлікарської взаємодії, що позначатиметься на їх біодоступності, а зрештою, – на збільшенні побічних ефектів або обмеженні терапевтичної дії.
Так, за даними недавнього метааналізу 176 досліджень за участю 4,1 млн пацієнтів, 9,1% осіб мали непереносимість статинів [25]. Вік, жіноча стать, азіатська та негроїдна (екваторіальна) раси, ожиріння, цукровий діабет, гіпотиреоз, хронічні захворювання печінки, ниркова недостатність, антиаритмічні препарати, блокатори кальцієвих каналів, вживання алкоголю та високі дози статинів асоціювалися з більшим ризиком непереносимості статинів [25]. Попри те, що статини є препаратами першої лінії для корекції дисліпідемії, зокрема в осіб із гіперхолестеринемією або гіпертригліцеридемією, у багатьох пацієнтів рівень ліпідів у крові залишається вищим за встановлені ESC (2019) цільові рівні. Упродовж останніх двох десятиліть вчені активно працювали над розробкою нових варіантів фармакологічного лікування ССЗ, щоб зменшити ризик несприятливих серцево-судинних подій серед пацієнтів групи ризику. Власне, сучасні засоби такої терапії рекомендовано призначати як ад’ювант до статинів середньої / високої інтенсивності або як препарати монотерапії в пацієнтів із непереносимістю статинів.
Вплив езетимібу на дисліпідемію
Езетиміб вибірково пригнічує всмоктування холестерину в тонкому кишечнику, не змінюючи при цьому поглинання інших поживних речовин і вітамінів [56, 57]. Молекулярною мішенню езетимібу є переносник стеролів Niemann-pick C1-Like 1 (NPC1L1), що відповідає за всмоктування холестерину та фітостеролів у кишечнику. Дані дослідження генетичного секвенування (за участю понад 90 тис. пацієнтів) підтвердили значно нижчі рівні ХС ЛПНЩ і менший ризик ішемічної хвороби серця в пацієнтів із мутаціями NPC1L1 [58].
За даними досліджень, порівняно з монотерапією статинами, їх комбінація з езетимібом знижувала рівень ХС ЛПНЩ на 24%, ApoB-100 – на 14%, тригліцеридів – на 12% і високочутливого С-реактивного білка (hsCRP) – на 13% [59-61]. Відповідно до результатів рандомізованого контрольованого подвійного сліпого дослідження IMPROVE-IT, яке налічувало 18 144 пацієнтів після гострого коронарного синдрому з подальшим спостереженням упродовж 6 років, езетиміб, який додавали до симвастатину, порівняно з монотерапією симвастатином, знижував ризик MACE на 6% (95% ДІ від 1 до 11; p=0,016).
Дані дослідження ENHANCE не підтвердили, що додавання езетимібу до статинів значно зменшує товщину інтими та медіа в пацієнтів із сімейною гіперхолестеринемією, хоча результати дослідження SHARP і SEAS засвідчили ефективність езетимібу для профілактики ішемічних серцево-судинних подій [62-65]. Безпеку та ефективність застосування езетимібу також було підтверджено численними даними метааналізів [61, 66-70].
Зокрема, у дослідженні EWTOPIA-75 вивчали ефективність монотерапії езетимібу для первинної серцево-судинної профілактики в пацієнтів віком >75 років. Для приймання езетимібу (10 мг на день) 3796 пацієнтів розподілили у випадковий спосіб, щоб порівняти отриманий ефект зі звичайним лікуванням. Після середнього періоду спостереження 4,1 року застосування езетимібу знизило частоту MACE на 34% (ВР 0,66; 95% ДІ 0,50-0,86; p=0,002) [71]. Порівняно з монотерапією статинами, ад’ювантна терапія езетимібом не збільшувала частоту виникнення побічних ефектів і не призводила до припинення лікування.
Висновки
Для запобігання серцево-судинним подіям нині міжнародні наукові групи активно працюють над розробкою нових препаратів, що допомагатимуть ефективно знижувати рівень ліпопротеїнів. Комбіновану терапію широко застосовують для лікування артеріальної гіпертензії, а віднедавна – і дисліпідемії. Основною метою розробки поєднання комбінацій препаратів є підвищення ефективності терапії завдяки мінімізації частоти небажаних побічних ефектів і поліпшення прихильності пацієнта до лікування. На думку S.R. Gnanenthiran et al. (2023), комбінована терапія препаратами з фіксованими дозами діючих речовин в одній таблетці (single-pill) може сприяти доповненню та поліпшенню наявних стратегій для зменшення загального ризику ССЗ.
Сьогодні на фармринку України комбінований засіб розувастатину та езетимібу представлено препаратом Розуліп® Плюс (виробник ЗАТ «Фармацевтичний завод «ЕГІС»). Рекомендована добова доза препарату – одна капсула (містить 10 мг розувастатину і 10 мг езетимібу або 20 мг розувастатину і 10 мг езетимібу), яку приймають незалежно від вживання їжі. Розуліп® Плюс є препаратом вибору для комбінованої ліпідознижувальної терапії. Терапевтичний ефект спостерігається впродовж 1-го тижня після початку лікування, через 2 тижні він досягає 90% можливого, а через 4 тижні – максимального рівня.
Список літератури знаходиться в редакції