18 квітня, 2026
Ведення анемії під час вагітності: рекомендації Міжнародної федерації гінекології та акушерства (FIGO)
 Анемія є серйозною проблемою громадського здоров’я, що уражає 32 млн (36%) вагітних у світі. Щороку вона спричиняє >115 тис. випадків материнської смертності та 591 тис. перинатальних смертей у світі. Країни з низьким і середнім рівнем доходу зазнають найбільшого тягаря: 48,7% вагітних у цих країнах мають анемію.
Анемія є серйозною проблемою громадського здоров’я, що уражає 32 млн (36%) вагітних у світі. Щороку вона спричиняє >115 тис. випадків материнської смертності та 591 тис. перинатальних смертей у світі. Країни з низьким і середнім рівнем доходу зазнають найбільшого тягаря: 48,7% вагітних у цих країнах мають анемію.
Епідеміологія анемії під час вагітності
За даними Всесвітньої організації охорони здоров’я (ВООЗ), станом на 2025 р. загальносвітова поширеність анемії під час вагітності (АВ), що становить 36%, залишається більш ніж удвічі вищою за цільовий показник 15%. За понад два десятиліття загальносвітова поширеність АВ зменшилася лише на 7%: із 43% у 1995 р. до 36% у 2019 р. Це потребує оновленої уваги до оптимальних підходів щодо зменшення тягаря АВ.
Визначення та діагностика АВ
Оновлені настанови ВООЗ (2024) визначають АВ як концентрацію гемоглобіну <110,0 г/л у І та ІІІ триместрах і <105 г/л у ІІ триместрі. Аналогічної думки дотримуються Американська колегія акушерів і гінекологів та Центри з контролю й профілактики захворювань США. У британських рекомендаціях анемія визначається як концентрація гемоглобіну <110,0 г/л у І триместрі, <10,5 г/л – у ІІ та ІІІ триместрах і <10,0 г/л у післяпологовому періоді. Міжнародна федерація гінекології та акушерства рекомендує визначати анемію як концентрацію гемоглобіну <110,0 г/л у всіх популяціях жінок у всьому світі в будь-якому триместрі вагітності й у післяпологовому періоді. Це необхідно для забезпечення уніфікації інтерпретації та порівняння результатів досліджень з різних регіонів світу.
Причини АВ
Причинами АВ є нутритивні дефіцити заліза, фолієвої кислоти, вітамінів A і B12, а також гемоглобінопатії, акушерські кровотечі, хронічні інфекції, зокрема ВІЛ і туберкульоз, гемолітична/апластична анемія, а в країнах із низьким рівнем доходу – паразитарні інвазії, як-от малярія, шистосомоз, анкілостомоз.
Залізодефіцитна анемія (ЗДА)
Потреба в залізі та його всмоктування під час вагітності
Дефіцит заліза є найпоширенішою причиною АВ і становить 50% усіх випадків АВ у світі. Потреба в залізі під час вагітності зростає у 10 разів і загалом становить ≈1200 мг, що відповідає середній добовій дозі ≈4,4 мг.
Добова потреба в І триместрі зростає з 0,8 до 4-5 мг/добу в ІІ триместрі та до 7,5 мг/добу в ІІІ триместрі, досягаючи до 10 мг/добу в останні 6-8 тиж вагітності.
Потреба в залізі забезпечується двома основними дієтичними джерелами: гемовим і негемовим залізом. Гемове залізо – це двовалентне залізо, яке міститься в продуктах тваринного походження (м’ясо, риба та птиця), тоді як негемове залізо – тривалентне – наявне в рослинних продуктах. Залізо всмоктується у формі двовалентного заліза, тоді як тривалентне перед всмоктуванням має бути відновлене до двовалентної форми. Саме тому швидкість усмоктування гемового заліза є вищою, ніж негемового.
Типовий раціон забезпечує ≈15 мг елементарного заліза на добу, з яких всмоктується лише ≈10%. Під час вагітності швидкість усмоктування зростає до 30%, що забезпечує надходження до 5 мг елементарного заліза на добу. Шлункова кислота, вітамін C, ретинол і каротиноїди підсилюють усмоктування заліза, тоді як фітати злаків, кальцій, антациди, таніни чаю та кави, соєвий білок, молоко, яйця й червоне вино, якщо вони вживаються разом із продуктами, що містять залізо, пригнічують його всмоктування.
Препарати заліза під час вагітності
Навіть за оптимального харчування і всмоктування добову потребу в залізі під час вагітності неможливо забезпечити лише за рахунок дієти, тому необхідні препарати заліза. Це особливо актуально, оскільки до 40% жінок вступають у період вагітності з виснаженими запасами заліза. Наявні докази підтримують рутинне призначення препаратів заліза під час вагітності для зниження частоти материнського дефіциту заліза та ЗДА наприкінці вагітності, а також народження дітей із малим для гестаційного віку розміром та низькою масою тіла при народженні. Саме тому всі вагітні повинні отримувати щоденно 30-60 мг елементарного заліза.
 Скринінг і діагностика ЗДА під час вагітності
Скринінг і діагностика ЗДА під час вагітності
Всі вагітні повинні проходити скринінг на анемію за допомогою загального аналізу крові під час першого звернення для взяття на облік і повторно на 28-му тижні. Скринінг також може проводитися шляхом визначення концентрації гемоглобіну чи гематокриту, особливо в умовах обмежених ресурсів.
Жінок із концентрацією гемоглобіну <110,0 г/л слід обстежувати для визначення етіології анемії. Рівень феритину сироватки <30 мкг/л є діагностичним для ЗДА. За відсутності визначення феритину, особливо в умовах обмежених ресурсів, позитивна відповідь на терапевтичну пробу з пероральним залізом, що проявляється підвищенням концентрації гемоглобіну щонайменше на 10 г/л через 2 тиж після початку лікування, є діагностичною для ЗДА.
Лікування ЗДА під час вагітності
Терапією ЗДА першої лінії є пероральні препарати заліза в дозі 60-120 мг елементарного заліза на добу. Раніше були рекомендовані дози до 200 мг, проте виявилося, що після введення заліза швидко підвищується концентрація гепсидину в плазмі крові. Ця концентрація залишається підвищеною до 48 год і негативно впливає на всмоктування наступних доз заліза. Саме тому пропонується застосування заліза у вигляді одноразової добової дози (замість розподілених доз) або через день (замість щоденного прийому), що може покращувати фракційне всмоктування заліза, а також поліпшувати переносимість і прихильність до лікування завдяки зменшенню шлунково-кишкових побічних ефектів.
Лікування ЗДА слід продовжувати до нормалізації концентрації гемоглобіну до рівня ≥110,0 г/л. Після цього дозу заліза слід зменшити до профілактичної (30-60 мг елементарного заліза на добу) для запобігання рецидиву анемії. Це лікування необхідно продовжувати щонайменше протягом 3 міс або 6 тиж після пологів (залежно від того, що довше) для відновлення запасів заліза (рис.).
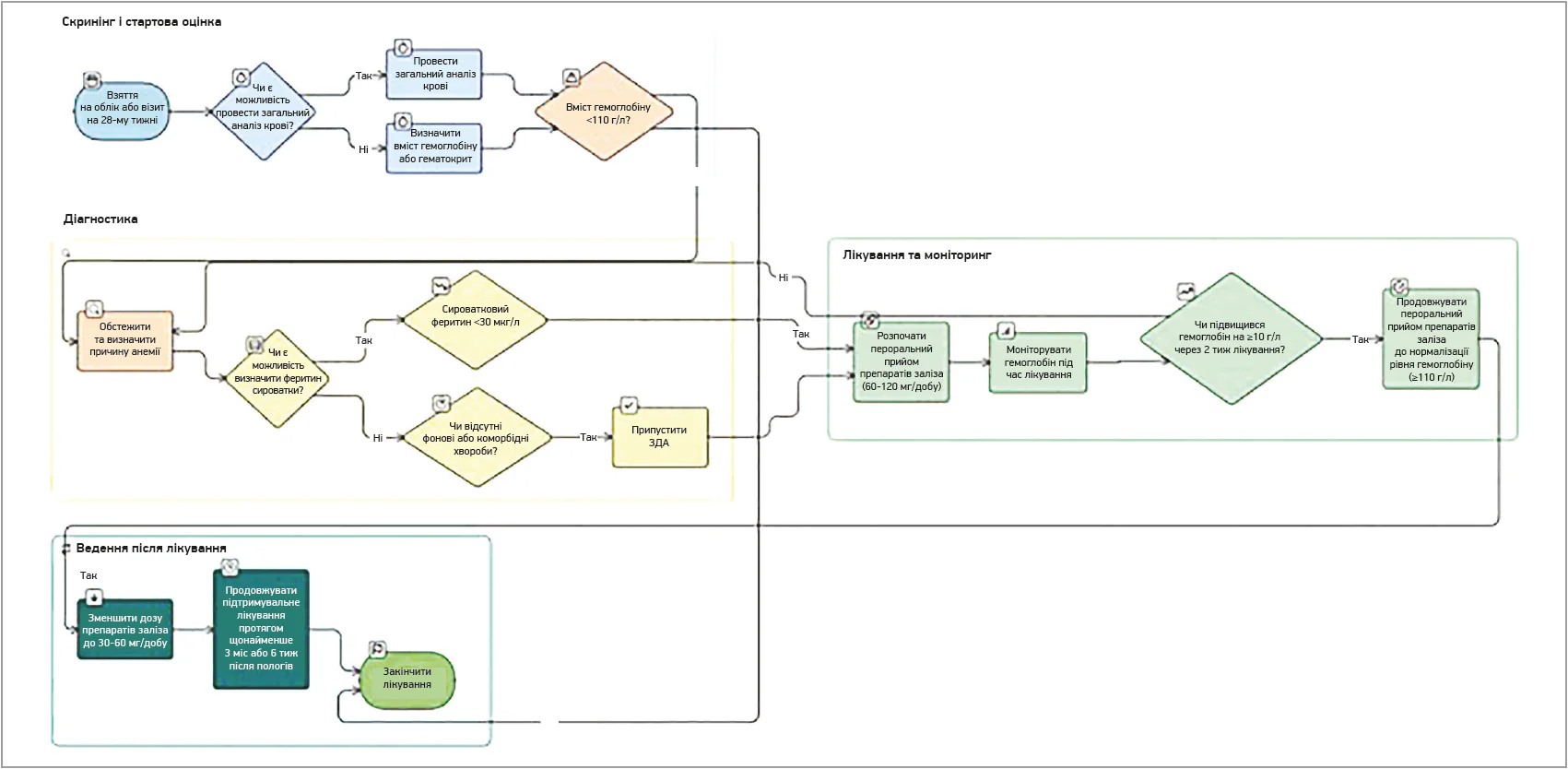 Рис. Алгоритм скринінгу, діагностики та лікування ЗДА під час вагітності
Рис. Алгоритм скринінгу, діагностики та лікування ЗДА під час вагітності
Рекомендації щодо скринінгу, діагностики та профілактики АВ
Скринінг і діагностика АВ
1. Усі вагітні повинні проходити скринінг на анемію за допомогою загального аналізу крові під час першого звернення для взяття на облік і повторно на 28-му тижні вагітності.
2. АВ діагностується, якщо концентрація гемоглобіну становить <110 г/л у будь-якому триместрі вагітності та в післяпологовому періоді.
3. Порогове значення концентрації гемоглобіну <110 г/л має універсально застосовуватися в усіх умовах і популяціях для діагностики АВ.
4. АВ класифікується за ступенем тяжкості як легка (100-109 г/л), помірна (70-99 г/л) і тяжка (<70 г/л).
Препарати заліза та профілактика ЗДА під час вагітності
5. Для профілактики ЗДА всім вагітним рекомендується щоденний пероральний прийом препаратів заліза в дозі 30-60 мг елементарного заліза. Вища добова доза 60 мг рекомендується тоді, коли ЗДА є значною проблемою громадського здоров’я й уражає ≥40% вагітних, а також особам із підвищеним ризиком дефіциту заліза, зокрема жінкам із попередньою анемією, багатоплідною вагітністю, коротким інтервалом між вагітностями (<1 року) та жінкам, які дотримуються вегетаріанської дієти.
6. Жінкам, які не переносять щоденний пероральний прийом заліза через побічні ефекти, слід призначати залізо в інтермітувальному режимі: 120 мг елементарного заліза 1 р/тиж. Інтермітувальне приймання також можна розглядати в умовах, де ЗДА уражає <20% популяції вагітних.
7. Для максимального всмоктування жінкам слід рекомендувати приймати пероральні препарати заліза вранці натще (за 1 год до вживання їжі або через 2 год після), а також за 1 год до чи через 2 год після прийому речовин, що пригнічують усмоктування заліза, як-от кальцій, інгібітори протонної помпи, антациди, тироксин, чай, кава, молоко, соя, яйця.
8. Можна розглянути призначення вітаміну С разом із пероральним залізом для підвищення всмоктування останнього.
Рекомендуємо також
Тактика ведення вагітних із залізодефіцитною анемією
Залізодефіцитна анемія під час вагітності внаслідок COVID-19
Профілактика анемії у пацієнток з фізіологічним перебігом вагітності
Лікування ЗДА під час вагітності
9. Пероральні препарати заліза в дозі 60-120 мг елементарного заліза на добу рекомендуються як терапія ЗДА першої лінії. Прийом слід продовжувати до підвищення концентрації гемоглобіну до рівня ≥110 г/л, після чого дозу слід зменшити до профілактичної (30-60 мг/добу) та продовжувати прийом протягом 3 міс або 6 тиж після пологів (залежно від того, який період довший) для відновлення запасів заліза.
10. Парентеральне введення заліза показане для лікування ЗДА в жінок, які не відповідають на терапію пероральним залізом; не дотримуються лікування або не переносять його; при помірно тяжкій або тяжкій ЗДА; в разі розвитку ЗДА за 4-6 тиж до очікуваних пологів, а також у жінок з анамнезом операцій на шлунку чи з такими станами, як запальні захворювання кишечнику, що порушують усмоктування перорального заліза. Парентеральне залізо не рекомендується в І триместрі через недостатність даних щодо безпеки.
11. Переливання крові показане жінкам із тяжкою анемією, особливо коли вона виникає незадовго до очікуваної дати пологів, при гострій тяжкій кровотечі або ризику подальшої кровотечі, а також за вираженої симптомної анемії з ознаками гемодинамічної чи серцевої недостатності.
Препарати заліза у вагітних із гемоглобінопатіями
12. Жінкам із гемоглобінопатіями слід призначати препарати заліза лише за наявності лабораторних ознак дефіциту заліза (тобто феритин <30 мкг/л).
13. У випадках, коли визначення феритину сироватки недоступне, можна безпечно призначати препарати заліза в дозі 30 мг елементарного заліза на добу вагітним із серпоподібноклітинною анемією, які не мають анамнезу повторних переливань крові. Препарати заліза можуть призначатися у вигляді таблеток заліза чи в складі препарату з декількома мікронутрієнтами, що містить залізо. Препарати заліза протипоказані в разі повторних переливань крові.
14. Жінки, які не переносять щоденний прийом заліза через побічні ефекти, можуть отримувати лікування в інтермітувальному режимі 120 мг заліза на тиждень.
Анемія та післяпологова кровотеча
15. Для зниження ризику післяпологової кровотечі рекомендується універсальне застосування діагностичного порогового значення концентрації гемоглобіну <110,0 г/л.
16. Жінки, які розпочинають вагітність з концентрацією гемоглобіну ≥110 г/л, можуть переносити більшу крововтрату після пологів із нижчим ризиком післяпологової кровотечі, ніж жінки з концентрацією гемоглобіну 100 г/л.
17. Профілактика, скринінг і корекція анемії до пологів є важливою та ефективною стратегією зниження ризику післяпологової кровотечі.
Висновки
Анемія – значуща проблема громадського здоров’я, що уражає >⅓ вагітних у світі. Основними причинами є нутритивні дефіцити, гемоглобінопатії, малярія та гельмінтози. Всі вагітні повинні проходити скринінг на анемію під час вагітності, а в разі її виявлення слід без зволікань розпочинати лікування. Для зменшення ризику АВ і пов’язаних із нею ускладнень, включно з післяпологовою кровотечею, необхідно застосовувати нутритивні втручання й інші профілактичні стратегії.
Ці рекомендації узагальнюють наявні настанови, що ґрунтуються на доказах. Очікується, що їхнє глобальне впровадження сприятиме суттєвому зниженню материнської та перинатальної смертності й захворюваності, зумовлених АВ і пов’язаними з нею ускладненнями, зокрема післяпологовою кровотечею.
Ubom A. E., Begum F., Ramasauskaite D. et al. FIGO Committee on Childbirth and Postpartum Hemorrhage. FIGO good practice recommendations on anemia in pregnancy, to reduce the incidence and impact of postpartum hemorrhage (PPH). Int J Gynaecol Obstet., 2025; 171 (3): 993-1007. doi: 10.1002/ijgo.70529.
Адаптований переклад підготувала Лариса Стрільчук
Довідка «ЗУ»
Узагальнюючи рекомендації Міжнародної федерації гінекології та акушерства, можна дійти декількох ключових висновків:
- усі вагітні мають отримувати пероральні препарати заліза профілактично, оскільки скоригувати нутритивний дефіцит або запобігти йому за допомогою винятково раціону неможливо;
- двовалентні солі заліза (як-от у сульфаті заліза та тваринних продуктах) краще всмоктуються, оскільки не потребують додаткового перетворення в організмі, на відміну від тривалентних;
- вітамін С може покращувати всмоктування заліза.
Наведені тези зумовлюють доцільність застосування як для профілактики, так і для лікування ЗДА вагітних препарату сульфату заліза під назвою Сорбіфер Дурулес (ЗАТ «Фармацевтичний завод ЕГІС», Угорщина). Особливий метод виготовлення таблеток Сорбіферу, вкритих оболонкою, забезпечує безперервне вивільнення іонів двовалентного заліза. Під час їхнього проходження через шлунково-кишковий тракт іони заліза протягом 6 год безперервно вивільняються з пористої матриці. Повільне вивільнення діючої речовини запобігає небезпечно високим концентраціям заліза, завдяки чому можна уникнути подразнення кишкового епітелію.
Дозування Сорбіферу Дурулес (320 мг заліза сульфату безводного, що відповідає 100 мг заліза двовалентного, та 60 мг вітаміну С) відповідає сучасним поглядам і на профілактику (особливо в групах ризику), і на лікування ЗДА (як у щоденному, так і в інтермітувальному режимах). Застосування Сорбіферу Дурулес у контролі ЗДА вагітних здатне зменшити поширеність як самої анемії, так і її небезпечних ускладнень.
Медична газета «Здоров’я України 21 сторіччя» № 4 (615), 2026 р




