29 жовтня, 2025
Особливості медикаментозної терапії СНСШ у пацієнтів із ДГПЗ
За матеріалами конференції
 Доброякісна гіперплазія передміхурової залози (ДГПЗ) є найбільш частою причиною розвитку симптомів нижніх сечових шляхів (СНСШ). Існує два підходи до менеджменту цієї патології: простатоцентричний, що передбачає проведення хірургічного втручання, та симптомоцентричний, що представлений фармакотерапією. На частку останньої припадає до 90% пацієнтів, для яких характерна задовільна якість життя, відсутність потреби в операції та, відповідно, ризиків післяопераційних ускладнень. У рамках конгресу Асоціації урологів України, який відбувся 12-14 червня у змішаному форматі, професор кафедри урології, нефрології та андрології ім. проф. А.Г. Подрєза Харківського національного медичного університету, доктор медичних наук Дмитро Володимирович Щукін представив доповідь «Особливості медикаментозної терапії СНСШ у пацієнтів із ДГПЗ», у якій, зокрема, привернув увагу до доцільності комбінованого лікування фітопрепаратом Простамол® Уно на основі екстракту ягід американської пальми пилкоподібної, або карликової пальми, Serenoa repens та α-адреноблокатором Флосін®, що містить тамсулозину гідрохлориду 4 мг. Така комбінація може бути терапією вибору у чоловіків із СНСШ на фоні ДГПЗ із передбачуваними високими профілями ефективності та безпеки.
Доброякісна гіперплазія передміхурової залози (ДГПЗ) є найбільш частою причиною розвитку симптомів нижніх сечових шляхів (СНСШ). Існує два підходи до менеджменту цієї патології: простатоцентричний, що передбачає проведення хірургічного втручання, та симптомоцентричний, що представлений фармакотерапією. На частку останньої припадає до 90% пацієнтів, для яких характерна задовільна якість життя, відсутність потреби в операції та, відповідно, ризиків післяопераційних ускладнень. У рамках конгресу Асоціації урологів України, який відбувся 12-14 червня у змішаному форматі, професор кафедри урології, нефрології та андрології ім. проф. А.Г. Подрєза Харківського національного медичного університету, доктор медичних наук Дмитро Володимирович Щукін представив доповідь «Особливості медикаментозної терапії СНСШ у пацієнтів із ДГПЗ», у якій, зокрема, привернув увагу до доцільності комбінованого лікування фітопрепаратом Простамол® Уно на основі екстракту ягід американської пальми пилкоподібної, або карликової пальми, Serenoa repens та α-адреноблокатором Флосін®, що містить тамсулозину гідрохлориду 4 мг. Така комбінація може бути терапією вибору у чоловіків із СНСШ на фоні ДГПЗ із передбачуваними високими профілями ефективності та безпеки.
Ключові слова: доброякісна гіперплазія передміхурової залози, симптоми нижніх сечових шляхів, медикаментозна терапія, α-адреноблокатори, інгібітори 5α-редуктази, фітотерапія, екстракт Serenoa repens, Простамол® Уно, Флосін®.
На даний час загальновідомо, що СНСШ є однією з найбільш частих причин звернення до уролога. Залежно від симптоматики СНСШ поділяють на три категорії:
- симптоми накопичення (іритативні): часте денне та нічне сечовипускання, імперативні позиви, сечовипускання маленькими порціями, нетримання сечі;
- симптоми спорожнення (обструктивні): ослаблення струменя сечі, утруднений початок та уривчастість сечовипускання, парадоксальна ішурія;
- постмікційні симптоми: відчуття неповного спорожнення сечового міхура, виділення сечі краплями після сечовипускання (дриблінг).
Головним завданням при веденні хворих зазначеної категорії є купірування обструктивних симптомів, які більшою мірою заважають чоловікам, а також іритативних, що більшою мірою турбують.
Хірургічне лікування отримують близько 10% пацієнтів, яким притаманні:
- ускладнені форми ДГПЗ;
- великі розміри передміхурової залози (ПЗ) (>70 см3);
- рефрактерність симптомів до медикаментозної терапії;
- дуже велика середня доля гіперплазованої залози;
- низька прихильність пацієнта до медикаментозного лікування.
Уподобання пацієнтів є ключовими при визначенні часу операції з приводу ДГПЗ, оскільки вони краще розуміють свої симптоми та занепокоєння. Чоловіки схильні терпіти прояви захворювання й обирають менш ризикові варіанти лікування, однак їхній вибір змінюється з посиленням симптоматики.
Хірургічне втручання дає змогу позбавити пацієнта проблеми за один етап порівняно з довгостроковою медикаментозною терапією. На сьогодні досить широким є вибір мінімально-інвазивних хірургічних методів лікування (MIST), включаючи роботизовану акваабляцію, парову терапію за принципом Rezum, імплантацію системи UroLift, вапоризацію ПЗ зеленим лазером, метод тимчасового встановлення в ПЗ нітинолового імплантата iTind (temporary implantable nitinol device).
Порівняно з трансуретральною резекцією або фотоселективною вапоризацією звичайна простатектомія характеризується невеликою потребою в повторному лікуванні, оскільки гіперплазована тканина ПЗ повністю видаляється (дефінітивне лікування). Як робот-асистована проста простатектомія (RASP), так і гольмієва лазерна енуклеація ПЗ (HoLEP) показали хороші результати в купіруванні СНСШ/ДГПЗ (Kim H.S., Shin Y.S., 2023). Висока вартість RASP створює труднощі для хворих; крім того, тривалість цієї операції та госпіталізації довші, ніж при HoLEP. Утім такі післяопераційні ускладнення, як стеноз уретри та нетримання сечі, зустрічаються значно рідше (процедура забезпечує добру візуалізацію сфінктера уретри, який можна анатомічно відрізнити від інших структур). Також слід пам’ятати, що HoLEP може спричиняти втому та проблеми зі слухом у хірурга.
Попри успішність оперативного лікування ДГПЗ актуальним залишається питання – чи позбавляє воно остаточно від потреби в медикаментозній терапії?
Цікавими є висновки нещодавнього дослідження S. Kaplan et al. (2025) про те, що приблизно 10% пацієнтів із ДГПЗ потребували прийому медикаментів протягом 5 років після хірургічного лікування незалежно від того, яку процедуру вони перенесли. При цьому 70-80% чоловіків повернулися до прийому препаратів, які вони отримували до операції.
За результатами систематичного огляду, що включав 36 досліджень за участю понад 6 тис. чоловіків (Baboudjian M. et al., 2023), на фоні MIST необхідність повторного хірургічного втручання впродовж 3-5 років виникла у 4% випадків при водно-паровій терапії за принципом Rezum, у 13% – при імплантації системи UroLift, у 5% – при встановленні імплантата iTind. При цьому потреба у фармакотерапії впродовж 3-5 років мала місце в 11, 11 та 7% випадків відповідно.
Якими ж є орієнтири, що допоможуть при веденні пацієнтів із СНСШ/ДГПЗ обрати між хірургічним методом та медикаментозною терапією?
Предикторами успішної операції, зокрема, виступають:
- надокучливі симптоми спорожнення (за доменом симптомів спорожнення опитувальника Міжнародної консультації з нетримання сечі–СНСШ у чоловіків [ICIQ-MLUTS] >8 балів);
- сповільнення потоку сечі за результатами тесту фракційного резерву потоку (FFR-test) (максимальна об’ємна швидкість потоку сечі [Qmax] <10 мл/с);
- тяжкі СНСШ (>18 балів за опитувальником ICIQ-MLUTS або >16 балів за Міжнародною шкалою оцінки простатичних симптомів [IPSS]);
- індекс обструкції вихідного отвору сечового міхура (BOOI) >48;
- індекс скоротливості сечового міхура (BCI) >123;
- низька якість життя, пов’язана із СНСШ (IPSS-Qol >4);
- мала кількість або відсутність супутніх захворювань;
- вік <74 років.
Чим менше вищеперерахованих позицій мають місце у пацієнта, тим імовірніше, що хірургічне лікування буде невдалим, а отже, профілактична трансуретральна резекція ПЗ (ТУРПЗ) не є доцільною терапевтичною опцією у даному випадку (Ito H. et al., 2023).
Переходячи до питання медикаментозного лікування, спікер зазначив, що першою лінією терапії у пацієнтів із помірними і тяжкими СНСШ є a-адреноблокатори та інгібітори 5a-редуктази з високим рівнем ефективності щодо обструктивних симптомів і низьким ризиком побічних ефектів. Альфа-адреноблокатори швидко покращують Qmax на 20-25% та оцінку за шкалою IPSS. Інгібітори 5a-редуктази зменшують розмір ПЗ на 18-28% і рівень простат-специфічного антигену (ПСА) на 50% протягом 6-12 міс; знижують ризик гострої затримки сечі та вірогідність хірургічного втручання в подальшому. Слід пам’ятати, що клінічна ефективність цієї групи препаратів відмічається після 6 міс прийому, тому терапія має бути довгостроковою, а також про вищу ефективність при об’ємі ПЗ >40 см3.
Результати добре відомих досліджень MTOPS і CombAT довели більш високу ефективність комбінованої терапії a-адреноблокаторами та інгібіторами 5a-редуктази у чоловіків із помірними й тяжкими СНСШ та підвищеним ризиком прогресування захворювання (об’єм ПЗ >40 мл).
Також пацієнтам зазначеної категорії можуть призначатися антагоністи мускаринових рецепторів та агоністи b3‑адренорецепторів (мірабегрон) за умови превалювання іритативної симптоматики. При цьому слід брати до уваги, що антагоністи мускаринових рецепторів протипоказані чоловікам із об’ємом залишкової сечі (ОЗС) >150 мл через ризик гострої затримки сечі.
Комбінація a-адреноблокаторів та антагоністів мускаринових рецепторів показана пацієнтам із помірними і тяжкими СНСШ, якщо купірування іритативних симптомів було недостатнім при монотерапії кожною із цих груп препаратів. Однак таке лікування протипоказане особам із ОЗС >150 мл.
Інгібітори фосфодіестерази 5‑го типу (ФДЕ‑5) призначаються пацієнтам із помірними й тяжкими СНСШ із/без еректильної дисфункції. Лише тадалафіл (5 мг один раз на день) був ліцензований для лікування СНСШ. Відомо, що ці препарати знижують тонус сечового міхура, ПЗ та уретри, поліпшують оксигенацію нижніх сечових шляхів, сексуальну функцію, якість життя, при цьому не підвищуючи Qmax. Остаточно не з’ясовано, чи впливають інгібітори ФДЕ‑5 на об’єм ПЗ та прогресування ДГПЗ, до того ж наслідки довгострокового прийому (протягом одного року) вивчалися лише в одному дослідженні. У чоловіків із вираженими обструктивними симптомами можливе комбіноване призначення інгібіторів ФДЕ‑5 та a-адреноблокаторів.
Яке місце займає фітотерапія в лікуванні СНСШ/ДГПЗ і якими є препарати вибору з доведеними профілями ефективності та безпеки?
Фітотерапія СНСШ на фоні ДГПЗ, зокрема, представлена прийомом препаратів на основі екстракту ягід американської пальми пилкоподібної, або карликової пальми, Serenoa repens, які містять фітостероли, структурно подібні до статевих гормонів, та вільні й етерифіковані довголанцюгові жирні кислоти.
Згідно з рекомендаціями Європейської асоціації урології, серед фітопрепаратів для лікування СНСШ, пов’язаних із ДГПЗ, рекомендований гексановий екстракт Serenoa repens із доведеною ефективністю щодо покращення суб’єктивних і об’єктивних показників сечовипускання та низьким ризиком несприятливих явищ, особливо з боку статевої функції.
У ході низки досліджень (McPartland J.M. et al., 2000; Levin R.M. et al., 2000; Gong E.M. et al., 2004) доведено, що екстракт Serenoa repens чинить комплексну протизапальну, антиандрогенну та антипроліферативну дію у клітинах ПЗ. Так, S. Delos et al. (1994) повідомляли, що екстракт Serenoa repens інгібує активність 5a-редуктази та 17b-гідроксистероїддегідрогенази в культурах епітеліальних та фібробластних клітин, отриманих із клітинних ліній ДГПЗ та раку ПЗ, а отже, його можна вважати специфічним інгібітором 5a-редуктази.
Результати дослідження F. Scaglione et al. (2008) свідчать, що екстракт із плодів Serenoa repens порівняно з плацебо поліпшує симптоми з боку сечовивідних шляхів на 28%, ноктурію — на 25%, Qmax – на 28%, ОЗС – на 43%.
При вивченні ефектів фітопрепарату на основі екстракту Serenoa repens порівняно з тамсулозином (Debruyne F. et al., 2002) встановлено, що через 12 міс терапії оцінка за шкалою IPSS знизилася на 4,4 бала у кожній групі, без відмінностей у купіруванні іритативних та обструктивних симптомів. Підвищення Qmax було зіставним в обох групах (+1,8 мл/с у групі фітотерапії проти +1,9 мл/с у групі тамсулозину) (рис. 1). Рівень ПСА залишався стабільним, тоді як об’єм ПЗ дещо зменшився у пацієнтів, які отримували екстракт Serenoa repens. Обидві сполуки добре переносилися, проте порушення еякуляції частіше виникали в групі тамсулозину.
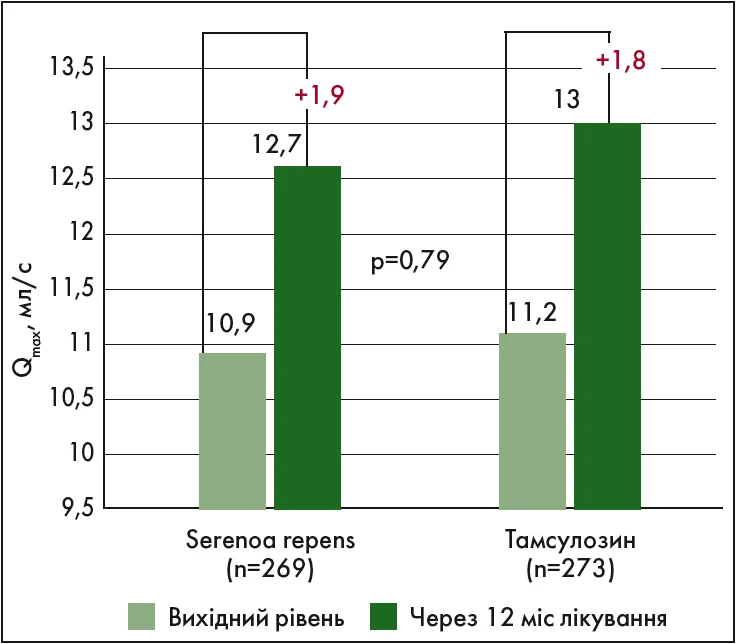 Рис. 1. Порівняння динаміки змін показника Qmax на фоні терапії екстрактом Serenoa repens та тамсулозином (Debruyne F. et al., 2002)
Рис. 1. Порівняння динаміки змін показника Qmax на фоні терапії екстрактом Serenoa repens та тамсулозином (Debruyne F. et al., 2002)
У рандомізованому міжнародному дослідженні за участю понад тисячі пацієнтів із ДГПЗ порівнювали результати фітотерапії екстрактом Serenoa repens та інгібітором 5a-редуктази фінастеридом (Carraro J.C. et al., 1996), виявивши в обох групах зіставне зменшення загального бала за шкалою IPSS (рис. 2).
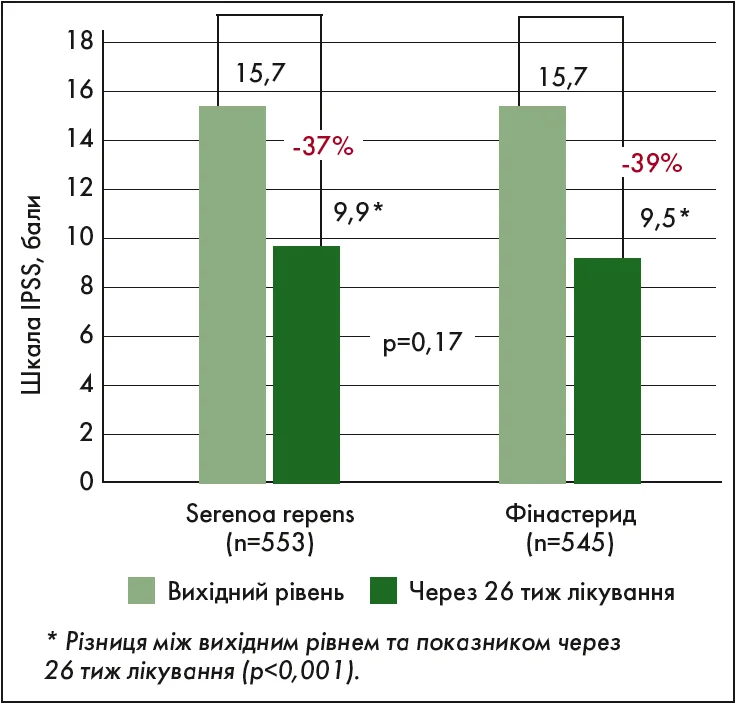 Рис. 2. Зіставне зменшення загального бала за шкалою IPSS на фоні терапії екстрактом Serenoa repens та інгібітором 5α-редуктази (Carraro J.C. et al., 1996)
Рис. 2. Зіставне зменшення загального бала за шкалою IPSS на фоні терапії екстрактом Serenoa repens та інгібітором 5α-редуктази (Carraro J.C. et al., 1996)
В однорічному рандомізованому відкритому дослідженні (Ryu Y.W. et al., 2015) вчені встановили, що лікування із застосуванням комбінації «тамсулозин + екстракт Serenoa repens» було більш ефективним порівняно з монотерапією тамсулозином щодо зменшення симптомів накопичення у чоловіків із ДГПЗ через 6 та 12 міс прийому (рис. 3).
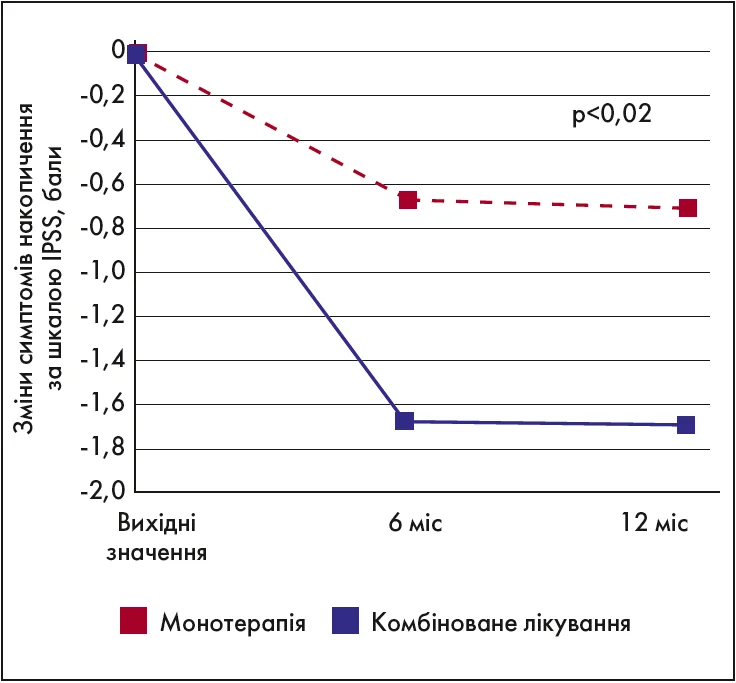 Рис. 3. Більш значуще купірування симптомів накопичення за шкалою IPSS на фоні комбінованого лікування тамсулозином + екстракт Serenoa repens проти монотерапії тамсулозином через 6 і 12 міс (Ryu Y.W. et al., 2015)
Рис. 3. Більш значуще купірування симптомів накопичення за шкалою IPSS на фоні комбінованого лікування тамсулозином + екстракт Serenoa repens проти монотерапії тамсулозином через 6 і 12 міс (Ryu Y.W. et al., 2015)
Результати вітчизняного багатоцентрового дослідження тримісячної комбінованої терапії з використанням оригінального стандартизованого спиртового екстракту плодів пальми пилкоподібної Serenoa repens – фітопрепарату Простамол® Уно та препарату тамсулозину гідрохлориду 4 мг Флосін® (виробництво «Берлін-Хемі АГ», Німеччина) за участю 158 пацієнтів, що спостерігалися в чотирьох урологічних центрах України, свідчили, що комбіноване лікування є оптимальною терапевтичною опцією в пацієнтів із ДГПЗ II стадії, оскільки забезпечує синергізм ефективності двох препаратів із низькою частотою розвитку побічних ефектів (Горпинченко І.І. та співавт., 2010). Натомість у 16,6% пацієнтів групи порівняння (доксазозин + фінастерид) були відзначені побічні явища у вигляді запаморочення та головного болю, у 10,0% – зниження ерекції та порушення оргазму, у 40,0% осіб – погіршення лібідо.
У ще одному вітчизняному дослідженні Ю.М. Гурженко та співавт. (2016) оцінювали клінічну ефективність монотерапії фітопрепаратом на основі екстракту Serenoa repens та a-адреноблокатором тамсулозином, а також їх комбінації в пацієнтів із ДГПЗ II-III стадії після проведення ТУРПЗ. Усіх хворих (n=145) було розподілено на чотири клінічні групи залежно від схеми терапії. Пацієнтам І групи (n=42) не призначали медикаментозне лікування після операції, за ними було встановлено активне спостереження. Учасники ІІ групи (n=38) отримували монотерапію препаратом Простамол® Уно; ІІІ групи (n=31) – Флосін®; IV групи (n=34) – комбіновану терапію препаратами Простамол® Уно і Флосін®. Протягом року після ТУРПЗ стан пацієнтів помітно покращився, при цьому було виявлено достовірну різницю в показниках групи активного спостереження і груп, що одержували моно- та комбіновану терапію. Зокрема, дані, наведені на рис. 4, дозволяють стверджувати, що динаміка покращення оцінки за шкалою IPSS одразу після та через 12 міс після ТУРПЗ була різною в групах пацієнтів: у І групі (активне спостереження) – зменшилася з 19,3 до 9,4 бала (на 51,3%); у ІІ групі (монотерапія препаратом Простамол® Уно) – з 18,7 до 6,7 бала (на 64,2%); у ІІІ групі (монотерапія препаратом Флосін®) – з 19,1 до 6,3 бала (на 68,0%); у ІV групі (комбінована терапія) – з 19,6 до 3,4 бала (на 82,7%).
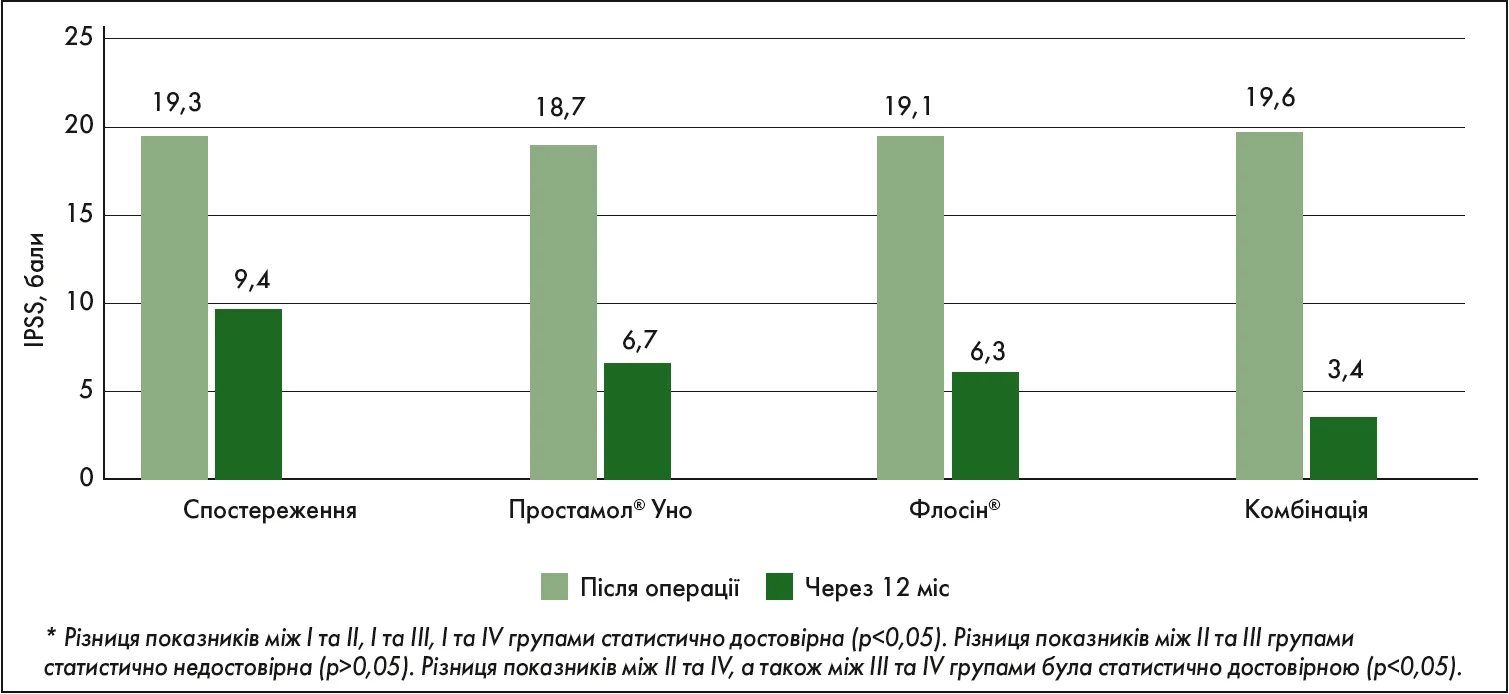 Рис. 4. Динаміка покращення оцінки за шкалою IPSS одразу після ТУРПЗ та через 12 міс на фоні моно- та комбінованої терапії ДГПЗ препаратами Простамол® Уно та Флосін® (Гурженко Ю.М. та співавт., 2016)*
Рис. 4. Динаміка покращення оцінки за шкалою IPSS одразу після ТУРПЗ та через 12 міс на фоні моно- та комбінованої терапії ДГПЗ препаратами Простамол® Уно та Флосін® (Гурженко Ю.М. та співавт., 2016)*
Учені дійшли висновку, що ранній післяопераційний період після ТУРПЗ є показанням до довгострокової комбінованої терапії препаратами Простамол® Уно та Флосін®, оскільки вона є патогенетично обґрунтованою, високоефективною та безпечною, сприяє швидкому купіруванню іритативних і обструктивних симптомів із покращанням показників якості життя пацієнтів.
Клінічна ефективність та високий профіль безпеки екстракту Serenoa repens доведені результатами численних вітчизняних і міжнародних досліджень. Серед ключових переваг препарату Простамол® Уно слід відзначити відсутність негативного впливу на сексуальну функцію, добру переносимість, протинабрякову й протизапальну дію, інгібування росту тканин ПЗ. Простамол® Уно значно покращує якість життя пацієнтів, зменшує СНСШ, сприяє нормалізації показників урофлоуметрії, а також запобігає прогресуванню ДГПЗ, тому є рекомендованим препаратом для лікування ДГПЗ І-ІІ стадії.
Підготувала Марина Малєй

Тематичний номер «Урологія. Нефрологія. Андрологія» № 3 (38), 2025 р.



 Щукін Д.В.
Щукін Д.В.
