3 жовтня, 2018
Практические аспекты применения моксифлоксацина в лечении инфекций нижних дыхательных путей

Инфекции нижних дыхательных путей (ИНДП) остаются серьезной медико-социальной проблемой. Несмотря на достигнутые успехи медицинской науки, смертность от хронического обструктивного заболевания легких (ХОЗЛ) и пневмонии остается высокой.
По оценкам экспертов, ХОЗЛ имеет место у 15% взрослого населения развитых стран, ежегодно данная патология является причиной более чем 3 млн летальных исходов (Козлов Р. С., Зайцев А. А., 2017). По данным Всемирной организации здравоохранения (ВОЗ), пневмония – третья по частоте причина смерти. Во всем мире от пневмонии погибло детей больше, чем от ВИЧ-инфекции, малярии и кори вместе взятых (Островский Н. Н., 2018). Нерациональное использование антибактериальных средств ухудшает исход заболевания, а также влечет за собой экономические потери и селекцию антибиотикорезистентных штаммов (Юдина Л. В., 2017).
В соответствии с действующими в Украине протоколами лечения пневмонии и ХОЗЛ к основным классам антибиотиков для лечения ИНДП относятся пенициллины, цефалоспорины, макролиды и фторхинолоны. На момент появления первых хинолонов (налидиксовой кислоты) никто не мог предположить, что эти препараты прочно войдут в клиническую практику, тем не менее сегодня фторхинолоны – незаменимый класс при ведении пациентов с ИНДП.
Налидиксовая кислота, которую начали использовать еще в 1960-х годах, обладала ограниченным действием (только в отношении некоторых грамотрицательных возбудителей) и применялась лишь для лечения инфекций мочевыводящих путей. Введение фтора в молекулу хинолонов значительно расширило спектр противомикробной активности.
Первым широко доступным фторированным хинолоном стал норфлоксацин. Некоторые молекулы хинолонов (тосуфлоксацин, грепафлоксацин) были отозваны с рынка, другие, например ципрофлоксацин, до сих пор широко используются в практике (Сидоренко С. В., 2010). Одной из новейших молекул является моксифлоксацин – представитель IV поколения фторхинолонов.
Как и другие фторхинолоны, моксифлоксацин действует бактерицидно путем угнетения бактериальных топоизомераз II и IV типа. Эти ферменты принимают участие в репликации микробной ДНК, в результате их блокады рост и размножение бактерий подавляются, что приводит к гибели возбудителя.
Основной мишенью моксифлоксацина в грамположительных микроорганизмах преимущественно является топоизомераза IV, в грамотрицательных – топоизомераза II (Страчунский Л. С., Кречиков В. А., 2001). Классические фторхинолоны ингибируют только один из ферментов, другой остается интактным. Поскольку топоизомеразы выполняют различные функции, для подавления жизнедеятельности микробной клетки достаточно ингибировать активность лишь одного фермента. Моксифлоксацин ингибирует оба фермента, вследствие чего значительно расширяется спектр его действия, а также снижается вероятность селекции резистентных штаммов.
Считают, что молекулы фторхинолонов, обладающие приблизительно одинаковым сродством к обеим топоизомеразам, в наименьшей степени способствуют селекции устойчивости. Это можно объяснить тем, что для формирования устойчивого штамма мутации должны произойти одновременно в генах обоих ферментов. Вероятность таких мутаций достаточно низкая. Другим возможным механизмом резистентности является выведение (эффлюкс) антибиотика из микробной клетки. Наиболее подвержен эффлюксу норфлоксацин, тогда как моксифлоксацин практически не выводится из клеток (Мостовой Ю. М., Константинович Т. В., 2014).
Моксифлоксацин – фторхинолон расширенного антибактериального спектра, что объясняется его двойным механизмом действия. Препарат активен в отношении грамположительных возбудителей (пневмококка, стафило- и стрептококков) и при этом сохраняет активность против грамотрицательных бактерий (сопоставим с ципрофлоксацином по действию на Enterobacteriaceae). По антисинегнойной активности моксифлоксацин уступает ципрофлоксацину, но, несмотря на это, в отличие от последнего имеет высокий бактерицидный индекс против анаэробов, сопоставимый с таковым метронидазола.
Что касается анаэробов, то в данном случае моксифлоксацин обладает такой же эффективностью, как амоксициллин/клавуланат и карбапенемы; он также высокоактивен в отношении атипичных респираторных патогенов Chlamydophila pneumoniae и Mycoplasma pneumoniae. Таким образом, моксифлоксацин имеет один из самых широких спектров антибактериального действия среди существующих антибиотиков (Мостовой Ю. М., Константинович Т. В., 2014).
Молекула моксифлоксацина характеризуется благоприятным профилем фармакокинетики. Моксифлоксацин обладает высокой (более 90%) биодоступностью, хорошо проникает через гистогематические барьеры и быстро распределяется в тканях и биологических жидкостях, создавая высокие концентрации в легочной ткани, слизистой оболочке бронхов, околоносовых пазухах, альвеолярных макрофагах и других органах и тканях. Высокие внутриклеточные концентрации моксифлоксацина обеспечивают эффективную эрадикацию атипичных (внутриклеточных) патогенов (Куценко М. А., Чучалин А. Г., 2013).
Период полувыведения моксифлоксацина составляет около 12 ч, что в совокупности с низкими минимальными подавляющими концентрациями в отношении потенциальных патогенов позволяет принимать препарат всего 1 раз в день. Моксифлоксацин не подвергается биотрансформации системой цитохрома Р450 в печени, препарат выводится из организма почками как в неизмененном виде, так и в виде неактивных метаболитов; приблизительно 45% неизмененного препарата выводится с мочой и калом. Существенных изменений фармакокинетики моксифлоксацина у больных с нарушением функции почек (клиренс креатинина >30 мл/мин) и печени не выявлено (Федорова О. А., 2014; Мостовой Ю. М., Константинович Т. В., 2014).
Вышеописанные характеристики моксифлоксацина позволяют говорить о том, что данный препарат является универсальным антибиотиком широкого спектра действия, который обладает оптимальным профилем фармакокинетики и низким риском селекции антибиотикорезистентных штаммов. Однако проблема антибиотикорезистентности, сохраняющая высокую актуальность в глобальном масштабе, требует бережного отношения к имеющимся молекулам, взвешенного и рационального их использования. В каких случаях для лечения ИНДП может быть применен моксифлоксацин?
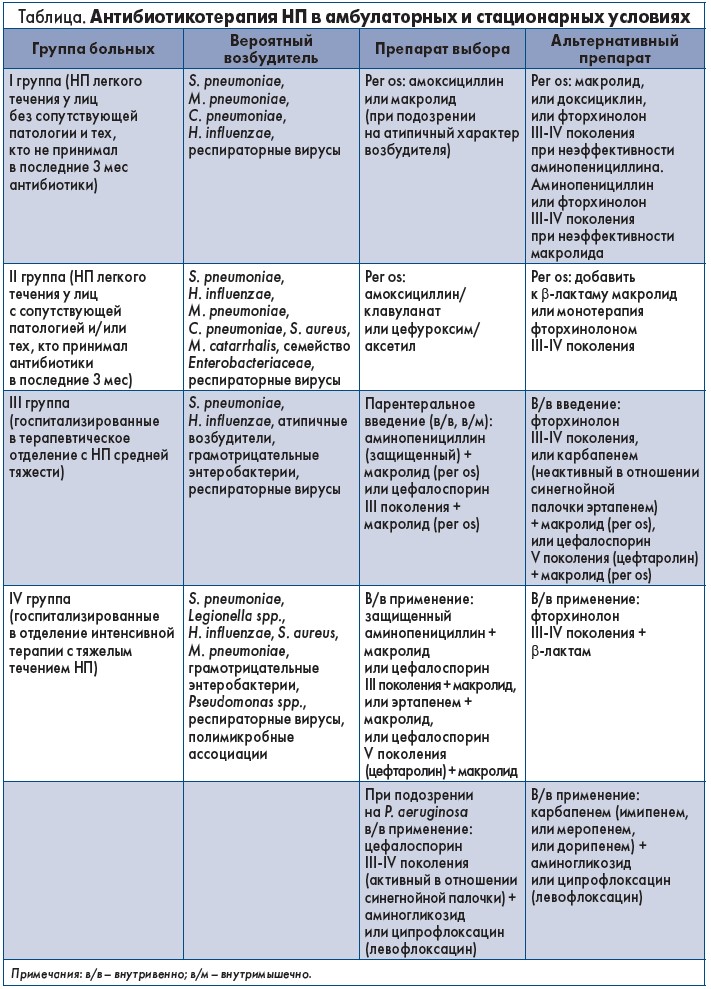 В отечественной практике терапия пневмонии и ХОЗЛ регламентирована приказами Министерства здравоохранения (МЗ) Украины (от 19.07.2007 № 128 «Про затвердження клiнiчних протоколiв надання медичної допомоги за спецiальнiстю «Пульмонологiя», от 27.07.2013 № 555 «Про затвердження та впровадження медико-технологічних документів зі стандартизації медичної допомоги при хронічному обструктивному захворюванні легень»), а также унифицированным протоколом «Негоспітальна пневмонія у дорослих осіб: етіологія, патогенез, класифікація, діагностика, антибактеріальна терапія та профілактика» (2016).
В отечественной практике терапия пневмонии и ХОЗЛ регламентирована приказами Министерства здравоохранения (МЗ) Украины (от 19.07.2007 № 128 «Про затвердження клiнiчних протоколiв надання медичної допомоги за спецiальнiстю «Пульмонологiя», от 27.07.2013 № 555 «Про затвердження та впровадження медико-технологічних документів зі стандартизації медичної допомоги при хронічному обструктивному захворюванні легень»), а также унифицированным протоколом «Негоспітальна пневмонія у дорослих осіб: етіологія, патогенез, класифікація, діагностика, антибактеріальна терапія та профілактика» (2016).
Согласно действующим рекомендациям, фторхинолоны III-IV поколения в лечении негоспитальной пневмонии (НП) служат альтернативными препаратами при неэффективности антибиотиков первой линии (табл.). Фторхинолоны также показаны в случае ранней (до 5 сут) госпитальной пневмонии без факторов риска синегнойной инфекции.
Эффективность антибиотикотерапии оценивают через 48-72 ч от начала лечения. Критериями эффективной антибитикотерапии у пациентов с пневмонией являются:
- уменьшение выраженности интоксикации;
- снижение температуры тела;
- отсутствие признаков дыхательной недостаточности.
Если до начала лечения у пациента эти признаки отсутствовали, следует ориентироваться на общее состояние и динамику лабораторных показателей. При отсутствии эффекта терапии первой линии необходимо назначить альтернативный препарат (фторхинолон III-IV поколения).
Что касается пациентов с ХОЗЛ, то согласно приказу МЗ Украины № 555 антибиотикотерапия показана при наличии 3 кардинальных признаков, таких как усиление одышки, увеличение объема и гнойности мокроты. Кроме того, антибактериальные препараты следует назначать лицам, требующим механической вентиляции (инвазивной или неинвазивной).
В качестве начальной антибиотикотерапии, как правило, используется аминопенициллин, макролид или тетрациклин. Критерием эффективности антибиотикотерапии при обострении ХОЗЛ служит не только клинический ответ, но и частота рецидивов. Известно, что более продолжительные ремиссии отмечаются у тех больных, у которых удалось добиться полной эрадикации этиологически значимого микроорганизма.
В случае неполной эрадикации антибиотикотерапия лишь уменьшает микробную нагрузку ниже порога клинической манифестации, однако ремиссии в этих случаях нестойкие и непродолжительные. Согласно исследованиям Wilson и соавт. (2002, 2004), терапия хинолонами в сравнении с применением стандартных антибиотиков ассоциировалась с более быстрым регрессом симптомов, меньшей вероятностью неудач лечения, меньшей потребностью в дополнительных антибиотиках, а также с меньшей частотой рецидивов обострений в последующие 6 мес. Вместе с тем необходимо помнить, что фторхинолоны остаются препаратами резерва в лечении ХОЗЛ и рекомендованы только при осложненных обострениях.
Таким образом, моксифлоксацин – мощный фторхинолон IV поколения с широким спектром антибактериального действия и высокой антипневмококковой активностью. В лечении ИНДП моксифлоксацин является альтернативным препаратом при неэффективности стартовых антибиотиков. Нерациональное назначение респираторных фторхинолонов может привести к дискредитации данной группы антибиотиков, селекции резистентных штаммов. Бережное отношение к имеющимся молекулам фторхинолонов обеспечивает клинический успех в тех ситуациях, где бессильны другие антимикробные средства.
Подготовила Мария Марчук
Медична газета «Здоров’я України 21 сторіччя» № 17 (438), вересень 2018 р.



