9 жовтня, 2020
Порівняння аміодарону та пропафенону в періоді гасіння після радіочастотної катетерної абляції в пацієнтів із фібриляцією передсердь: дослідження із застосуванням псевдорандомізації
Радіочастотна катетерна абляція (РЧКА) із застосуванням техніки ізоляції легеневих вен (ІЛВ) є стратегією першої лінії в лікуванні симптоматичної та рефрактерної до фармакопрепаратів фібриляції передсердь (ФП) [1, 2].
Однак навіть після успішної абляції нерідкими є рецидиви ФП, тріпотіння передсердь (ТП) і передсердної тахікардії (ПТ).
Раннім рецидивом (РР) вважається будь-яка передсердна тахіаритмія (ФП, ТП або ПТ), що триває щонайменше 30 с і виникає впродовж перших 3 міс після абляції [3]. РР упродовж перших 3 міс після ІЛВ спостерігаються в близько 50% пацієнтів [4]. Наразі вважається, що РР, на відміну від пізніх рецидивів (ПР), які відбуваються через 3-12 міс після РЧКА, є минущим феноменом, пов’язаним із постабляційними запальними реакціями й автономною дисфункцією серця [5, 6]. Оскільки більшість РР закінчуються відновленням синусового ритму без жодних медичних втручань, 3 міс після РЧКА називають «періодом гасіння». Хоча РР не завжди супроводжується ПР протягом тривалого періоду спостереження, багато досліджень підтвердили, що РР є незалежним фактором ризику ПР [7]. Короткотривале застосування антиаритмічних препаратів (ААП) у періоді гасіння здатне ефективно зменшувати ризик РР [7, 8]. Однак невідомо, який ААП є ефективнішим у зменшенні ризику РР.
У рекомендаціях із підтримання синусового ритму в пацієнтів із ФП фігурують аміодарон і пропафенон [7, 9, 10]. Вважалося, що перевагу слід віддавати пропафенону у зв’язку з його встановленим лікувальним ефектом і меншою кількістю побічних дій. Своєю чергою, аміодарон посів наступну позицію у зв’язку з позасерцевими побічними ефектами (особливо за умови довготривалого лікування) [7, 9, 11]. Nick і співавт. виявили, що аміодарон є найефективнішим лікарським засобом для підтримання синусового ритму, однак (оскільки при довготривалому застосуванні спостерігалися часті позасерцеві побічні реакції) в клінічних умовах цей препарат застосовувався як засіб другої лінії [12]. Проте було повідомлено, що аміодарону властиві певні протизапальні та неконкурентні антисимпатичні ефекти [13], здатні допомогти зменшити частоту РР у періоді гасіння. Крім того, короткотривале застосування аміодарону може бути безпечнішим, аніж довготривале. Автори цього огляду застосували псевдорандомізаційний аналіз із метою порівняння ефективності та безпеки аміодарону та пропафенону при зменшенні частоти РР у періоді гасіння після РЧКА.
Матеріали та методи
До цього ретроспективного обсерваційного дослідження було залучено 694 пацієнти з діагнозом ФП, які підлягали першій РЧКА в госпіталі медичного коледжу провінції Фуцзянь у період із травня 2014 р. до травня 2018 р. Надалі з дослідження було виключено 202 хворих, які відповідали критеріям виключення (вік <18 або >80 років, клапанна ФП, гострий інфаркт міокарда чи нестабільна стенокардія, гіпер- або гіпотиреоз, тяжкі інфекції, печінкова чи ниркова недостатність тощо).
Показання до РЧКА відповідали рекомендаціям Американської асоціації серця / Американської колегії кардіологів / Товариства серцевого ритму (2014) щодо лікування пацієнтів із ФП [14]. Із 492 учасників 46 до абляції приймали β-блокатори (метопролол або бісопролол), 8 – аміодарон, 13 – пропафенон. Найдовший період уживання аміодарону становив 3 тиж, найкоротший – 2 дні; медіана становила 6 днів. Перед проведенням РЧКА всі ААП було відмінено на час, який відповідав щонайменше 5 періодам напіврозпаду відповідного препарату. За 3 тиж до абляції пацієнти розпочинали приймати низькомолекулярні гепарини чи варфарин (до дня проведення процедури).
Тривимірну конфігурацію лівого передсердя реконструювали за допомогою системи CARTO3, відзначаючи розташування присінків легеневих вен. Для ІЛВ проводилася двобічна вестибулярна лінійна абляція. Кінцевою точкою РЧКА було роз’єднання легеневих вен і передсердя, а також неможливість стимуляції передсердь, яка здатна спричинити <30 с передсердної тахіаритмії.
У разі відсутності протипоказань або непереносимості відразу після процедури абляції призначався аміодарон або пропафенон. Дозування ААП відповідало наявним рекомендаціям [7, 14]. Так, доза аміодарону становила 600 мг/добу протягом першого тижня після абляції, 400 мг/добу – протягом другого тижня та 200 мг/добу – з третього тижня й до 3 міс. Доза пропафенону становила 450 мг/добу. Антиаритмічна терапія тривала впродовж усього періоду спостереження чи до розвитку РР. Пероральна антикоагулянтна терапія зазвичай тривала щонайменше 3 міс. Подальше її призначення залежало від ризику інсульту за шкалою CHA2DS2-VASc. Інші препарати (β-блокатори, інгібітори ангіотензинперетворювального ферменту (ІАПФ), блокатори рецепторів ангіотензину ІІ (БРА), діуретики та статини) призначалися залежно від клінічного стану пацієнтів.
Усі хворі підлягали амбулаторному обстеженню 1 р/тиж упродовж 3 міс після РЧКА. Прицільну увагу звертали на такі клінічні симптоми, як серцебиття, відчуття стискання в грудях, задишка, втомлюваність. Під час кожного візиту та за появи будь-якого дискомфорту записувалися електрокардіограми (ЕКГ); після РЧКА та 1 р/міс протягом періоду спостереження проводилося холтерівське моніторування. Лабораторні показники (функція печінки, нирок, щитоподібної залози) оцінювалися 1 р/міс. Наприкінці періоду спостереження проводилася комп’ютерна томографія легень.
Первинними кінцевими точками дослідження були асоційовані з РР і прийомом ААП несприятливі події впродовж періоду гасіння після РЧКА. Критерій РР – поява будь-якої передсердної аритмії на ЕКГ за наявності клінічних симптомів або без них, критерій побічної дії ААП – зміна лабораторних параметрів або специфічні клінічні симптоми, спричинені аміодароном або пропафеноном. Основні побічні ефекти аміодарону: з боку серцево-судинної системи – синусова брадикардія, зупинка роботи синусового вузла, синоатріальна блокада, атріовентрикулярна блокада, подовження інтервалу QT, шлуночкова тахікардія типу «пірует» (torsade de pointes); із боку щитоподібної залози – гіпертиреоз або гіпотиреоз; із боку травної системи – закрепи, нудота, блювання тощо; з боку дихальної системи – інтерстиційний фіброз легень (у разі тривалого застосування у великих дозах) [11]. Основні побічні ефекти пропафенону: з боку серцево-судинної системи – синусова брадикардія, атріовентрикулярна блокада; з боку травної системи – як і в аміодарону [15].
Статистичний аналіз проведено за допомогою пакета програм SPSS 20.0. Загалом 492 учасників дослідження було розподілено до групи оригінального аміодарону (n=187) чи оригінального пропафенону (n=305). Безперервні змінні наведено як середнє значення ± стандартне відхилення чи медіана (міжквартильний розмах); порівняння проводилося за допомогою тесту Стьюдента чи Манна-Уїтні. Категорійні змінні наведено як відсоткові частки; порівняння проводилося за методом χ2.
Групи аміодарону та пропафенону порівнювалися із застосуванням методу псевдорандомізації, що передбачає формування бази даних, у якій імовірність отримання аміодарону чи пропафенону є однаковою (як в істинному рандомізованому дослідженні). Це робиться з метою збалансування груп за вихідними характеристиками пацієнтів [16]. Псевдорандомізацію було виконано за допомогою методу логістичної регресії. До остаточної бази даних було включено по 135 учасників кожної групи; достовірних відмінностей за базовими характеристиками не виявлялося. Для розрахунку ймовірності відсутності РР застосовувався метод Каплана-Мейєра. Також було проведено аналіз зв’язків численних клінічних показників з імовірністю розвитку РР методом уніваріантного аналізу; при виявленні достовірного зв’язку проводився аналіз за регресійною моделлю пропорційних ризиків Кокса.
Результати
Вихідні характеристики груп достовірно відрізнялися за 12 показниками, проте після псевдорандомізації зазначені відмінності нівелювалися. Далі йдеться про стандартизовану за всіма вихідними показниками популяцію дослідження.
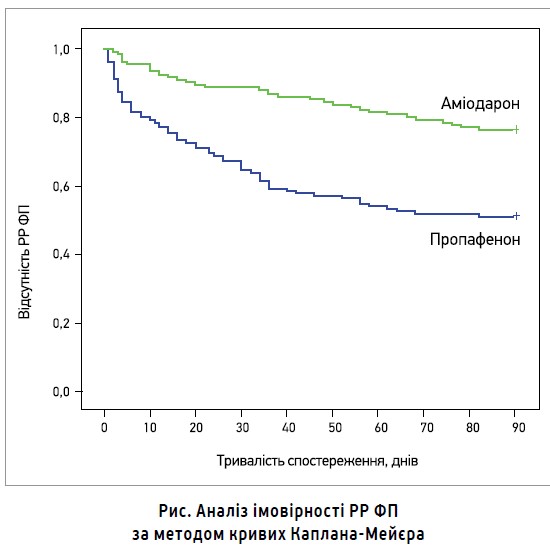 Передсердна тахіаритмія в періоді гасіння після РЧКА спостерігалася у 23,7% пацієнтів групи аміодарону та в 48,9% хворих групи пропафенону, тобто на тлі вживання пропафенону РР відбувалися достовірно частіше (p<0,001). Аналіз за методом Каплана-Мейєра підтвердив, що пацієнти групи аміодарону мали більшу ймовірність уникнути РР, аніж хворі групи пропафенону (p<0,010) (рис.).
Передсердна тахіаритмія в періоді гасіння після РЧКА спостерігалася у 23,7% пацієнтів групи аміодарону та в 48,9% хворих групи пропафенону, тобто на тлі вживання пропафенону РР відбувалися достовірно частіше (p<0,001). Аналіз за методом Каплана-Мейєра підтвердив, що пацієнти групи аміодарону мали більшу ймовірність уникнути РР, аніж хворі групи пропафенону (p<0,010) (рис.).
Згодом пацієнтів було розподілено на дві групи залежно від виникнення РР. Аналіз за регресійною моделлю пропорційних ризиків Кокса після стандартизації за наявністю ураження клапанів серця, діаметром лівого передсердя, фракцією викиду лівого шлуночка та використанням ІАПФ/БРА виявив, що застосування аміодарону в періоді гасіння достовірно асоціювалося з меншою частотою РР, аніж уживання пропафенону (відношення ризиків 0,416; 95% довірчий інтервал 0,272-0,637; p<0,001).
Протягом 3 міс періоду спостереження побічні ефекти аміодарону чи пропафенону спостерігалися в 5 пацієнтів; достовірної різниці між групами за частотою розвитку побічних явищ виявлено не було (p=0,652).
Обговорення
Новим відкриттям цього дослідження є те, що в пацієнтів із ФП після абляції, котрі приймали аміодарон, спостерігався нижчий ризик РР у періоді гасіння, ніж в осіб, які застосовували пропафенон. Перевагою цього дослідження є ретельний аналіз клінічних даних учасників і проведення псевдорандомізації з метою уникнення впливу міжгрупових відмінностей на результат.
Як повідомлялося раніше, РР є частим явищем, але вони не свідчать про неуспішність РЧКА [7, 17]. На сьогодні вважається, що механізми РР, ПР і відтермінованих рецидивів після РЧКА є різними. Головним механізмом РР є пов’язане з абляцією запалення, що в сукупності з набряком тканин міокарда внаслідок РЧКА може стати тригером передсердної тахіаритмії [18]. Badger і співавт. виявили, що стабільний постабляційний рубець формується в межах 3 міс після РЧКА. Це свідчить про те, що пацієнти після РЧКА є більш схильними до розвитку передсердних тахіаритмій якраз у періоді гасіння [19]. Результати дослідження Lim і співавт. продемонстрували, що підвищення запальних маркерів (високочутливого С-реактивного білка та тропоніну Т) може стати предиктором РР у перші 3 дні після РЧКА [20]. Крім того, катетерна абляція зумовлює автономну дисрегуляцію, а саме зростання симпатикотонії та зменшення парасимпатикотонічних впливів, що також може спричинити тахіаритмію [5, 21]. РР після РЧКА в наш час визнається незалежним предиктором ПР. Mugnai та співавт. виявили, що РР незалежно асоціюється із ПР і супроводжується збільшенням імовірності останнього в 6,79 раза (за відношенням ризиків) [22]. Pieragnoli та співавт. продемонстрували, що 82,3% хворих із РР після РЧКА перенесли ПР, тоді як для пацієнтів без РР цей показник дорівнював лише 30,2% [23]. Yalin і співавт. установили, що рецидив аритмії в періоді гасіння є незалежним предиктором рецидивування ФП у довгостроковій перспективі, хоча в цьому дослідженні вивчалася не РЧКА, а застосування кріобалону [24]. Отже, запобігання РР здатне зменшити кількість ПР.
Сьогодні вважається, що короткотривале призначення ААП у періоді гасіння здатне ефективно знижувати ризик РР. Метааналіз Xu та співавт. показав, що постпроцедурне тимчасове призначення ААП після РЧКА дало змогу знизити ймовірність РР ФП (відношення шансів 0,47) [8]. Дослідження EAST AF установило, що в групі пацієнтів, які приймали ААП, спостерігалася значно менша частота рецидивів передсердних тахіаритмій у періоді гасіння [25]. Застосування ААП після абляції допомагає в підтриманні синусового ритму та стимулює сприятливу електричну реконструкцію передсердя. Саме тому в рекомендаціях Європейського товариства кардіологів із лікування ФП (2016), виданих у співавторстві з Європейською асоціацією кардіоторакальної хірургії, наведено поради щодо призначення ААП у періоді гасіння після абляції з приводу ФП [7]. Однак остаточна узгодженість щодо препарату вибору відсутня. Часто призначуваними й ефективними для підтримання синусового ритму ААП є пропафенон та аміодарон [7, 10].
У дослідженні виявлено, що частота РР у групі аміодарону є нижчою, ніж у групі пропафенону (23,7 проти 48,9%). І уніваріантний аналіз, і регресійна модель пропорційних ризиків Кокса підтвердили, що застосування аміодарону супроводжується нижчим ризиком рецидиву передсердної аритмії, ніж уживання пропафенону. На основі фармакологічних ефектів аміодарону можна припустити, що його здатність зменшувати ймовірність РР забезпечується такими властивостями: інгібуванням блокаторів кальцієвих каналів із реалізацією протизапального ефекту [13]; гальмуванням дії фосфоліпаз A1, A2 та C, що беруть участь у першому етапі вироблення прозапальних медіаторів з арахідонової кислоти [26]; реалізацією неконкурентних антисимпатичних ефектів, які зменшують автономну дисфункцію серця, спричинену абляцією [27]. Крім того, попередні дослідження показали, що аміодарон є блокатором мультиіонних каналів, здатним збільшувати тривалість потенціалу дії й ефективного рефрактерного періоду вираженіше, ніж пропафенон [12, 28]. Загалом аміодарон відіграє унікальну роль у зниженні частоти РР під час періоду гасіння після РЧКА.
Традиційно вважається, що застосування аміодарону може спричинити позасерцеві побічні ефекти (особливо за умови довготривалої терапії, що переводить його до категорії препаратів другої лінії після пропафенону) [7]. У цьому дослідженні частота побічних явищ у групах аміодарону та пропафенону не відрізнялася (p=0,652). Тяжких побічних ефектів на кшталт злоякісної аритмії чи легеневого фіброзу в будь-якій із груп виявлено не було. Ці результати можуть свідчити, що короткотривале застосування аміодарону є таким самим безпечним, як і вживання пропафенону. Слід зауважити, що контроль побічних явищ потребує більших груп дослідження та тривалішого періоду спостереження, оскільки такі побічні явища, як розлади функції щитоподібної залози та легеневий фіброз, є часозалежними [11].
Обмеження цього дослідження полягають в особливостях його дизайну (нерандомізоване одноцентрове ретроспективне дослідження); наявності асимптомних передсердних аритмій у деяких учасників; виключенні значної частки хворих з остаточної бази даних.
Висновки
Застосування аміодарону в періоді гасіння ефективніше зменшує частоту РР, аніж уживання пропафенону. У цьому дослідженні не було виявлено достовірних відмінностей в безпеці аміодарону та пропафенону при короткотривалому застосуванні.
Список літератури знаходиться в редакції.
Rong Da Huang, Jing Jing Lin, Ke Zeng Gong et al.
Comparison of amiodarone and propafenone in blanking period after radiofrequency catheter ablation in patients with atrial fibrillation: a propensity score-matched study. Hindawi Bio Med Research International Volume 2020. Article ID1835181,
8 pages. https://doi.org/10.1155/2020/1835181.
Переклала з англ. Лариса Стрільчук
Медична газета «Здоров’я України 21 сторіччя» № 16 (485), 2020 р.



