15 жовтня, 2024
Седістрес: як зберегти психічну рівновагу в складних ситуаціях?

Актуальність проблеми психічного здоров’я та душевної рівноваги під час війни складно переоцінити. Онлайн-опитування 2050 дорослих осіб, які проживали в Україні станом на вересень 2023 р., виявило, що поширеність окремих психічних розладів коливається від 1,5 (зловживання канабісом) до 15,2% (генералізований тривожний розлад), а сумарна частка виявлення психопатологій при скринінгу становить 36,3% (39,0% серед жінок і 33,8% серед чоловіків) (Martsenkovskyj D., 2024).
Тягар душевних розладів стосується всіх статевих і вікових категорій. Так, опитування 8096 українських підлітків, які проживають в Україні або були вимушені виїхати за кордон через війну, виявило помірно тяжку чи тяжку депресію в 32% із них, помірно тяжку або тяжку тривожність – у 17,9%, клінічно значущу психологічну травму – в 35%, розлади харчової поведінки – в 29,5%, середній та високий ризик зловживання психоактивними речовинами – в 20,5%. Імовірність цих станів чітко асоціювалася з безпосереднім впливом війни (Goto R. et al., 2024). Опитування батьків також виявило зростання поширеності психічних розладів у дітей після початку повномасштабного вторгнення (McElroy E. et al., 2024).
Опитування GRADUS: яким є психічний стан українців під час війни?
За даними дослідження GRADUS (2024), яке передбачало самостійне заповнення анкет у мобільному застосунку, свій ментальний стан як незадовільний визначають 13% респондентів, причому порівняно із 2023 р. цей показник зріс на 2 відсоткові пункти (рис.).
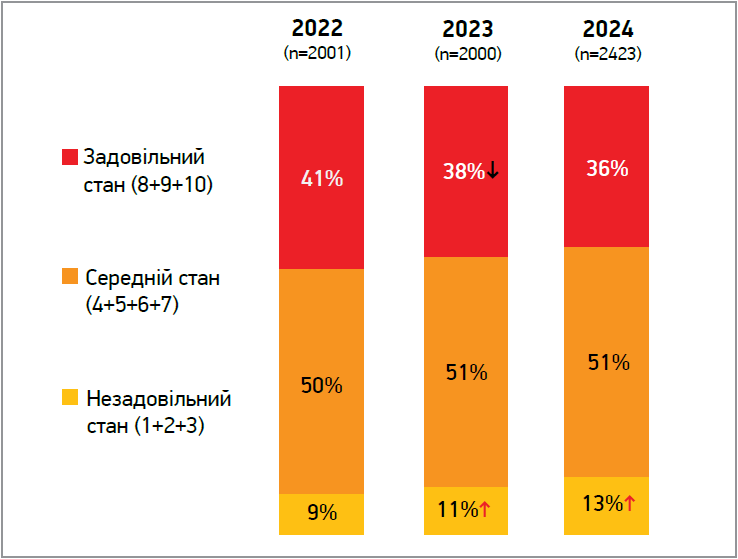
Рис. Результати суб’єктивної оцінки власного психічного стану в різні роки повномасштабної війни
Понад ⅓ респондентів декларує відчуття ними останнім часом напруженості (42%) та втоми (41%), однак і надії (41%). 71% опитаних респондентів відчували останнім часом стрес або сильну знервованість. Найчастіше (72%) причиною стресу називають війну, на другому місці – фінансові складнощі (44%). Серед аспектів війни, які зумовлюють стрес, перше місце посідає невпевненість у безпеці родичів (63%). Найбільша частка опитаних відчували останнім часом такі негативні стани, як тривожність/напруга (50%), поганий настрій (45%), погіршення сну (41%) та роздратування і злість (38%). Серед жінок зафіксовано прояв більшої кількості негативних станів порівняно із чоловіками. Серед респондентів віком 24-34 роки переважали поганий настрій, злість/роздратування, виснаженість, зниження продуктивності та розлади харчування, а в опитаних віком 55-60 років частіше спостерігалися розлади сну (47%).
Серед способів подолання стресу опитані найчастіше називають проведення часу в Інтернеті (39%), спілкування з родичами (31%) та перегляд телебачення, фільмів або серіалів (29%). Способи подолання стресу в різних статево-вікових групах відрізняються: так, молодь (18-24 роки) найчастіше долає стрес за допомогою музики; жінки (порівняно із чоловіками) частіше знімають стрес у колі родичів; особи віком 55-60 років надають перевагу вживанню заспокійливих ліків. Переважна більшість опитаних (88%) не зверталися по психологічну допомогу впродовж останніх 6 міс; лише 27% із них зазначають про наявність наміру це коли-небудь зробити. По допомогу зверталися лише 5% опитаних (частіше – жінки та особи віком 18-24 роки).
Зв’язки стресу, тривожності та порушень сну
Стрес, тривожність та порушення сну пов’язані між собою як патофізіологічно, так і епідеміологічно. У формуванні цих психобіологічних станів беруть участь ті самі субкортикальні вузли та нейронні ланцюги. Зокрема, двоспрямований зв’язок між стресом і тривожністю ґрунтується на формуванні нейронних зв’язків у базолатеральних ділянках амигдали та надходженні до них норадреналіну. Також стрес поєднується із тривожністю через вплив кортикотропін-рилізинг-гормона гіпоталамуса (Daviu N. et al., 2019). Цей гормон спричиняє вивільнення гіпофізом адренокортикотропіну, який, своєю чергою, стимулює вивільнення кортизолу наднирковими залозами. Паралельно активується симпатична нервова система, зумовлюючи підвищення частоти серцевих скорочень й артеріального тиску, бронходилатацію, розширення зіниць, подальше посилення виділення адреналіну та норадреналіну тощо. Порушення сну змінює функціонування гіпоталамо-гіпофізарно-надниркової осі, підвищуючи рівень кортизолу, адренокортикотропного гормона, адреналіну та норадреналіну, що провокує стан гіперзбудження (Lo Martire V. et al., 2024). Вищезазначені медіатори стресу також впливають на противірусний імунітет, у т. ч. до збудника COVID‑19, виражено знижуючи його (Peters E. et al., 2021).
Коморбідність розладів сну та тривожності є надзвичайно поширеною, а початок і перебіг цих станів – тісно пов’язаними. Крім того, порушення сну та тривожність асоціюються з низкою інших патологій, зокрема депресією, обсесивно-компульсивним розладом, деменцією, менопаузальними припливами (Shinjyo N. et al., 2020).
Ефективним методом лікування нейропсихіатричних патологічних станів є фармакотерапія, однак водночас вона асоціюється з низкою побічних ефектів та імовірністю формування залежності. Так, трициклічні антидепресанти, які активно застосовуються при тривожних розладах, спричиняють збільшення маси тіла, сухість у роті, денну сонливість, затримку сечі, аритмії та ризик смерті в разі передозування (Garakani A. et al., 2020), а селективні інгібітори зворотного захоплення серотоніну – нудоту, блювання, безсоння, сонливість, головний біль, зниження статевого потягу, ажитацію, рідше – екстрапірамідні симптоми, подовження інтервалу QT, висипи, гіпонатріємію, катаракту тощо (Edinoff A.N. et al., 2021). Снодійні препарати також рідко є абсолютно безпечними; їхні побічні ефекти включають формування залежності, синдром відміни, когнітивні розлади, падіння та переломи, парасомнії тощо (Sateia M.J. et al., 2017). Це обумовлює активний пошук рослинних засобів для лікування таких хвороб (Janda K. et al., 2020).
Застосування валеріани як седативного та снодійного засобу
Історія зафіксованого письмово медичного застосування валеріани сягає І ст. н. е. Відповідно до монографії Європейської агенції медикаментів (2016), корінь валеріани усуває незначну нервову напругу та розлади сну. Препарат вважається відносно безпечним і добре переноситься. В метааналізі N. Shinjyo та співавт. (2020) зазначено, що анксіолітичний ефект валеріани було підтверджено в 6 із 7 досліджень. Валеріана та її різні препарати / складники усували тривожність у пацієнтів із генералізованим тривожним розладом, передменструальну тривожність і тривожність перед хірургічною операцією або стоматологічним втручанням. Спостерігалися й інші сприятливі ефекти: зменшення виразності обсесивно-компульсивного розладу, покращення когнітивних функцій, зменшення інтенсивності менопаузальних припливів і менструальних симптомів. Валеріана часто застосовується і як монопрепарат, і в комбінації з іншими рослинними екстрактами, зокрема екстрактом пасифлори. У включених до метааналізу 60 дослідженнях (n=6894) серйозних побічних ефектів у жодній віковій категорії пацієнтів не спостерігалося.
Ключові інгредієнти валеріани – валепотріати (вальтрат, ізовальтрат, дидровальтрат, ацевальтрат); складники ефірних олій: монотерпени (борнеол, борніл ацетат), сесквітерпени (валеренал, валеренова кислота), карбоксильні сполуки (валерова й ізовалерова кислота); лігнани; флавоноїди; γ-аміномасляна кислота (ГАМК). Остання є провідним гальмівним нейротрансмітером центральної нервової системи та ключовою мішенню фармакотерапії тривожності, розладів сну. Валеренова кислота та валеренол – складові екстракту валеріани – алостерично модулюють рецептори ГАМК, підсилюючи відповідь на неї та забезпечуючи анксіолітичну дію. Крім того, екстракт валеріани сприяє вивільненню ГАМК у синаптосомах головного мозку.
Іншим механізмом дії валеріани є вплив на серотонінергічну систему. Екстракт цієї рослини та валеренова кислота демонструють часткову агоністичну активність щодо рецепторів серотоніну типу 5A (5-HT5A), які в значній кількості наявні в тих ділянках мозку, що регулюють циркадні ритми життєдіяльності, а також реакцію на стрес.
Окрім того, впливаючи на аденозинові А1-рецептори, валеріана здатна збільшувати частку глибоких фаз сну, що забезпечує суб’єктивне покращення його якості (Shinjyo N. et al., 2020).
Застосування пасифлори з анксіолітичною метою
Пасифлора з давніх-давен застосовується як анксіолітик, а також при неврозах і безсонні. Основними її фітохімічними сполуками є флавоноїди (апігенін, лютеолін, кверцетин, кемпферол) і флавоноїдні глікозиди (вітексин, ізовітексин, орієнтин, ізоорієнтин) (Janda K. et al., 2020). Ефекти пасифлори детально описані в монографії Європейської агенції медикаментів (2014).
За даними експериментального дослідження, довготривале застосування пасифлори корелює зі зниженням рівня стресу, підвищенням мотивації та покращенням рухової активності (Jawna-Zboińska K. et al., 2016) Клінічні дослідження застосування пасифлори в осіб із хронічним безсонням виявили здатність цієї рослини усувати розлади сну, покращувати пам’ять та протидіяти дегенеративним хворобам мозку (Miroddi M. et al., 2013). За результатами систематичного огляду K. Janda та співавт. (2020) зроблено висновок, що засоби на основі пасифлори знижують рівень тривожності в пацієнтів, яким проводяться певні втручання (спінальна анестезія, стоматологічні втручання, операції), а також покращують якість сну, когнітивні функції. Загалом ця рослина успішно застосовується для лікування нервозності, тривожних розладів, синдрому відміни опіатів, безсоння, невралгії, синдрому дефіциту уваги з гіперактивністю, порушень серцевого ритму, артеріальної гіпертензії, сексуальної дисфункції. У дослідженні S. Akhondzadeh та співавт. (2001) за участю пацієнтів із генералізованим тривожним розладом екстракт пасифлори продемонстрував співмірний ефект з оксазепамом, однак меншу кількість побічних ефектів. Інші автори виявили однакову анксіолітичну дію пасифлори та мідазоламу (Dantas L. et al., 2017). Застосування пасифлори як препарату першої лінії у лікуванні тривожності на первинній ланці медичної допомоги вже через 2 тиж сприяло зниженню рівня цього показника на 41% за шкалою тривожності Гамільтона (Ansseau M. et al., 2012).
Механізм дії пасифлори остаточно не вивчений; вважається, що він полягає у впливі на ГАМК-ергічну систему. Загалом ця рослина є ефективним і безпечним засобом, здатним усувати низку нейропсихіатричних симптомів (надмірна реакція на стрес, безсоння, тривожність, симптоми депресії) (Janda K. et al., 2020).
Седістрес: оптимальне поєднання пасифлори та валеріани
Препарат Седістрес (фармацевтична компанія Acino Pharma AG, Швейцарія) – безрецептурний лікарський засіб, в 1 таблетці якого міститься 300 мг сухого екстракту пасифлори (Passiflorae herba) та 10,2 мг етилового ефіру α-бромізовалеріанової кислоти. Останній є бромпохідним α-ізовалеріанової кислоти – одного з активних компонентів коренів і кореневищ валеріани. Включення в молекулу етилового ефіру ізовалеріанової кислоти іонів брому сприяє підвищенню седативних і гіпнотичних ефектів. Етиловий ефір α-бромізовалеріанової кислоти має характерні для препаратів валеріани седативні, транквілізувальні та спазмолітичні властивості.
Седістрес використовується як заспокійливий засіб при різних видах неврозів, соматоформних розладах (вегетативно-судинній дистонії), стресах; у комплексній терапії гіпертонічної хвороби, хвороби Меньєра, клімактеричних розладів, передменструального синдрому, нападів мігрені. Препарат також показаний у психологічно складних ситуаціях для стабілізації емоційного фону, зниження рівня тривожності, зменшення роздратованості, збереження психологічної рівноваги і як снодійний засіб за порушень сну різного походження.
Заспокійливий і снодійний ефект Седістресу зумовлений дією його компонентів. Так, екстракт пасифлори чинить седативний і снодійний ефекти, а етиловий ефір α-бромізовалеріанової кислоти має рефлекторну заспокійливу, а також спазмолітичну дію, зумовлену зниженням рефлекторної збудливості в центральних відділах нервової системи, посиленням явищ гальмування в нейронах кори, підкіркових структур головного мозку, зниженням активності центральних судинорухових центрів та безпосередньою спазмолітичною дією на гладку мускулатуру судин.
Рекомендована доза становить 1-2 таблетки/добу. Седістрес слід приймати до вживання їжі, запиваючи рідиною. За порушень сну препарат приймають по 2 таблетки одночасно 1 раз за 30 хв до сну. Тривалість лікування визначається індивідуально.
Підготувала Лариса Стрільчук
UA-SEDI-PUB-092024-077
Медична газета «Здоров’я України 21 сторіччя» № 17 (578), 2024 р


