16 травня, 2016
Рецидивирующие синовиты коленных суставов и их лечение
Остеоартроз (ОА) считается одним из наиболее распространенных артритов.
Основными задачами в лечении этого заболевания являются устранение болевого синдрома, воспаления и обеспечение функциональной активности пациентов, а главной целью — замедление прогрессирования процесса деструкции суставного хряща. Распространенность ОА постоянно увеличивается, в том числе среди лиц трудоспособного возраста, а последствием уменьшения физических нагрузок на фоне течения этого заболевания становится развитие сердечно-сосудистой патологии, метаболических нарушений и депрессии. Таким образом, ОА является не только медицинской, но и социальной проблемой.
 О возможностях влияния на течение остеоартроза рассказывает ведущий специалист отдела некоронарных заболеваний и клинической ревматологии ННЦ «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины, доктор медицинских наук, профессор Галина Александровна Проценко.
О возможностях влияния на течение остеоартроза рассказывает ведущий специалист отдела некоронарных заболеваний и клинической ревматологии ННЦ «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины, доктор медицинских наук, профессор Галина Александровна Проценко.
– Неоднородность причин, механизмов развития, клиники и исходов позволяют предположить, что ОА – это гетерогенная группа заболеваний разной этиологии с подобными биологическими, морфологическими и клиническими проявлениями, в основе которых лежат поражения всех компонентов сустава: в первую очередь хряща, а также субхондральной кости, синовиальной оболочки, связок, капсулы, околосуставных мышц.
Особая роль в патогенезе ОА отводится синовиту – вторичному воспалительному процессу в синовиальной оболочке с образованием выпота или экссудата в полости сустава. Именно наличие реактивного синовита сближает ОА с воспалительными заболеваниями суставов, что находит отражение в названии заболевания «остеоартрит», применяемом в современной зарубежной литературе. Синовит играет значительную роль в формировании клинической картины ОА, дальнейшей деструкции суставных структур и, в конечном итоге, прогрессировании ОА. Усугубление деструктивных процессов в хряще при наличии синовита происходит вследствие активации литических ферментов на фоне активации фагоцитарных, воспалительных, иммунных и ферментоклеточных реакций, которые усиливают катаболические процессы в структурах сустава. От своевременного выявления синовита зависит дальнейшая тактика лечения пациента.
Синовит возникает на любой стадии ОА и характеризуется значительной вариабельностью симптомов. Развитие синовита при ОА происходит в течение нескольких дней, с постепенным появлением отечности, нарастанием болевых ощущений, деформацией сустава.
Для болевого синдрома при синовите не характерен «механический ритм», т.е. возникновение боли при физической нагрузке и исчезновение в период отдыха. Боль при синовите обусловлена длительной сенсибилизацией ноцирецепторов в процессе воспаления и мало связана с механической нагрузкой на сустав. Болевому синдрому сопутствуют утренняя скованность, выраженная припухлость суставов, локальное повышение кожной температуры, и эту боль можно трактовать как хроническую, которая в сочетании с вегетативными, психологическими и эмоциональными факторами теряет приспособительное биологическое значение.
Диагностика синовита осуществляется с помощью артроскопии, магнитно-резонансной томографии или ультразвукового исследования.
Эффективное лечение синовита – одна из важнейших задач при ведении пациентов с ОА. Именно адекватное лечение синовита, начатое на ранних стадиях развития (в том числе на дорентгенологической) во многом определяет возможности замедления прогрессирования ОА.
Краеугольным камнем лечения синовита и в целом ОА служит противовоспалительная терапия, которая не только купирует боль, но и устраняет другие симптомы воспаления при ОА: припухлость, гипертермию сустава, улучшает его функцию подавления выработки провоспалительных цитокинов и снижения активности катаболических процессов в суставных структурах.
Стандартным подходом к лечению синовита при ОА и сопутствующего болевого синдрома является применение нестероидных противовоспалительных препаратов (НПВП) и глюкокортикостероидов (ГК). ГК используют при синовите как средства, обладающие мощным противовоспалительным эффектом.
Следует отметить, что внедрение в клиническую практику локальной инъекционной терапии ГК при лечении заболеваний суставов стало одним из крупнейших достижений медицины середины XX века, и на сегодня такому подходу отдается преимущество во многих клинических ситуациях. Согласно современным рекомендациям по лечению ОА внутрисуставное введение ГК продленного действия показано при неэффективности парацетамола и/или НПВП в купировании боли и/или при наличии выпота в суставе. По сравнению с системным применением ГК внутрисуставное введение этих препаратов имеет ряд преимуществ:
– непосредственное воздействие на основной очаг поражения, т.е. сустав;
– возможность достижения оптимальной лечебной концентрации лекарственного препарата в пораженном органе;
– уменьшение потребности в системной терапии и снижение риска неблагоприятных эффектов лечения.
Для многих пациентов с ОА внутрисуставные инъекции ГК – это единственная возможность сохранения активности и трудоспособности. Высокая эффективность локальной инъекционной терапии ГК в лечении синовита и устранении болевого синдрома показана в клинических исследованиях и подтверждается многолетним практическим опытом.Частота внутрисуставного введения ГК, интервалы между инъекциями и дозировки ГК определяются локализацией синовита (размером пораженного сустава) и длительностью действия препаратов. Оптимальным является 3-4-кратное внутрисуставное введение ГК в течение года, а минимально допустимые промежутки между инъекциями составляют 5-7 дней для короткодействующих ГК, 1 мес – для ГК со средней длительностью действия и 2 мес – для пролонгированных ГК.
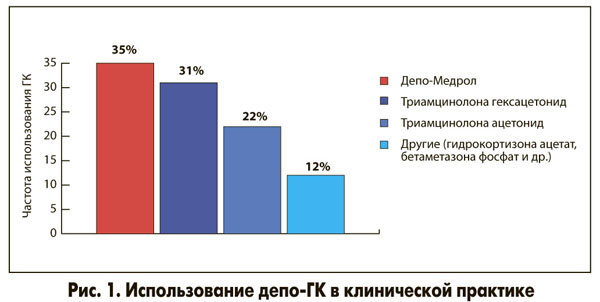
Хорошо изученным, известным и широко применяемым в клинической практике депо-ГК является метилпреднизолон (Депо-Медрол), который характеризуется наименьшим риском развития побочных эффектов по сравнению с другими ГК, используемыми в лечении ОА. В связи с этим Депо-Медрол наиболее часто применяется в клинической практике (рис. 1).
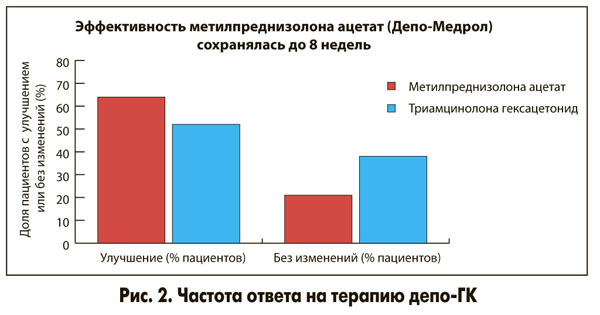
Депо-Медрол обладает выраженным и длительным противовоспалительным эффектом (до 8 недель), что позволяет использовать его для внутрисуставного введения с оптимальной частотой – 1 раз в 2 мес. При этом обеспечивается высокая частота ответа на терапию, и это было продемонстрировано в сравнительном исследовании с триамцинолоном, в котором выявлены преимущества метилпреднизолона в лечении ОА перед триамцинолоном (рис. 2).
Дозы метилпреднизолона для введения в разные суставы представлены в таблице.
Следует помнить, что при всех преимуществах локальной терапии ГК ее неоправданное использование, а также неправильная техника выполнения инъекций могут привести к серьезным осложнениям. Внутрисуставные инъекции ГК противопоказаны при наличии локальной или системной инфекции, выраженной костной деструкции (риск инфицирования сустава или усугубления деструкции), выраженного околосуставного остеопороза, при затрудненном доступе к суставу, внутрисуставных переломах, патологии свертывания крови. Неэффективность предшествовавшей локальной инъекционной терапии является относительным противопоказанием для ее назначения в дальнейшем.
Для того, чтобы пациент получил максимальную пользу от данного вида лечения, следует принимать взвешенные решения: врач должен быть уверен в диагнозе, а выполнение внутрисуставных инъекций необходимо доверить высококвалифицированному специалисту. При правильном отборе пациентов с ОА, диагноз которых подтвержден с помощью визуализирующих методик, а также при условии обеспечения правильной техники внутрисуставного введения ГК эффективность этого метода значительно превышает возможные риски.
Подготовила Наталья Очеретяная