1 жовтня, 2017
Особливості інтерпретації електрокардіограми у спортсменів: Сієтлські критерії
Спорт високих досягнень висуває особливі вимоги до організму людини й насамперед серцево-судинної системи. Раптова серцева смерть (РСС) – найчастіша причина загибелі атлетів. Скринінгові медичні обстеження осіб, які хочуть пов’язати своє життя зі спортом, а також регулярні перевірки під час інтенсивних тренувань і перед змаганнями дають змогу уникнути частини трагічних випадків. Найпоширенішим методом функціональної діагностики в кардіології, безперечно, є електрокардіографія (ЕКГ), проте в атлетів принципи розшифрування й інтерпретації ЕКГ мають свої особливості.
Коментар експерта
 Головний позаштатний спеціаліст МОЗ України за спеціальністю «Функціональна діагностика», завідувач кафедри функціональної діагностики Національної медичної академії післядипломної освіти ім. П.Л. Шупика (м. Київ), доктор медичних наук, професор Олег Йосипович Жарінов:
Головний позаштатний спеціаліст МОЗ України за спеціальністю «Функціональна діагностика», завідувач кафедри функціональної діагностики Національної медичної академії післядипломної освіти ім. П.Л. Шупика (м. Київ), доктор медичних наук, професор Олег Йосипович Жарінов:
– У реальній клінічній практиці питання медичного обстеження осіб, які бажають займатися великим спортом, постає досить часто. З цим стикаються терапевти, кардіологи, лікарі функціональної діагностики. Спортсмени привертають особливу увагу кардіологів, адже заняття спортом асоціюються з більшою частотою небезпечних для життя порушень серцевого ритму та РСС у молодих людей порівняно з їхніми однолітками, які не зазнають великих фізичних навантажень. За статистикою європейських країн, частота раптової смерті серед спортсменів становить від 1 до 2,1 на 100 тис. осіб протягом року. Основними причинами РСС у атлетів згідно з ретроспективними аналізами, які публікувалися й у Західній Європі, й у США, є переважно не рання ішемічна хвороба серця, а кардіоміопатії, зокрема гіпертрофічна, аритмогенна дисплазія правого шлуночка, вроджені аномалії коронарних артерій, міокардити, патологія клапанів. Це спонукає експертів постійно вдосконалювати підходи до обстеження осіб, які займаються спортом високих досягнень і планують участь у змаганнях, для того щоб уникнути випадків РСС.
Я хотів би звернути увагу на те, що заняття спортом мають цілу низку наслідків, які можуть у підсумку підвищувати схильність до виникнення порушень серцевого ритму. Загалом великі фізичні навантаження асоціюються із симпатичною адренергічною стимуляцією серця, внаслідок якої можуть виникати ектопічні комплекси. З другого боку, після припинення навантаження спостерігається підвищений тонус парасимпатичної нервової системи – посилюється вагусний вплив на серце. Тому в спортсменів частота серцевих скорочень (ЧСС) у спокої, як правило, нижча порівняно з такою в осіб, які не займаються спортом. У них нерідко виникає брадикардія й навіть можна спостерігати порушення провідності – атріовентрикулярні чи синоатріальні блокади 2 ступеня 1 типу чи міграцію водія ритму передсердями на тлі синусової брадикардії. Заняття спортом асоціюються з робочою гіпертрофією міокарда, котра сама по собі може бути субстратом для виникнення порушень ритму. Останнім часом публікується дедалі більше даних про те, що заняття спортом спричиняють імунозапальну реакцію й у підсумку запальні зміни міокарда призводять до формування фіброзу, який, у свою чергу, асоціюється з негомогенністю провідності та створює умови для циркуляції кільця re-entry. Наприклад, таке дослідження було проведено серед учасників велогонок «Тур де Франс». Ретроспективний аналіз показав, що в них частота виникнення фібриляції передсердь (ФП) є істотно вищою, ніж у однолітків, які не займаються великим спортом. У рекомендаціях Європейського кардіологічного товариства 2016 року чітко вказано, що заняття спортом є одним із факторів ризику виникнення в майбутньому ФП.
Дуже важливим завданням під час обстеження спортсменів перед участю в змаганнях є виключення патологічних станів, які можуть становити реальну небезпеку для здоров’я та життя. Це гіпертрофічна кардіоміопатія, аритмогенна дисплазія правого шлуночка, деякі каналопатії, зокрема синдром подовженого чи вкороченого інтервалу QT, синдром Бругада, катехоламінергічна поліморфна шлуночкова тахікардія, асоційована з великими фізичними навантаженнями. Існує припущення, що своєчасне виявлення цих порушень і усунення осіб від видів спорту зі значними навантаженнями дадуть змогу в підсумку зменшити частоту РСС серед спортсменів. Тому набуває великого значення точність диференційної діагностики адаптивних змін, які можуть спостерігатися в міокарді при інтенсивних заняттях спортом, від кардіоміопатій, насамперед від гіпертрофічної. У кардіології існує поняття «спортивне серце», або «серце атлета», й визначено його критерії на противагу кардіоміопатіям. Клінічні критерії – це відсутність у сім’ї випадків гіпертрофічної кардіоміопатії, відсутність дифузної інверсії зубця Т на ЕКГ. Ехокардіографічні (ЕхоКГ) критерії – нормальні чи дещо збільшені розміри лівого шлуночка – ЛШ (≥55 мм, але не більш як 57-58 мм), симетричний характер його гіпертрофії, нормальні показники діастолічної функції серця (як співвідношення піків потоку через мітральний клапан, так і показники тканинної доплерографії), регрес гіпертрофії ЛШ (ГЛШ) після припинення активних занять спортом.
Дедалі більшого значення для диференційної діагностики кардіоміопатій і змін, пов’язаних із заняттями спортом, набуває метод магнітно-резонансної візуалізації серця. Для спортсменів характерними є гомогенність ГЛШ і відсутність ділянок фіброзу міокарда. Але якщо говорити про скринінг спортсменів для своєчасного виявлення протипоказань, то, безумовно, основним скринінговим методом залишається реєстрація ЕКГ у 12 відведеннях. Щодо ЕКГ-критеріїв розмежування норми й патології у спортсменів триває серйозна дискусія між двома групами експертів. Група італійських експертів відстоює ідею впровадження скринінгової ЕКГ і дає досить великий перелік тих змін, які є підставою для подальшого більш поглибленого обстеження (ЕхоКГ, холтерівського моніторування ЕКГ, навантажувальних тестів). Натомість існують Сієтлські критерії, розроблені британськими й американськими експертами. Вони містять значно менший перелік змін на ЕКГ, які можуть бути підставою для дообстеження. Дискусія триває не один рік. Аргументи на користь скринінгової ЕКГ полягають у тому, що це недорогий і досить чутливий метод виявлення змін у міокарді. ЕКГ дає змогу виявляти патологію в переважної більшості осіб із кардіоміопатіями. Результати ЕКГ можуть бути досить легко стандартизовані. І дуже важливим, на думку італійських експертів, є те, що впровадження обов’язкової скринінгової ЕКГ дасть змогу істотно зменшити кількість випадків РСС серед спортсменів. Основний аргумент проти цього підходу, котрий висувають розробники Сієтлських критеріїв, – це дуже велика кількість хибнопозитивних результатів, які зумовлюють значну потребу в додаткових обстеженнях, на що витрачаються величезні кошти. Тобто програми скринінгу спортсменів, які ґрунтуються на реєстрації ЕКГ, не завжди є оптимальними за співвідношенням ефективності та вартості.
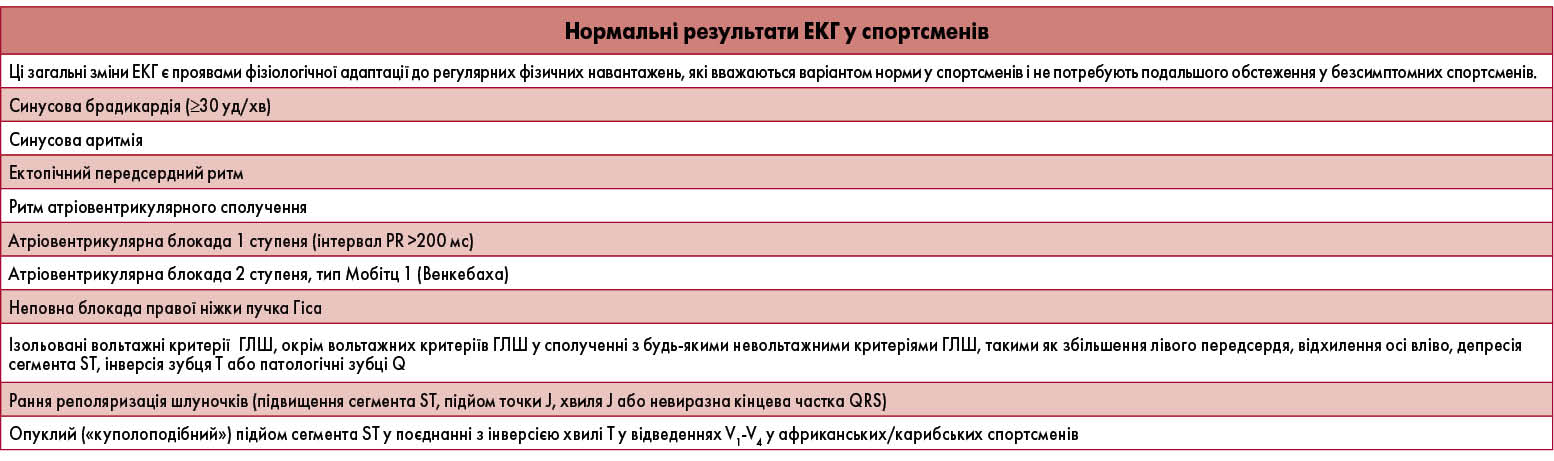
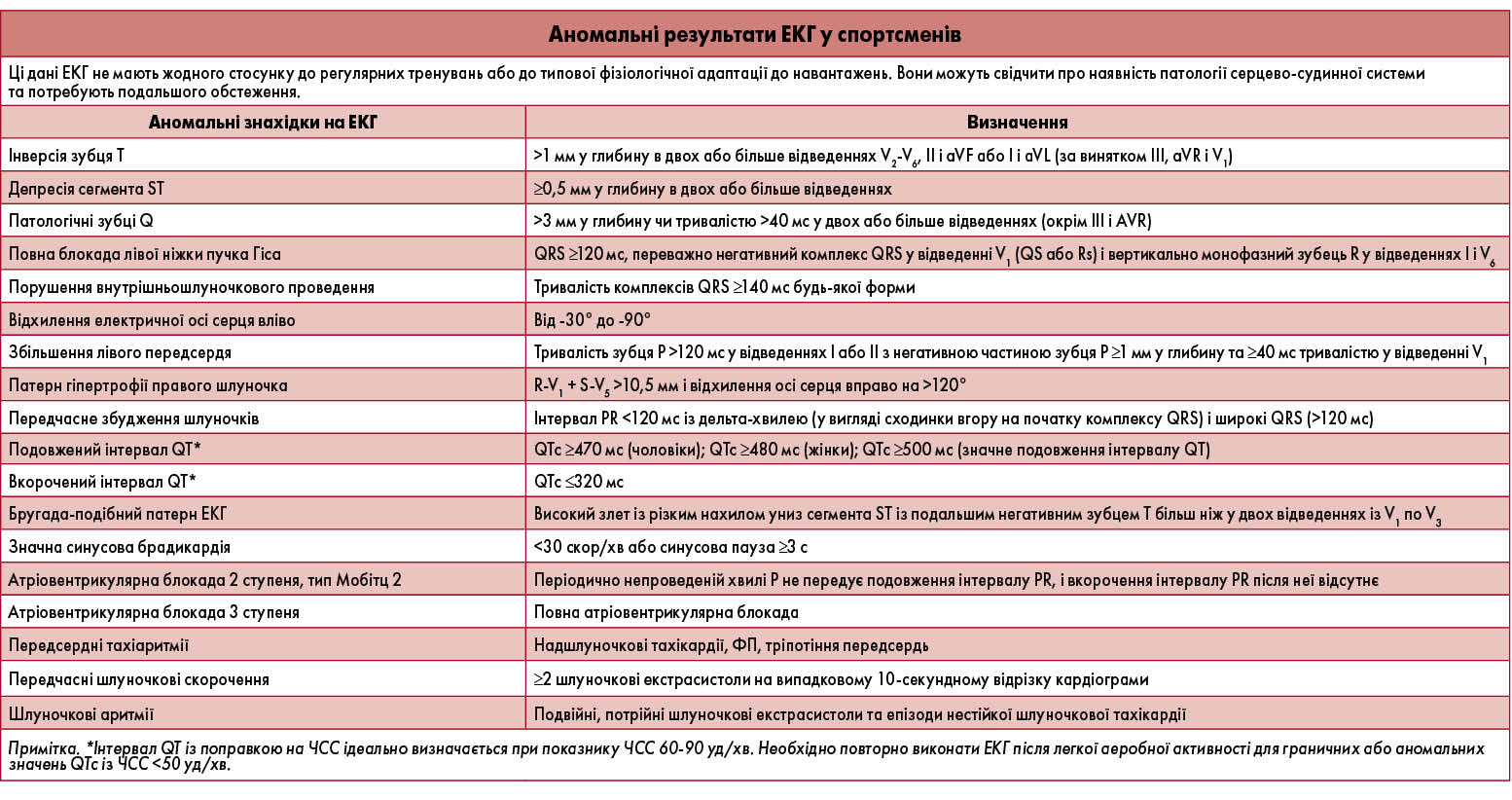
Отже, зміни на ЕКГ, що можуть спостерігатися у спортсменів, можна умовно поділити на ті, які є проявом фізіологічної адаптації, й патологічні, які потребують дообстеження. На думку європейських експертів, що була опублікована у вигляді консенсусу в Європейському журналі превентивної кардіології у 2016 році, до першої групи слід відносити такі знахідки, як брадикардія, синусова аритмія, ектопічні передсердні чи вузлові комплекси, атріовентрикулярна блокада 1 ступеня, неповна блокада правої ніжки пучка Гіса чи ізольовані критерії ГЛШ, прояви ранньої реполяризації шлуночків. До патологічних ознак віднесено інверсію зубця Т, депресію сегмента ST, патологічні зубці Q, повну блокаду лівої ніжки пучка Гіса, порушення внутрішньошлуночкової провідності, відхилення електричної осі серця вліво, ознаки збільшення розмірів лівого передсердя, гіпертрофії правого шлуночка, преекзитації, подовжений або вкорочений інтервал QT, графіку синдрому Бругада, виразну (<30/хв) синусову брадикардію, передсердні чи шлуночкові тахіаритмії, часту шлуночкову екстрасистолію.
Перелік ЕКГ-ознак, які були включені до Сієтлських критеріїв, є вужчим. Критеріями для призначення додаткового обстеження є виразна брадикардія, неповна блокада правої ніжки пучка Гіса, ГЛШ, рання реполяризація, зміни зубця Т, зміни тривалості інтервалу QT. Безсумнівно патологічними знахідками в атлетів є повна блокада лівої ніжки пучка Гіса, порушення внутрішньошлуночкової провідності з тривалістю комплексу QRS >140 мс, патологія лівого передсердя, гіпертрофія правого шлуночка, синдром Вольфа-Паркінсона-Уайта, тривалість корегованого QT ≥470 мс у чоловіків і ≥480 мс у жінок, атріовентрикулярна блокада високого ступеня, ФП або тріпотіння передсердь, шлуночкова екстрасистолія високих градацій. Застосування такого переліку критеріїв різко зменшує ймовірність хибнопозитивної інтерпретації даних ЕКГ і обмежує кількість пацієнтів, які потребують подальшого дообстеження, що, на думку авторів Сієтлських критеріїв, робить оцінку ЕКГ у спортсменів більш виправданою з економічної точки зору порівняно з європейськими критеріями.
В Україні питання вибору скринінгових методів для спортивної медицини не настільки актуальне, як у західних країнах, оскільки ЕКГ обов’язково реєструють у всіх атлетів. Якщо виявляють зміни на ЕКГ, які відповідають Сієтлським критеріям, то, безумовно, вони є підставою для призначення додаткових методів дослідження. Якщо це аритмії – показано холтерівське моніторування ЕКГ; у разі підозри на кардіоміопатію методом вибору є ЕхоКГ. У осіб, які бажають займатися великим спортом, є можливість виконання навантажувальних тестів, для того щоб об’єктивно оцінити переносимість максимальних фізичних навантажень за ЧСС. Проте наразі профілактичні обстеження проводять в індивідуальному порядку. Безперечно, необхідно впорядковувати систему медичного обстеження спортсменів, упроваджувати сучасні експертні рекомендації та на їх основі розробити національні протоколи, які на сьогодні в нашій країні відсутні.
 Лікар функціональної діагностики обласного лікарсько-фізкультурного диспансеру (м. Кропивницький) Сергій Іванович Корчака:
Лікар функціональної діагностики обласного лікарсько-фізкультурного диспансеру (м. Кропивницький) Сергій Іванович Корчака:
– У 2012 році в м. Сієтл (США) міжнародною групою експертів з кардіології та спортивної медицини було прийнято консенсус зі стандартів інтерпретації ЕКГ у атлетів. Головною його метою було розробити критерії, за якими лікарі зможуть відрізняти нормальні адаптивні зміни серця від патологічних, які потребують додаткового обстеження. Пропонуємо вашій увазі адаптований переклад Сієтлських критеріїв (Electrocardiographic Interpretation in Athletes: the ‘Seattle Criteria’. Br. J. Sports Med. 2013; 47: 122-124).