Шкали оцінки стану неврологічних і нейрохірургічних хворих
Субарахноїдальний крововилив (САК)
САК є частою й тяжкою формою порушення мозкового кровообігу, що зумовлений розривом артеріальної аневризми судин головного мозку. Ведення пацієнтів із САК – актуальна проблема сучасної неврології та нейрохірургії, котра потребує прийняття своєчасних діагностичних рішень і адекватної лікувальної тактики. Здійснення оцінки стану пацієнта відразу після виникнення САК є надзвичайно важливим для прогнозу життя.
Ключовим діагностичним критерієм результату захворювання є тяжкість неврологічних розладів, які спостерігаються на момент первинного огляду. Для оцінки стану пацієнта із САК часто використовують дві оцінювальні шкали – шкалу Ханта – Хесса (W. Hunt і R. Hess) та шкалу Всесвітньої федерації нейрохірургів (World Federation of Neurological Surgeons – WFNS), яка зіставна зі шкалою коми Глазго.
Шкалу Ханта – Хесса було запропоновано в 1968 році (табл. 1). Ступені шкали трактують так:
- 1, 2 ступені – показане негайне оперативне лікування незалежно від того, скільки часу минуло від моменту розвитку САК;
- 3, 4 ступені – основним критерієм у визначенні показань до оперативного лікування є показник динаміки ангіоспазму;
- 5 ступінь – оперативне лікування здійснюють тільки в разі великої гематоми з дислокацією мозку, що загрожує життю пацієнта.
Якщо у хворого наявна супутня патологія, наприклад артеріальна гіпертензія, цукровий діабет (ЦД), атеросклероз, хронічне обструктивне захворювання легень або вазоспазм при ангіографії, то додають іще 1 бал.
У 1974 році E.J. Kosnik модифікував шкалу Ханта – Хесса, виділивши додатково ступінь 1а (табл. 2).
Використання цієї шкали, порівняно з іншими шкалами, забезпечує меншу варіабельність оцінок, проведених різними спеціалістами, для кожного хворого.
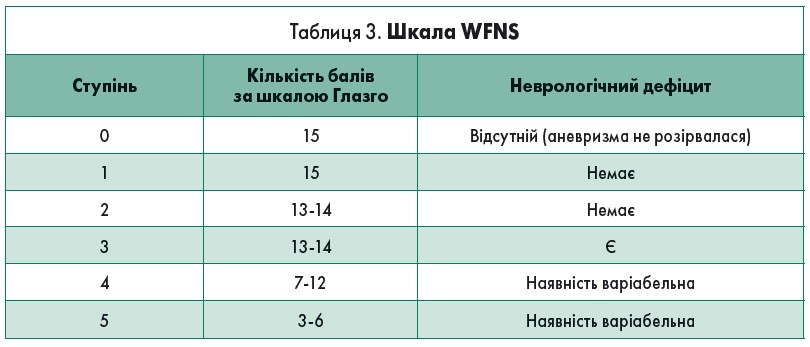
У 1988 році експерти WFNS запропонували нову шкалу оцінювання неврологічного стану та його тяжкості при САК (табл. 3).
Здійснюється оцінювання грубого неврологічного дефіциту – афазії, геміпарезу, геміплегії; парези черепних нервів не розглядають як неврологічний дефіцит.
Основний прогностичний критерій шкали WFNS – це рівень свідомості. Наявність або відсутність грубого неврологічного дефіциту розділяє другу та третю стадії САК. Найкращий прогноз у хворих із САК спостерігається при оцінці за шкалою коми Глазго – 15 балів, найнесприятливіший прогноз – 3 бали. При 8 балах і більше пацієнт має добрі шанси на відновлення.
Діабетична полінейропатія
ЦД – одна з найчастіших причин дисметаболічних нейропатій. Із діабетичних нейропатій найчастіше трапляються полінейропатії (ПНП) – приблизно у 8% хворих з уперше виявленим ЦД і майже у 50% хворих після 25 років від початку виникнення захворювання. З них дистальні діабетичні ПНП (ДД ПНП) діагностують із частотою від 3 до 100%, у середньому – 40-60%.
Діабетична ПНП – хвороба, яка характеризується прогресуючою загибеллю нервових волокон, що спричиняє втрату чутливості й розвиток виразок стопи. Вона є одним із найчастіших ускладнень ЦД, призводить до зниження працездатності та становить загрозу життю хворих.
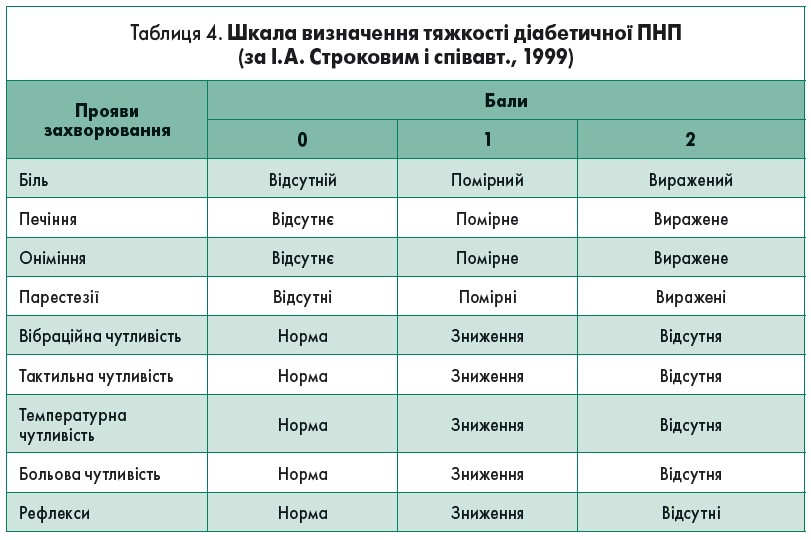
Для визначення наявності й ступеня тяжкості діабетичної ПНП використовують шкалу І.А. Строкова і співавт. (1999) (табл. 4).
Зазначені в таблиці 4 симптоми оцінюють протягом 3 діб. Під час оцінювання враховують рефлекс із двоголового та триголового м’язів плеча, карпорадіальні, колінні й ахіллові рефлекси. Мінімальна сума балів для встановлення діагнозу ДД ПНП – 3 бали.
Хребетно-спинномозкова травма (ХСТ) – механічне пошкодження хребта, ускладнене травмою спинного мозку чи його корінців. Більшість пошкоджень спинного мозку призводять до втрати чутливості нижче місця ураження, здатності рухатися (параліч) або постійної недієздатності.
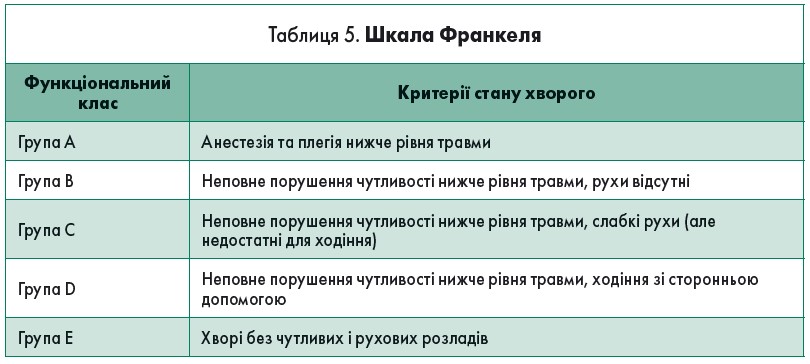
Під час оцінювання тяжкості пошкодження спинного мозку важливе значення має дослідження його функції. Для оцінки втрати чутливості та збереження рухових функцій використовують шкалу Франкеля (табл. 5), котра дає змогу оцінити функціональний стан потерпілих, які зазнали ХСТ. Шкалу було розроблено ще до Другої світової війни в англійському госпіталі Stoke Mandeville графства Бакінгемшир, і з 1969 року її активно популяризував професор Ганс Людевіг Франкель.Слід зауважити, що нині у світі під час оцінювання ступеня ураження спинного мозку частіше використовують шкалу AIS (Abbreviated Index Severity – скорочена шкала пошкоджень) Американської асоціації пошкодження спинного мозку (American Spinal Injury Association – ASIA).
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 1 (44), березень 2018 р.
СТАТТІ ЗА ТЕМОЮ Неврологія
Хвороба Паркінсона (ХП) – хронічний неврологічний розлад, для якого характерні неухильно прогресуючі моторні та немоторні симптоми, які чинять суттєвий негативний вплив на якість життя пацієнтів із цим захворюванням. Із віком захворюваність на ХП зростає. Ранній початок лікування цього розладу допомагає призупинити розвиток патології та дає можливість пацієнтам із ХП продовжувати вести повноцінне життя. Сьогодні одним із варіантів вибору лікування пацієнтів із ХП на ранніх стадіях є монотерапія разагіліном або праміпексолом. ...
Стрес і тривожність чинять потужний несприятливий вплив і на самопочуття окремих індивідуумів, і на загальний стан здоров’я всієї популяції світу. Цей несприятливий вплив значно підсилили пандемія COVID‑19 та війна в Україні (Celuch M. et al., 2023)....
16-17 лютого в Києві відбувся науково-практичний майстер-клас «Хронічний стрес сьогодення: обрані запитання про здоров’я жінки в різні вікові періоди». Під час заходу виступили фахівці різних спеціальностей, було обговорено важливі аспекти жіночого здоров’я як психологічного, так і фізичного. Доповіді присвячувалися різноманітним питанням, зокрема репродуктивним проблемам, онкологічним захворюванням, психосоматичним розладам. Під час події виступила засновниця Академії довголіття Dr. Skytalinska, віцепрезидент Асоціації дієтологів України, лікар-дієтолог Оксана Василівна Скиталінська. Доповідь Оксани Василівни була присвячена впливу тривалого стресу на харчування та пов’язані з цим наслідки для здоров’я жінок. Окрім пояснення механізмів негативного впливу стресу, під час доповіді лікарка також надала важливі практичні рекомендації стосовно здорового харчування....
Події останніх 5 років є неабияким викликом для психічного стану кожного українця: спочатку – пандемія коронавірусу та запроваджені через неї карантинні обмеження, а далі – повномасштабне російське вторгнення, що триває уже понад 2 роки. Все це спричиняє погіршення психічного здоров’я населення. Такі надзвичайні ситуації, що характеризуються загрозою з невизначеною тривалістю, створюють масивне стресове навантаження, яке підсилюється відчуттям самотності та відчуженості, підвищують тривожність, а також є підґрунтям розвитку психічних розладів. Відомо, що ці стани порушують розумову діяльність, тобто перешкоджають концентрації та аналізу інформації. ...