Сучасні підходи до фармакотерапії аномальних маткових кровотеч: фокус на негормональну терапію
Аномальні маткові кровотечі (АМК) — поширена гінекологічна патологія, яка значно погіршує якість життя жінок і може спричиняти в них розвиток анемії. Основним симптомом АМК є рясні менструальні кровотечі, які часто супроводжуються вираженим больовим синдромом. Медикаментозна терапія АМК включає широкий спектр лікарських засобів, серед яких важливе місце відводиться нестероїдним протизапальним препаратам. У статті представлені сучасні рекомендації щодо ведення жінок репродуктивного віку з АМК.
Ключові слова: аномальні маткові кровотечі, анемія, аденоміоз, негормональна терапія, нестероїдні протизапальні препарати, диклофенак.
АМК є однією з найбільш розповсюджених проблем, з якою стикається у своїй практиці акушер-гінеколог. За визначенням Міжнародної федерації гінекології та акушерства (FIGO), АМК – це відхилення критеріїв нормального менструального циклу, що стосуються регулярності, частоти, тривалості та об’єму крововтрати. Поширеність АМК сягає 50% серед жінок репродуктивного віку. Надмірна менструальна крововтрата та хронічна анемія, пов’язані з АМК, значно погіршують якість життя пацієнток, впливаючи на їхній фізичний, соціальний, емоційний та матеріальний стан (Jain V., 2023).
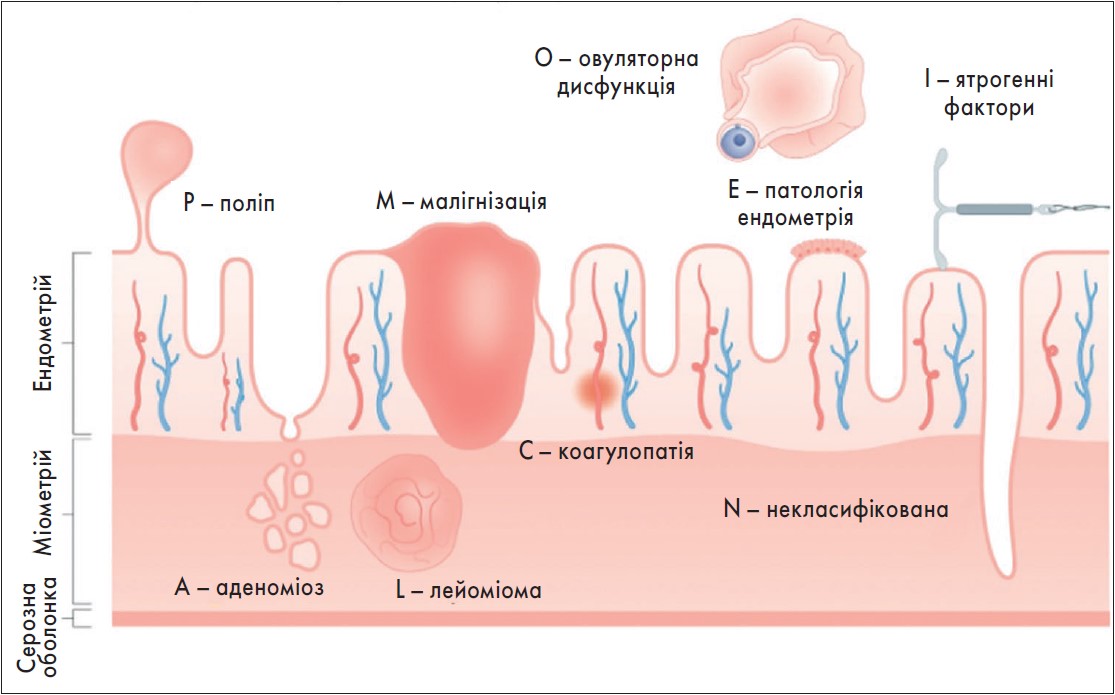
Етіологічні чинники АМК доволі різноманітні: аномалії структурної або функціональної будови репродуктивних органів, системні захворювання, прийом гормональних контрацептивів, вагітність та інші фактори. Для зручності діагностики класифікаційна система FIGO 2 (рисунок) диференціює АМК за етіологією у вигляді абревіатури, що складається із двох частин, яка охоплює структурні (PALM) і неструктурні (COEI) утворення: P (поліп), A (аденоміоз), L (лейоміома), M (малігнізація/злоякісне новоутворення), Сo (коагулопатія), O (овуляторна дисфункція), E (патологія ендометрія), I (ятрогенні фактори), а також категорію для потенційних факторів, які не були класифіковані в інший спосіб – N (некласифікована) (Jain V., 2022).
Рис. Класифікаційна система FIGO 2 за PALM-COEIN
Підходи до лікування аномальних маткових кровотеч
Вибір методу терапії АМК здійснюється з урахуванням етіології, вираженості проявів, репродуктивних планів пацієнтки (Hammer A., 2015). При більшості типів АМК перевага віддається консервативному лікуванню, яке передбачає застосування гормональних і негормональних засобів або їх комбінації. До негормональних опцій належать нестероїдні протизапальні препарати (НПЗП) і транексамова кислота; серед гормональних засобів найбільш ефективною є левоноргестрел-вивільнююча внутрішньоматкова система (ЛНГ-ВМС) 52 мг, яка зменшує крововтрату до 96% і переноситься краще за пероральні прогестини (NICE, 2018). Також можливий прийом комбінованих оральних контрацептивів (КОК), окремих прогестинів, агоністів та антагоністів гонадотропін-рилізинг-гормону (ГнРГ).
Медикаментозне лікування показане для полегшення симптомів на етапі визначення основної причини АМК. Це може бути короткострокова терапія для редукції симптомів цього стану, корекції анемії та відновлення запасів заліза перед операцією або призначенням остаточного лікування. Крім того, медикаментозна терапія також може бути рекомендована у якості довгострокового втручання з метою контролю симптомів АМК. Загалом, при доброякісних захворюваннях сучасна тенденція до пріоритетності медикаментозного лікування над хірургічним підходом є більш прийнятним варіантом.
Негормональна терапія
Нестероїдні протизапальні препарати
Одним із широковідомих варіантів лікування АМК є застосування НПЗП. Сьогодні в арсеналі клініцистів доступний ряд таких засобів, рекомендованих для корекції симптомів АМК, включаючи мефенамінову кислоту, напроксен, ібупрофен та диклофенак. Механізм дії НПЗП при АМК полягає в інгібуванні ферменту циклооксигенази, що веде до зниження синтезу простагландинів на рівні ендометрія (Bofill Rodriguez M., 2019). Це сприяє зменшенню об’єму менструальної крововтрати та полегшенню болю (Roy S.N., 2004).
Диклофенак натрію – надзвичайно популярний серед клініцистів НПЗП, який проявляє швидку й потужну протизапальну, протиревматичну, знеболювальну та жарознижувальну дію. З-поміж високоякісних препаратів диклофенаку, що користуються довірою європейських та українських лікарів, на особливу увагу заслуговує диклофенак натрію виробництва компанії Berlin-Chemie (Німеччина), представлений під торговою маркою Диклоберл® у різних лікарських формах та дозуваннях:
- Диклоберл® N 75 – розчин для ін’єкцій, 75 мг/3 мл;
- Диклоберл® ретард – капсули тверді пролонгованої дії, 100 мг;
- Диклоберл® 100 – супозиторії, 100 мг;
- Диклоберл® 50 – супозиторії, 50 мг.
Беззаперечними перевагами препаратів лінійки Диклоберл® є швидке настання протизапального та знеболювального ефектів, тривала дія при застосуванні пролонгованих форм, а також можливість комбінування пероральних форм із ректальними супозиторіями й ін’єкціями для максимальної індивідуалізації терапії.
За даними досліджень, терапія НПЗП зменшують менструальну крововтрату в середньому на 25-35% (Munro M.G., 2018). Крім того, ці лікарські засоби чинять додатковий позитивний вплив при дисменореї, що часто супроводжує АМК (NICE, 2018). Отже, НПЗП дозволяють контролювати два основні симптоми захворювання. Порівняно з іншими лікувальними засобами, зокрема застосуванням транексамової кислоти та ЛНГ-ВМС, ефективність прийому НПЗП при АМК є дещо нижчою. Проте вони залишаються привабливою терапевтичною опцією у пацієнток певних категорій. Важливою перевагою НПЗП, які приймають лише під час менструальних кровотеч, є можливість безпечного застосування у жінок із репродуктивними планами (Jain V., 2023).
Транексамова кислота
Транексамова кислота є антифібринолітичним засобом, який діє шляхом блокування плазміногену, пригнічуючи фібриноліз. Результати сучасних досліджень продемонстрували, що застосування транексамової кислоти при АМК зменшує менструальну крововтрату на 26-50% (Leminen H., 2012).
Гормональна терапія
Використання медикаментів, які пригнічують або іншим чином регулюють активність статевих стероїдів в ендометрії чи при патології міометрія, такій як аденоміоз і лейоміома, посідає важливе місце в лікуванні АМК у жінок репродуктивного віку. Такі підходи включають застосування стероїд-вмісних препаратів або призначення засобів, що опосередковано впливають на продукцію чи активність гонадних стероїдів, таких як модулятори прогестеронових рецепторів та ГнРГ (MacGregor B., 2023).
Левоноргестрел-вивільнююча внутрішньоматкова система
ЛНГ-ВМС розглядається як перша лінія лікування АМК у жінок, які не планують вагітність у найближчому майбутньому й стикаються з такими проявами АМК, як рясні менструальні кровотечі та дисменорея, що виникають із декількох потенційних причин. Механізм дії ЛНГ-ВМС полягає у пригніченні активності клітин ендометрія шляхом постійного локального вивільнення низьких доз левоноргестрелу. ЛНГ-ВМС зберігає фертильність, забезпечує надійну контрацепцію і відрізняється відмінною доказовою базою, а також високими профілями ефективності та безпеки порівняно з пероральними гормональними препаратами, які містять прогестини (Maybin J.A., 2016; Abbott J.A., 2017; Bofill Rodriguez M., 2020).
Комбіновані естроген-прогестинові препарати
Естрогени і прогестини можуть застосовуватися разом у декількох формах як комбіновані гормональні контрацептиви, включаючи таблетки, вагінальне кільце або пластир. При циклічному прийомі КОК регулюють менструальний цикл і зменшують об’єм менструальної крововтрати. Сьогодні на фармацевтичному ринку доступні декілька різних КОК, що відрізняються дозуванням естрогенного компонента та дозуванням і типом прогестину (FSRH, 2023). Механізм їхньої дії полягає в інгібуванні секреції фолікулостимулюючого гормона (ФСГ) та стоншенні ендометрія (Lethaby A., 2019).
Інші прогестини
У разі якщо використання естроген-вмісних препаратів є протипоказаним, прогестагени можуть розглядатися як прийнятна альтернатива для лікування деяких проявів АМК. Існують різні препарати та режими прийому прогестинів, багато із яких були досліджені з метою визначення їхньої ефективності у контролі симптомів (Maybin J.A., 2016; NICE, 2018). Пероральна терапія прогестинами передбачає їх застосування протягом 21 дня кожного місяця. Зазвичай рекомендовано приймати норетистерон у дозі 5 мг тричі на день з 5‑го по 26‑й день менструального циклу.
Модулятори гонадотропін-рилізинг-гормону
Гіпоталамічний контроль синтезу гонадотропінів, що виробляються у гіпофізі, здійснюється за допомогою ГнРГ. Ефективно пригнічуючи вивільнення ГнРГ, можна ефективно припинити яєчникове вироблення естрадіолу й прогестерону, створюючи при цьому тимчасовий менопаузальний стан, який можна використати для лікування ряду захворювань, чутливих до гонадних стероїдів, включаючи багато причин АМК у репродуктивному віці.
Модулятори ГнРГ відіграють ключову роль у регуляції секреції гонадотропінів у гіпофізі. ГнРГ відповідає за контроль над виробленням гонадотропінів і гормонів у яєчниках, зокрема естрогенів та прогестерону. За допомогою ефективного припинення синтезу ГнРГ можна також успішно призупиняти продукування естрогенів і прогестерону яєчниками. Це створює тимчасовий стан, схожий на менопаузу, який може бути використаний для лікування різних захворювань, чутливих до дії гонадних стероїдів.
Агоністи ГнРГ
Агоністи ГнРГ – декапептиди, схожі за структурою із ГнРГ, які конкурентно зв’язуються із рецепторами ГнРГ і вводяться шляхом підшкірної або внутрішньом’язової ін’єкції. При безперервному введенні агоністів ГнРГ спочатку спостерігається сплеск виділення гонадотропінів, а потім, приблизно через 3-4 тижні, – пригнічення виділення ФСГ та лютеїнізуючого гормона. Сплеск вивільнення гонадотропінів може призвести до тяжкої кровотечі протягом перших 2-3 тижнів після введення, що небажано в осіб із уже скомпрометованим залізодефіцитним статусом. Остаточне пригнічення синтезу гонадотропінів призводить до різкого зниження яєчникового вироблення естрогенів, що, у свою чергу, елімінує прогестерон. Цей механізм дії призводить до значних гіпоестрогенних побічних ефектів, включаючи втрату мінеральної щільності кісткової тканини.
Антагоністи ГнРГ
Антагоністи ГнРГ конкурентно зв’язуються з рецепторами ГнРГ, викликаючи негайне пригнічення виділення гонадотропінів і при достатньому дозуванні швидко приводячи до зворотного менопаузального стану (Kumar P., 2014). Передбачуваною перевагою антагоністів ГнРГ порівняно з агоністами ГнРГ є можливість їх перорального застосування, без необхідності ін’єкційного введення (Ali M., 2021).
Селективні модулятори прогестеронових рецепторів
Селективні модулятори прогестеронових рецепторів – це синтетичні стероїди, які діють шляхом з’єднання з рецепторами прогестерону. Основна галузь застосування препаратів цієї групи – купірування симптомів фіброїдних пухлин за рахунок їхньої здатності стимулювати апоптоз, а також завдяки антипроліферативним властивостям (Critchley H.O.D., 2020; Islam M.S., 2020).
Отже, НПЗП, зокрема препарати лінійки Диклоберл®, є ефективними засобами фармакотерапії АМК. За умови дотримання обережності та виключення протипоказань НПЗП дозволяють адекватно контролювати симптоми АМК, особливо у жінок репродуктивного віку, які планують вагітність. Проте за відсутності ефекту слід розглянути альтернативні методи лікування.
Список літератури знаходиться в редакції.
Підготувала Анна Сочнєва
Тематичний номер «Акушерство. Гінекологія. Репродуктологія» № 5 (56) 2023 р.
СТАТТІ ЗА ТЕМОЮ Акушерство/гінекологія
Чи варто змінювати свої харчові звички під час вагітності? Довкола цієї теми є багато суперечностей і рекомендацій, у яких легко заплутатися. Команда платформи доказової інформації про здоров’я «Бережи себе» спільно з лікарем-дієтологом Тетяною Лакустою з’ясували, чим раціон жінки в цей період особливий та на що слід звернути увагу. ...
Хронічний тазовий біль (ХТБ) є поширеним патологічним станом, який відзначається у жінок будь-якого віку і супроводжується сексуальною дисфункцією, емоційною лабільністю, аномальними матковими кровотечами, порушенням сечовипускання, розладами з боку кишечника тощо. Пацієнтки, які страждають на ХТБ, часто скаржаться на симптоми тривоги та депресії, що негативно позначається на їхній повсякденній активності, включаючи зниження працездатності та погіршення якості життя [1]. Сьогодні проблема ХТБ є економічним тягарем, пов’язаним із прямими або непрямими медичними витратами, які в середньому в різних країнах світу оцінюються у 4,9 млрд доларів на рік [2]. Раціональна фармакотерапія,спрямована на полегшення та контроль симптомів болю, є ключовою стратегією боротьби із ХТБ...
Дефіцит заліза є найпоширенішим патологічним станом у світі та однією з п’яти основних причин інвалідності. У той час як низький показник феритину у сироватці крові є діагностичною ознакою залізодефіциту, підвищений його рівень визначається як гострофазовий маркер, що може реєструватися при запальних станах уже в І триместрі вагітності. Відповідно до сучасних настанов, проведення рутинного скринінгу на залізодефіцит у невагітних та вагітних жінок за відсутності ознак анемії не рекомендоване. З огляду на останні літературні дані ця рекомендація має бути переглянута...
Наказ Міністерства охорони здоров’я України від 25.08.2023 № 1533 ...