Оцінювання ефективності залеплону в двох дозах у викликанні післяобіднього сну в умовах сильних шумових перешкод і його впливу на психомоторні та вестибулярні функції
Під час воєнних операцій часто виникає потреба змінювати графіки роботи й робочі місця. Наприклад, під час війни у Перській затоці багато військових одиниць здійснили швидке трансмеридіанне розгортання й розпочали операції вже через 24 год після прибуття. Деякі військові з цих частин страждали від циркадіанного десинхронозу, що негативно позначилося на їхній продуктивності. Щоб зменшити негативні наслідки, Військово-повітряні сили США схвалили обмежене використання пілотами снодійного короткої дії для полегшення розладів сну та стимулятора для посилення пильності.
Залеплон — піразоломіримідинова сполука, яка селективно зв’язується з комплексом рецептора γ-аміномасляної кислоти типу А. Препарат швидко всмоктується з досяганням пікової концентрації в плазмі приблизно за 1 год і так само швидко виводиться з періодом напівжиття в плазмі близько 1 год. Залеплон призначають перорально, зазвичай у дозі 10 мг, хоча в деяких дослідженнях повідомляли про залежність ефектів препарату від дози. Whitemore і співавт. встановили, що порівняно з плацебо залеплон у дозі 10 мг може підвищувати тривалість повільнохвильового сну й загальну тривалість сну в звичайних умовах. Stone і співавт. вивчали ефективність залеплону у викликанні сну в здорових добровольців із безсонням, індукованим шумом. Результати показали, що залеплон у дозах 10 і 20 мг знижував затримку до стійкого сну, а в дозі 20 мг також знижував тривалість етапу N1 (переходу від неспання до глибокого сну) та NREM-сну (сну без швидких рухів очей) порівняно з плацебо. Simons і співавт. оцінювали здатність темазепаму в дозі 20 мг і залеплону в дозі 10 мг покращувати 4,5-годинний сон у другій половині дня й встановили, що залеплон у дозі 10 мг не має значних переваг над плацебо.
Отже, метою цього дослідження було вивчити ефективність залеплону в двох дозах (10 і 20 мг) у покращенні 4-годинного післяобіднього сну в умовах сильних шумових перешкод, оцінити вплив залеплону на психомоторні й вестибулярні функції та визначити оптимальний режим дозування препарату для військового персоналу.
Методи
Пацієнти. У дослідженні взяли участь 22 здорові чоловіки (середній вік — 22 роки; від 19 до 33 років). Добровольці не мали порушень сну в анамнезі, не курили й не приймали будь-яких лікарських препаратів за 3 міс до включення. Дослідження було схвалено військовим комітетом з медичної етики, всі пацієнти після докладного пояснення протоколу надали інформовану згоду й отримали грошову винагороду за участь.
Методи оцінки. Для об’єктивного оцінювання якості сну використовували полісомнограф P&G 9600. Автоматично розраховували такі параметри процесу й структури сну: затримку сну (sleep latency, SL), ефективність сну (sleep efficiency, SE), процентну тривалість етапів N1, N2, N3, NREM і REM-сну. Якість сну після пробудження оцінювали за допомогою суб’єктивної шкали якості сну (SQS) і суб’єктивної шкали глибини сну (SDS). Оцінки за цими шкалами характеризують якість сну від 1 (дуже низька) до 7 балів (дуже висока). Стенфордську шкалу сонливості (SSS) використовували для оцінювання суб’єктивної сонливості після пробудження. Оцінка за шкалою SSS також може становити від 1 до 7 балів.
Тести для оцінювання психомоторної функції включали подвійний тест пильності та відстежування, визначення часу реакції на вибір (CRT) і частоти злиття критичного мерехтіння (CFF). Подвійний тест пильності та відстежування проводили на комп’ютері з визначенням швидкості правильного додавання чотирьох чисел, швидкості правильного контролювання симульованого стану польоту на літаку й поєднанням цих задач. Тест CRT здійснювали з метою оцінювання часу реакції розпізнавання червоного, зеленого чи жовтого кольорів, що показувалися випадково. Індивідуальну частоту CFF визначали з використанням середнього значення двох висхідних і двох низхідних презентацій.
Вестибулярну функцію оцінювали за допомогою відповідного комп’ютеризованого апарату. Протоколи оцінювання вестибулярної функції включали визначення оптокінетичного ністагму (OKN), вестибулярного очного рефлексу (VOR), візуально-вестибулярного очного рефлексу (VVOR) і пригнічення фіксації вестибулярного очного рефлексу (VOR-Fix). Під час тестів VOR і VOR-Fix ністагм викликали шляхом синусоїдальної кутової ротації в горизонтальній площині з частотою 0,05 Гц і піковою швидкістю 60°/с. Під час тесту VVOR ністагм викликали шляхом синусоїдальної кутової ротації в горизонтальній площині з частотою 0,05 Гц і піковою швидкістю 60°/с у поєднанні зі смугами на стіні. У тесті OKN ністагм індукували візуальними стимулами повного синусоїдального обертання з частотою 0,05 Гц і піковою швидкістю 60°/с. Ністагм у відповідь на стимуляцію розраховували на комп’ютері для трьох циклів.
Дизайн і лікування. Для оцінювання здатності снодійного ефекту та впливу на психомоторну функцію рандомізовано з використанням подвійного сліпого дизайну призначали одноразову дозу залеплону (10 чи 20 мг) або плацебо. Призначення розділяв 7-денний період «вимивання». З метою збереження подвійного сліпого дизайну всі препарати мали ідентичний вигляд.
Процедура. Добровольці пройшли медичний огляд і отримали інструкцію утримуватися від використання снодійних або психоактивних препаратів (транквілізаторів) протягом 1 тиж до початку дослідження, а також від алкоголю, кофеїновмісних напоїв і безрецептурних препаратів упродовж 12 год кожного етапу дослідження. Крім того, під час дослідження пацієнти мали додержуватися регулярного циклу спання й неспання та утримуватися від інтенсивних занять спортом. На тлі симульованого шумного середовища (150 Гц, приблизно 90 дБ) вісім добровольців приймали 10 або 20 мг залеплону чи плацебо о 14:00. Полісомнографію виконували протягом 4 год після прийому препарату. Після пробудження проводили суб’єктивну оцінку якості сну й сонливості.
Психомоторну функцію оцінили у восьми добровольців. У дні обстеження кожен пацієнт проходив вихідне тестування психомоторної функції об 11:00; подальші тестування здійснювали о 14:00, 15:00, 16:00, 17:00, 19:00 і 20:00, загалом 6 разів після прийому залеплону в дозі 10 чи 20 мг або плацебо о 13:00. Іще шість пацієнтів узяли участь в оцінюванні вестибулярної функції з використанням таких самих дизайну й процедури дослідження.
Аналіз даних. Дані щодо сну оцінили за допомогою однобічного дисперсійного аналізу з використанням програмного пакету SPSS 13.0. Експериментальні дані стосовно психомоторної й вестибулярної функції оцінювали шляхом аналізу повторних вимірів із двома факторами (препарат і час). Різницю вважали статистично значимою за р<0,05.
Результати
Процес і структура сну. Результати наведено в таблиці 1. Між трьома групами спостерігали значні відмінності у показниках SL, SE і REM% (F(2, 21)=24,05; 29,94 і 22,54 відповідно; р<0,01). Порівняно з групою плацебо SL у групі залеплону в дозі 10 мг значно зменшувалася (р<0,05). У групі залеплону в дозі 20 мг SL також достовірно зменшувалася, а SE і REM% — значно збільшувалися (р<0,01) порівняно з групами плацебо й залеплону в дозі 10 мг. Крім того, у групі залеплону в дозі 20 мг частка повільнохвильового сну у фазі N3 значно зменшувалася (р<0,01) порівняно з групою залеплону в дозі 10 мг.
Суб’єктивна оцінка якості сну й сонливості після пробудження. Як показано в таблиці 2, були отримані значні відмінності в оцінках SQS і SDS між трьома групами (F(2, 21)=13,043 і 13,233 відповідно; р<0,01). Порівняно з групою плацебо ці показники в групах залеплону в дозах 10 і 20 мг значно покращувалися (р<0,01 для SQS і р<0,05 для SDS).
Психомоторна функція. Три групи не відрізнялися між собою за швидкістю й точністю виконання подвійного тесту (F(2, 21)=0,047 і 0,372; р>0,05, табл. 3). Порівняно з плацебо швидкість реакції на червоне, зелене й жовте світло (F(2, 21)=0,113; 0,813 і 0,675; р>0,05) дещо знижувалася після прийому залеплону в дозі 10 або 20 мг, проте статистично значима різниця між трьома групами була відсутня. Порівняно з плацебо частота CFF дещо знижувалася після прийому залеплону в дозі 10 або 20 мг, хоча також без статистично значимої різниці (F(2, 21)=0,327; р>0,05).
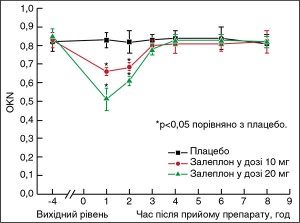
Вестибулярна функція. Порівняно з групою плацебо у двох групах залеплону OKN був значно меншим (F(2, 15)=10,81; р<0,05, рис.) і відновлювався до норми через 3 год після прийому препарату; аналогічна тенденція спостерігалася для VOR (F(2, 15)=39,64; р<0,05), тоді як VVOR і VOR-Fix у групах залеплону в дозах 10 і 20 мг в усіх часових точках не змінювалися порівняно з плацебо. Щоразу, коли пацієнти трьох груп дивилися на фіксоване світло, вестибулярний ністагм повністю пригнічувався. Ністагмограма мала вигляд майже прямої лінії, що свідчить про повноту супресії.
Інші побічні ефекти. Порівняно з плацебо й залеплоном у дозі 10 мг залеплон у дозі 20 мг під час тестування психомоторної й вестибулярної функції викликав сонливість тривалістю до 2 год після прийому. Інших побічних ефектів у разі прийому залеплону в дозі 10 або 20 мг не спостерігали.
Обговорення
Залеплон призначають перорально зазвичай у дозі 10 мг, хоча в деяких дослідженнях повідомляли про відсутність значного снодійного ефекту цієї дози. Drake і співавт. встановили, що в пацієнтів із хронічним первинним безсонням залеплон у дозі 10 мг знижував затримку до стійкого сну подібно до тріазоламу в дозі 0,25 мг, проте не збільшував загальну тривалість сну порівняно з плацебо. Simons і співавт. вивчали ефективність залеплону в дозі 10 мг і темазапаму в дозі 20 мг у покращенні 4,5-годинного післяобіднього сну й не виявили статистично значимих переваг залеплону порівняно з плацебо. Результати цього дослідження показали, що в умовах шуму залеплон у дозі 20 мг забезпечує значно кращий сон порівняно із залеплоном у дозі 10 мг і плацебо.
Вплив препаратів на функції центральної нервової системи вивчають за допомогою оцінювання когнітивної функції, CRT, CFF, деяких суб’єктивних психологічних шкал тощо. Paul і співавт. порівняли влив однократної дози залеплону (10 мг), зопіклону (7,5 мг), темазапаму (20 мг) і мелатоніну (6 мг) на психомоторну функцію й визначили час після прийому, необхідний для відновлення до норми. Результати показали, що лише мелатонін не впливав на психомоторну функцію. Інші препарати за збільшенням тривалості ефекту на психомоторну функцію розташувалися таким чином: залеплон (2,25-3,25 год), зопіклон (3,25-5,25 год) і темазепам (4,25-6,25 год). Whitmore і співавт. встановили, що залеплон у дозі 10 мг у разі застосування з метою індукції сну в денний час викликає сонливість (і асоційовані симптоми) тривалістю до 3 год після прийому й може впливати на виконання задач, особливо більш складних, упродовж принаймні 2-3 год після прийому. Vester і співавт. оцінювали вплив нічного призначення залеплону в дозі 10 чи 20 мг, золпідему в дозі 10 чи 20 мг або плацебо на здатність керувати автомобілем через 3 год після прийому, а також на пам’ять і психомоторну функцію через 6 год після прийому. Результати показали, що залеплон в обох дозах (10 і 20 мг) був безпечним снодійним, оскільки не спричиняв залишкових порушень наступного ранку. Втім, залеплон у дозах 40 і 60 мг асоціювався з більшою кількістю побічних ефектів порівняно з тріазоламом у дозі 0,25 мг і плацебо. Отже, представлені результати узгоджуються з результатами попередніх досліджень, хоча й існують деякі відмінності, пов’язані з особливостями досліджуваної популяції та умов експерименту.
Вестибулярна функція є вкрай важливою для орієнтації у просторі й запобігання повітряній хворобі в пілотів і деяких інших військових спеціалістів. У людини вестибулярний оптокінетичний рефлекс регулюється корою головного мозку й стовбуром мозку, супресія VOR-Fix — мозочком, візуально-вестибулярний оптокінетичний рефлекс — вестибулярними ядрами, мозочком і ретикулярною формацією. Різноманітні препарати, зокрема барбітурати, антигістамінні засоби, антиконвульсанти й алкоголь, можуть викликати функціональне збудження чи пригнічення центральної нервової системи та впливати на вестибулярну функцію. Collins продемонстрував, що d-амфетамін значно підвищує ністагм, викликаний кутовим прискоренням, і посилює відчуття ротації після 55-годинного неспання. У попередніх дослідженнях Chen і співавт. оптокінетичний ністагм у групі модафінілу значно посилювався протягом 24-годинного неспання, і цей ефект препарату зберігався впродовж 1-7 год, що може бути пов’язано з його центральною стимулюючою дією й фармакокінетичними властивостями. У представленому дослідженні OKN і VOR були нижчими в двох групах залеплону й відновлювалися до норми протягом 3 год після прийому. Ці результати узгоджуються з експериментальними спостереженнями впливу препарату на психомоторну функцію, що може пояснюватися його мінімальними центральними інгібуючими ефектами та дуже коротким періодом напівжиття. Крім того, як свідчать дані літератури, залеплон не чинить негативного впливу на здатність керувати автомобілем. Отже, завдяки снодійній ефективності та мінімальним центральним побічним ефектам залеплон є ідеальним снодійним для пілотів і деяких інших військових спеціалістів.
Висновки
Сучасні воєнні операції часто потребують фармакологічних методів для збереження пильності й полегшення сну, що дає змогу підтримувати бойову готовність. Під час операцій із дуже обмеженими «вікнами» для сну можуть використовуватися снодійні з коротким періодом напівжиття. З огляду на високу снодійну ефективність і мінімальний побічний вплив на функції центральної нервової системи залеплон є ідеальним снодійним для пілотів й іншого військового персоналу; для отримання оптимальної індукції сну доза препарату може бути підвищена зі стандартних 10 до 20 мг. Залеплон у дозі 20 мг ефективніше впливав на оцінку SDS порівняно з більш низькою дозою. Суттєвої різниці в суб’єктивній сонливості після пробудження між трьома групами не спостерігали.
Список літератури знаходиться в редакції.
L.-E. Chen, A.-D. Zhao, Q.-J. Zhang et al.
Investigation of the usefulness of zaleplon at two doses to induce
afternoon-sleep under noise interference and its effects on psychomotor performance and vestibular function. Mil. Med. Res. 2016; 3: 5.
Переклав з англ. Олексій Терещенко
СТАТТІ ЗА ТЕМОЮ Неврологія
Стрес і тривожність чинять потужний несприятливий вплив і на самопочуття окремих індивідуумів, і на загальний стан здоров’я всієї популяції світу. Цей несприятливий вплив значно підсилили пандемія COVID‑19 та війна в Україні (Celuch M. et al., 2023)....
16-17 лютого в Києві відбувся науково-практичний майстер-клас «Хронічний стрес сьогодення: обрані запитання про здоров’я жінки в різні вікові періоди». Під час заходу виступили фахівці різних спеціальностей, було обговорено важливі аспекти жіночого здоров’я як психологічного, так і фізичного. Доповіді присвячувалися різноманітним питанням, зокрема репродуктивним проблемам, онкологічним захворюванням, психосоматичним розладам. Під час події виступила засновниця Академії довголіття Dr. Skytalinska, віцепрезидент Асоціації дієтологів України, лікар-дієтолог Оксана Василівна Скиталінська. Доповідь Оксани Василівни була присвячена впливу тривалого стресу на харчування та пов’язані з цим наслідки для здоров’я жінок. Окрім пояснення механізмів негативного впливу стресу, під час доповіді лікарка також надала важливі практичні рекомендації стосовно здорового харчування....
Події останніх 5 років є неабияким викликом для психічного стану кожного українця: спочатку – пандемія коронавірусу та запроваджені через неї карантинні обмеження, а далі – повномасштабне російське вторгнення, що триває уже понад 2 роки. Все це спричиняє погіршення психічного здоров’я населення. Такі надзвичайні ситуації, що характеризуються загрозою з невизначеною тривалістю, створюють масивне стресове навантаження, яке підсилюється відчуттям самотності та відчуженості, підвищують тривожність, а також є підґрунтям розвитку психічних розладів. Відомо, що ці стани порушують розумову діяльність, тобто перешкоджають концентрації та аналізу інформації. ...
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....