Гиполипидемическая терапия у пациентов высокого кардиоваскулярного риска: код успеха
15 июня в г. Днепре при поддержке компании «Файзер» состоялась научно-практическая конференция для врачей-кардиологов, посвященная актуальным вопросам современной кардиологии.
 Заведующий кафедрой внутренней медицины 2 ГУ «Днепропетровская медицинская академия МЗ Украины», доктор медицинских наук, профессор Александр Викторович Курята рассказал о современных подходах к лечению и профилактике ишемической болезни сердца (ИБС).
Заведующий кафедрой внутренней медицины 2 ГУ «Днепропетровская медицинская академия МЗ Украины», доктор медицинских наук, профессор Александр Викторович Курята рассказал о современных подходах к лечению и профилактике ишемической болезни сердца (ИБС).
– Современные достижения в лечении кардиологических заболеваний и особенно ИБС оказывают большое влияние на продолжительность жизни населения во всем мире. Ярким примером является увеличение этого показателя в США в среднем на 4 года за период с 1970 по 2000 г., что произошло в основном за счет адекватного менеджмента ИБС (Lenfant et al., 2012). Ключевую роль при этом сыграло повышение качества оказания неотложной помощи пациентам с острыми формами ИБС: известно, что от адекватности и эффективности терапии на данном этапе зависит не только ближайший, но и отдаленный прогноз пациентов.
За последние десятилетия в развитых странах широко внедрены перкутанные коронарные вмешательства (ПКВ), что позволило снизить летальность при острых формах ИБС в кардиологических стационарах с 13 до 3-6%.
У пациентов со стабильными формами ИБС перкутанные вмешательства абсолютно обоснованы только в 50% случаев, так как процедура реваскуляризации при стабильной ИБС в большей степени влияет на качество жизни и функциональную активность пациента, тогда как ее роль в увеличении продолжительности жизни сопоставима с таковой адекватной медикаментозной терапии. Однако и для больных, перенесших острый коронарный синдром (ОКС), адекватная медикаментозная терапия имеет огромное значение, даже если им своевременно была проведена процедура реваскуляризации. Пациенты, перенесшие ОКС, характеризуются худшим прогнозом по сравнению с больными со стабильной ИБС без острых сердечно-сосудистых событий в анамнезе, поскольку атеросклеротический процесс у них продолжает прогрессировать и атерогенный потенциал на протяжении первого года после перенесенного события остается очень высоким. Высокий сердечно-сосудистый риск у этих больных сохраняется и на протяжении последующих лет, поэтому они нуждаются в особенно интенсивной терапии, которая должна включать все рекомендованные жизнеспасающие препараты: антиагреганты, ингибиторы ангиотензинпревращающего фермента, статины, бета-блокаторы.
Когда мы говорим об интенсивности лечения постинфарктных пациентов, то прежде всего имеем в виду необходимость применения двойной антитромбоцитарной терапии (ДАТ) и высоких доз статинов.
ДАТ с включением ацетилсалициловой кислоты (АСК) и ингибитора P2Y12-рецепторов является сегодня стандартным подходом в ведении пациентов после ОКС. Дискутируемым остается вопрос о длительности ДАТ, которая определяется характером установленного стента. Пациенты, которым был установлен стент с лекарственным покрытием, нуждаются в более длительной ДАТ.
Что касается статинов, то их раннее применение (в течение 24 ч после госпитализации) в высоких дозах у пациентов с острым инфарктом миокарда (ИМ) снижает риск осложнений и смерти на 77% (G.C. Fonarow et al., 2005). Первым крупным исследованием, в котором была показана эффективность ранней высокодозовой статинотерапии при ОКС, стало исследование MIRACL (Myocardial Ischemia Reduction with Aggressive Cholesterol Lowering, 2001). В нем приняли участие 3086 больных, которые после рандомизации в первые 24-96 ч после развития ОКС (нестабильная стенокардия или ИМ без зубца Q) в дополнение к стандартной терапии получали плацебо или аторвастатин в дозе 80 мг/сут в течение 16 нед. Первичными конечными точками служили смерть, нефатальный ИМ, остановка сердца с реанимацией, документированная повторная симптомная ишемия с необходимостью повторной госпитализации. В результате проведенного лечения средний уровень холестерина липопротеинов низкой плотности (ХС ЛПНП) в группе аторвастатина снизился на 40%. Частота неблагоприятных исходов в группе аторвастатина оказалась достоверно меньшей, чем в группе плацебо (14,8 и 17,4% соответственно; p=0,048), преимущественно за счет достоверного снижения риска документированной симптомной ишемии с необходимостью повторной госпитализации (6,2% в группе аторвастатина и 8,4% в группе плацебо; p=0,02). Интересно, что в схожем по дизайну исследовании A to Z (2004) применение симвастатина в высокой дозе у пациентов с ОКС не обеспечило результатов, подобных тем, которые были получены в исследовании MIRACL (рис. 1). Таким образом, стало очевидным, что между статинами существует разница в отношении влияния на прогноз пациентов после ОКС и для достижения необходимого эффекта очень важно правильно выбрать препарат.
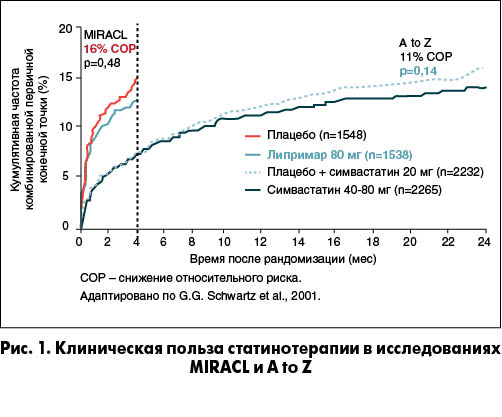
В крупном исследовании PROVE-IT со средним периодом наблюдения 24 мес аторвастатин в дозе 80 мг продемонстрировал преимущества в снижении первичной конечной точки у пациентов с ОКС (случаи смерти от любой причины; ИМ; документированная нестабильная стенокардия, требующая госпитализации; реваскуляризация, выполненная в пределах 30 дней от рандомизации; инсульт) перед правастатином в дозе 40 мг. Согласно результатам исследования целевые значения ХС ЛПНП были достигнуты в обеих группах, однако на фоне приема аторвастатина в дозе 80 мг наблюдались более выраженное снижение уровня ХС ЛПНП и достоверное уменьшение частоты комбинированной конечной точки на 16% по сравнению с группой приема правастатина (рис. 2).
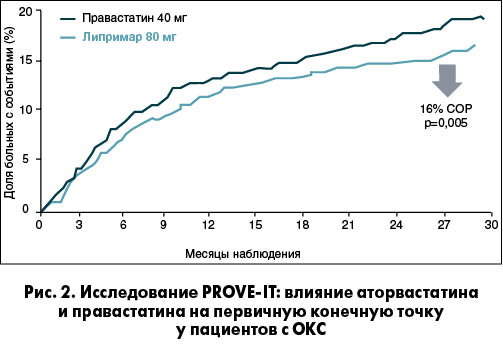
На основании результатов этих трех исследований можно утверждать, что аторвастатин в наибольшей степени снижает риск осложнений и сердечно-сосудистой смерти у пациентов, перенесших ОКС. Данный эффект, вероятно, связан с индивидуальными уникальными свойствами аторвастатина и его способностью оказывать выраженное влияние не только на уровень ХС ЛПНП, но и на другие звенья патогенеза атеросклеротического процесса, одним из которых является воспаление. По итогам исследований PROVE-IT и A to Z установлено, что аторвастатин примерно в 2 раза эффективнее симвастатина в отношении снижения уровня С-реактивного белка (S.E. Nissen, 2004; de Lemos et al., 2004; C.P. Cannon et al., 2004), и это очень важно, учитывая, что уровень С-реактивного белка коррелирует с показателями скорости прогрессирования атеросклероза приблизительно так же сильно, как и уровни атерогенных липидов крови.
Авторы исследования MIRACL также сообщают о том, что на фоне применения аторвастатина наблюдалось достоверное влияние на уровень окисленных форм ЛПНП, которые вовлечены во многие этапы процесса воспаления при атеросклерозе и обладают выраженными провоспалительными и проатерогенными свойствами (S. Tsimkas et al., 2004).
Согласно современным европейским рекомендациям по лечению дислипидемий (2016) статины являются препаратами первой линии терапии для достижения целевых уровней ХС ЛПНП. Высокие дозы статинов следует назначать в ранние сроки всем пациентам с ОКС при отсутствии противопоказаний или непереносимости в анамнезе, независимо от исходных значений ХС ЛПНП. Пожилым пациентам статины следует назначать в соответствии с теми же принципами, которые используются при лечении больных более молодого возраста. Данные формулировки отражают современное понимание роли статинотерапии в замедлении атеросклеротического процесса, которая не ограничивается влиянием на уровень ХС ЛПНП.
Следует отметить, что все пациенты с ИБС, в том числе со стабильным течением заболевания, относятся к категории высокого риска, что определяет необходимость назначения им статинов в высоких дозах. Преимущество данного подхода было продемонстрировано, в частности, в исследовании TNT, в котором приняли участие более 10 тыс. пациентов со стабильной ИБС.
В исследовании TNT высокодозовая терапия аторвастатином (80 мг) продемонстрировала выраженные преимущества перед низкодозовой (10 мг) в снижении частоты наступления первичной конечной точки (смерть от ИБС, нефатальный ИМ, реанимация после остановки сердца, фатальный или нефатальный инсульт). В этом исследовании также показана польза от применения интенсивной статинотерапии у пациентов, перенесших аортокоронарное шунтирование: данная стратегия обеспечивала снижение частоты различных осложнений у пациентов, включая окклюзию шунтов и смерть.
В реальной практике наблюдаются отклонения от рекомендаций в отношении стартовых доз статинов. Необходимо понимать, что в определенных случаях снижение интенсивности статинотерапии подвергает пациентов гораздо более серьезным рискам по сравнению с риском возможных побочных эффектов статинов. Например, наличие у пациентов ИБС и сахарного диабета (СД) ухудшает прогноз и повышает риск смерти в ближайшие 10 лет, а что касается неблагоприятных реакций со стороны мышечной системы или печени, которых часто опасаются врачи, то они при назначении оригинального аторвастатина наблюдаются крайне редко и их частота практически не зависит от дозы (C.B. Newman et al., 2006).
Эксперты Европейского общества кардиологов (ESC) и Европейской ассоциации по изучению СД (EASD) рекомендуют статинотерапию пациентам с СД обоих типов до достижения целевых уровней ХС ЛПНП <1,8 ммоль/л или снижения уровня этого показателя на ≥50%
(ESC/EASD, 2013). При этом интенсификация терапии статинами должна рассматриваться в качестве первоочередной меры, то есть до назначения комбинированной гиполипидемической терапии. Очевидно, что для достижения этих целей в большинстве случаев необходимо назначать статины с наиболее выраженным гиполипидемическим эффектом, например аторвастатин. Одной из работ, результаты которых послужили основанием для того, чтобы рекомендовать прием статинов пациентам с СД 2 типа в качестве стандартного подхода, стало исследование CARDS. В этом исследовании длительное (более 4 лет) применение аторвастатина обеспечило достоверное снижение частоты развития серьезных сердечно-сосудистых осложнений у пациентов с СД 2 типа на 37%.
Еще одна категория пациентов, для которых характерен крайне высокий сердечно-сосудистый риск, – это больные с сопутствующим нарушением почечной функции. Наличие хронической болезни почек (ХБП) существенно увеличивает сердечно-сосудистый риск, поэтому пациентам старше 50 лет со сниженной скоростью клубочковой фильтрации (СКФ <60 мл/мин/1,73 м2), которые не получают диализ и не переносили трансплантацию почки, рекомендуется лечение статинами или комбинацией статин + эзетимиб, даже если у них нет сердечно-сосудистых заболеваний или СД. Пациентам с ХБП младше 50 лет статины назначают при наличии доказанной ИБС, СД, ишемического инсульта в анамнезе и других выраженных факторов сердечно-сосудистого риска (KDIGO, 2012). ХБП – частое сопутствующее состояние у больных ИБС. Об этом следует помнить и постараться оценить функцию почек на самых первых этапах ведения пациентов, тем более что применение статинов при ХБП имеет ряд особенностей.
Так, аторвастатин является препаратом выбора у пациентов с ХБП, что обусловлено его влиянием на уровень триглицеридов (именно эта фракция липидов повышается в наибольшей степени при почечной недостаточности). Кроме того, назначение аторвастатина, в отличие от розувастатина, не требует коррекции дозы препарата у пациентов со сниженной СКФ. В исследовании PLANET I показано, что на фоне применения максимальной дозы розувастатина частота всех осложнений со стороны почек практически в 2 раза превышала таковую при использовании аторвастатина в дозе 80 мг. Согласно данным Управления по контролю качества продуктов питания и лекарственных средств США (FDA, 2003) применение аторвастатина в дозе 80 мг обусловливает наименьшую частоту развития протеинурии и гематурии по сравнению с другими статинами, назначаемыми в максимальных дозах.
Таким образом, выстраивая схему лечения пациента с ИБС, врач должен сопоставить все существующие риски, оценить наиболее важные метаболические показатели и функцию почек, чтобы сделать правильный выбор статина и назначить его в оптимальной для конкретного пациента дозе. При этом перед любым специалистом всегда встает вопрос о выборе между оригинальным препаратом и генериком.
Вопрос о том, насколько одинаковые эффекты оказывают генерики и оригинальные препараты, очень важен и для врачей, и для пациентов, особенно когда речь идет о больных высокого риска. Назначая жизнеспасающие препараты пациентам с ИБС, особенно с нестабильным ее течением, с ОКС или ИМ в анамнезе, врач должен быть уверен, что они обеспечат такие же эффекты, которые были продемонстрированы в клинических исследованиях. Полностью рассчитывать на это можно только при применении препаратов, которые использовались в этих исследованиях. Например, знаковые исследования в области гиполипидемической терапии, изменившие представления о роли статинов в снижении сердечно-сосудистого риска, проводились с оригинальным аторвастатином (Липримар®). Липримар® – единственный кристаллический аторвастатин. Препараты-генерики содержат аморфный аторвастатин, при распаде которого обнаруживается в 9 раз больше примесей, чем в оригинальном препарате (T. Harley и C. Colson, FDA).
Можно ли быть уверенным в терапевтической эквивалентности генерических препаратов, часто отличающихся по составу от оригинальной молекулы? Это один из наиболее острых вопросов для врачей, и недаром в 2014 г. эксперты FDA ввели маркировку лекарственных средств в зависимости от наличия или отсутствия подтверждения его терапевтической эквивалентности оригинальному препарату. Так, препаратам с подтвержденной терапевтической эквивалентностью присвоен код «А»; препаратам, для которых были получены сведения о проблемах биоэквивалентности (понадобились дополнительные исследования), – код «АВ»; препаратам с неподтвержденной терапевтической эквивалентностью – код «В». При этом Американская медицинская ассоциация не рекомендует заменять оригинальные препараты на генерики с кодом FDA «В» (В.Г. Передерий и соавт., 2004). Эта позиция основана на многочисленных данных, продемонстрировавших увеличение частоты осложнений при замене оригинальных препаратов генерическими.
По данным P. Crawford и соавт. (1996), при принятии врачами решений о переводе пациента с оригинальных препаратов на генерики у 2/3 пациентов возникали те или иные осложнения и нежелательные явления.
Таким образом, раннее назначение статинов после ОКС значительно улучшает отдаленный прогноз, снижает риск сердечно-сосудистых событий и смерти. Терапия высокими дозами статинов показана не только пациентам с ОКС, но и при стабильном течении ИБС, особенно при наличии сопутствующих заболеваний, значительно повышающих сердечно-сосудистый риск (в частности, СД 2 типа и ХБП). Аторвастатин наиболее предпочтителен для проведения гиполипидемической терапии у пациентов высокого риска как препарат, который влияет на маркеры системного воспаления, не требует перерасчета дозы при нарушении почечной функции и обладает оптимальным профилем безопасности.
Оригинальный аторвастатин – Липримар® – препарат, эффективность и безопасность которого подтверждена в крупных клинических рандомизированных исследованиях. Липримар® имеет широкий диапазон дозировок (от 10 до 80 мг), что позволяет применять его у разных категорий кардиологических больных, при разной степени выраженности гиперхолестеринемии и величине сердечно-сосудистого риска.
Подготовили Мария Маковецкая и Наталья Очеретяная
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....




