Епідеміологія мозкового інсульту в Броварському районі Київської області
 Актуальними проблемами медичної спільноти в другій декаді ХХІ століття є високий рівень захворюваності та смертності від судинно-мозкових захворювань, зростання інвалідності серед популяції після перенесеного інсульту. Мозкові інсульти (МІ) посідають друге місце серед причин смертності й перше – серед причин стійкої втрати працездатності в усіх країнах світу. В Україні протягом перших 30 днів від початку інсульту помирають 30-40% пацієнтів, а впродовж року – близько 67% [4, 9, 11, 18]. У європейських країнах ці показники в декілька разів нижчі – 10-17 і 28-35% відповідно, що свідчить про вчасне та якісне надання медичної допомоги в гострому періоді й ефективну вторинну профілактику [11, 13, 14].
Актуальними проблемами медичної спільноти в другій декаді ХХІ століття є високий рівень захворюваності та смертності від судинно-мозкових захворювань, зростання інвалідності серед популяції після перенесеного інсульту. Мозкові інсульти (МІ) посідають друге місце серед причин смертності й перше – серед причин стійкої втрати працездатності в усіх країнах світу. В Україні протягом перших 30 днів від початку інсульту помирають 30-40% пацієнтів, а впродовж року – близько 67% [4, 9, 11, 18]. У європейських країнах ці показники в декілька разів нижчі – 10-17 і 28-35% відповідно, що свідчить про вчасне та якісне надання медичної допомоги в гострому періоді й ефективну вторинну профілактику [11, 13, 14].
Наразі в різних регіонах України виявлено істотну неоднорідність смертності від цереброваскулярних захворювань (ЦВЗ): різниця між найбільшим (472,1) і найменшим (64,6) показником становить 407,5 (630%).
Також між величиною витрат на сферу охорони здоров’я та смертністю від ЦВЗ встановлена зворотна сильна високозначуща кореляція. У свою чергу, величина витрат на охорону здоров’я залежить від валового внутрішнього продукту.
За прогнозами фахівців, до 2020 р. смертність від ЦВЗ в Україні становитиме 217-225 випадків на 100 тис. населення [7, 11, 15, 16, 30, 31].
Проблема інсульту полягає не лише у високій смертності, а й у його наслідках. Так, в Україні близько 22% осіб після інсульту стають інвалідами й лише 10-20% повертаються до праці [31, 32]. У Києві у 2016 р. летальність від ішемічного інсульту становила 15,70%, від геморагічного – 39,74%. Водночас останніми роками летальність при ішемічному інсульті прогресивно знижується (у 2015 р. – 15,80%, у 2014 р. – 15,95%), при геморагічному – все ще утримується на високому рівні (у 2015 р. – 37,56%, у 2014 р. – 41,52%) [33].
У 2014 р. Всесвітня організація охорони здоров’я (ВООЗ) визначила дев’ять глобальних цілей боротьби з інсультом, які передбачають боротьбу з артеріальною гіпертензією (АГ), зловживанням алкоголем, надмірним споживанням кухонної солі, курінням, ожирінням, гіподинамією, стресом, а також широкий доступ населення до діагностики та лікування серцево-судинних захворювань [47]. Доведено, що провідними чинниками ризику розвитку інсульту є поведінкові та метаболічні фактори. В Україні вони значно поширені, що призводить до значних медико-соціальних втрат і економічних збитків [24, 32, 37, 40, 41].
За останні 10 років у Київській області загалом і в Броварському районі зокрема спостерігається тенденція до зростання поширеності ЦВЗ. Отож для поліпшення якості надання допомоги при інсультах було проведено дослідження хворих на МІ [11, 26-28].
Мета роботи: дослідити епідеміологію інсульту в Броварському районі Київської області за останні 10 років (2007-2016 рр.), узагальнити статистичні дані епідеміології інсульту та зіставити їх зі світовими й регіональними даними Київської області та України. Для вирішення цих питань і з метою поліпшення якості надання допомоги хворим у Київській області, м. Бровари та Броварському районі продовжено епідеміологічне дослідження хворих на інсульт.
Об’єкт і методи дослідження
Дослідження проводили на базі ангіоневрологічного відділення Броварської центральної районної лікарні (далі – БЦРЛ) Київської області на 85 ліжок, із них 45 – для хворих на інсульт із 2008 р. Вивчали всі випадки інсульту у хворих, госпіталізованих у відділення за 10 років – у період із 2007 по 2016 р. У дослідження були залучені пацієнти, стан яких відповідав діагностичним критеріям інсульту (клінічний синдром, що характеризується раптово виниклими скаргами, вогнищевим та/або загальномозковим неврологічним дефіцитом, який розвивається внаслідок церебральної ішемії чи геморагії та зберігається понад 24 год або призводить до смерті) [1, 2, 7, 9, 22, 36].
До аналізу були включені як первинні (що розвинулися вперше в житті), так і повторні випадки інсульту. Критерієм відмінності первинного інсульту від повторного МІ став час, що минув від початку його розвитку. Згідно із загальноприйнятими рекомендаціями інсульт, який виник пізніше ніж через 28 днів після першого інсульту, вважали повторним. На початку реєстр МІ в БЦРЛ почали створювати на паперових носіях (1991-2007 рр.), потім було розроблено та впроваджено електронний реєстр МІ за схемою й первинною програмою «SPSS 21.0» на базі Microsoft Office Excel, що дало змогу виконувати обчислення, аналізувати й візуалізувати дані в електронних таблицях, графіках, діаграмах. Для вивчення захворюваності, смертності, летальності та факторів ризику розвитку інсульту застосовували епідеміологічний метод.
Це сукупність методичних прийомів, які ґрунтуються на аналізі розподілу захворювань у просторі та часі, призначених для виявлення проблем профілактики, причин і факторів ризику розвитку патології з метою обґрунтування заходів щодо профілактики захворювань. Для прагматичного ретроспективного епідеміологічного дослідження використовували спеціально розроблену реєстраційну картку для кожного випадку МІ, котру заповнював лікар-невропатолог на підставі анамнезу, медичної документації, результатів неврологічного огляду хворого.
До картки вносили інформацію про судинні фактори ризику інсульту, демографічні показники, дані щодо супутньої патології, обставини й терміни госпіталізації пацієнтів – відповідно до вимог Уніфікованих клінічних протоколів надання допомоги при ішемічному, геморагічному інсульті й субарахноїдальному крововиливі (обсяг обстежень, план лікування та профілактичні заходи) [19-21]. Статистичну обробку отриманих результатів виконували за допомогою програми «Excel, statgraphics (version 2.1)».
Результати та їх обговорення
Дослідження охопило 5818 осіб віком від 18 до 85 років і старше (табл.). У дослідження були залучені пацієнти, стан яких відповідав діагностичним критеріям інсульту. Кількісні ознаки, що мали нормальний розподіл, описували середніми значеннями (М) і середньоквадратичними відхиленнями (SD). Оцінку статистичної значущості отриманих результатів визначали з граничним ризиком похибки не більш як 5% (р<0,05).
Діагноз інсульту встановлювали за критеріями ВООЗ на підставі ретельного неврологічного огляду та/або результатів проведення нейровізуалізації – спіральної комп’ютерної томографії, магнітно-резонансної томографії головного мозку. Загалом нейровізуалізацію проведено у 2198 (78,4%) чоловіків і 2550 (85%) жінок. Сукупно частка випадків, коли виконували нейровізуалізацію в перші години, становила 81,6%.
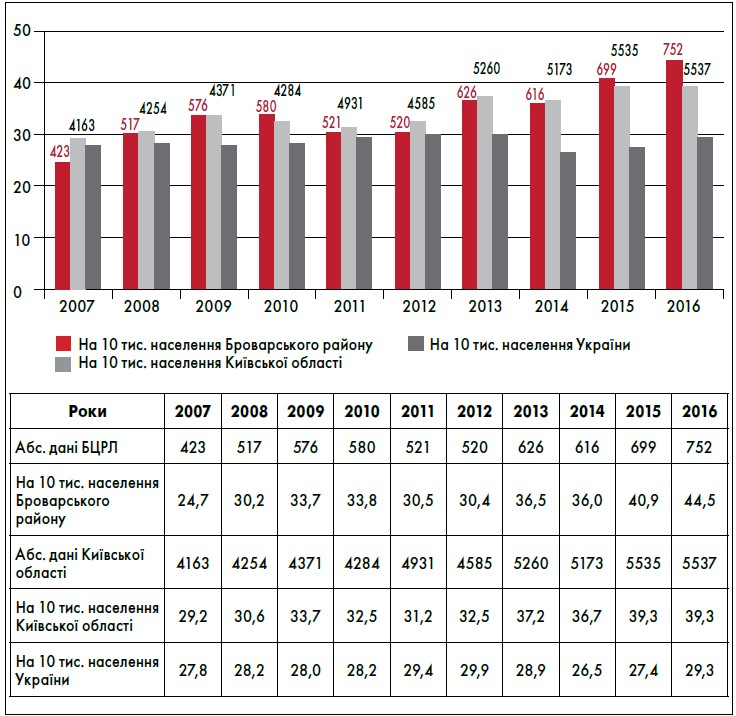
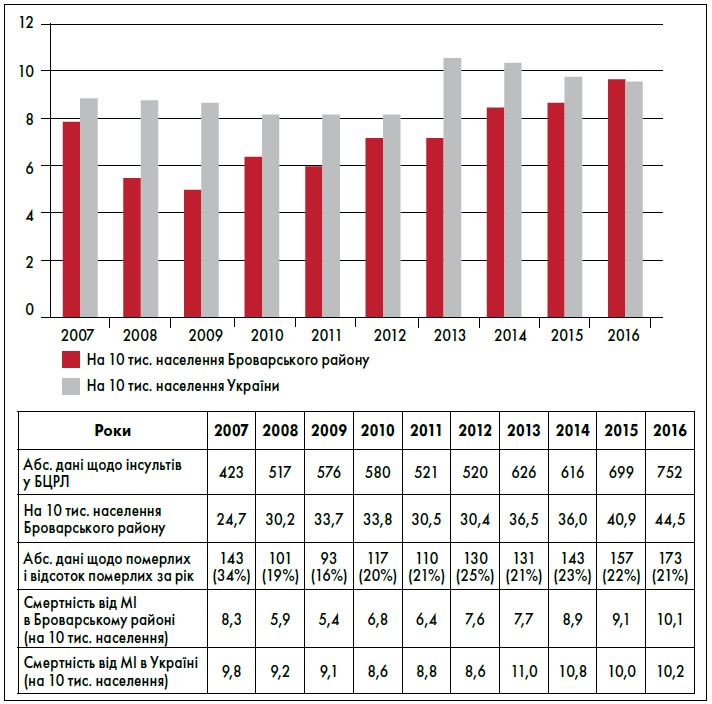
На підставі даних електронного реєстру інсульту за 2007-2016 рр. нами встановлено, що в Броварському районі спостерігається тенденція до щорічного зростання захворюваності на інсульти, вона перебуває на високому рівні: 27,4-44,1 на 10 тис. дорослого населення та є вищою за середній показник у Київській області, м. Києві та Україні (рис. 1).
Рис. 1. Динаміка захворюваності на інсульт у Броварському районі порівняно із середніми показниками в Київській області та Україні в період 2007-2016 рр.
У структурі інсультів переважав ішемічний підтип (90,1-91,2%). Питома вага геморагічних інсультів у 2006 р. становила 9,6%, у 2007 р. – 8,8%, у 2008 р. – 9,9%, у 2009 р. – 8,8%. Захворюваність на ішемічний інсульт зареєстровано на рівні 2,22-2,76 на 1000 населення, що в 10 разів перевищує захворюваність на геморагічний інсульт (0,23-0,30). Захворюваність достовірно збільшується з віком (p=0,002).
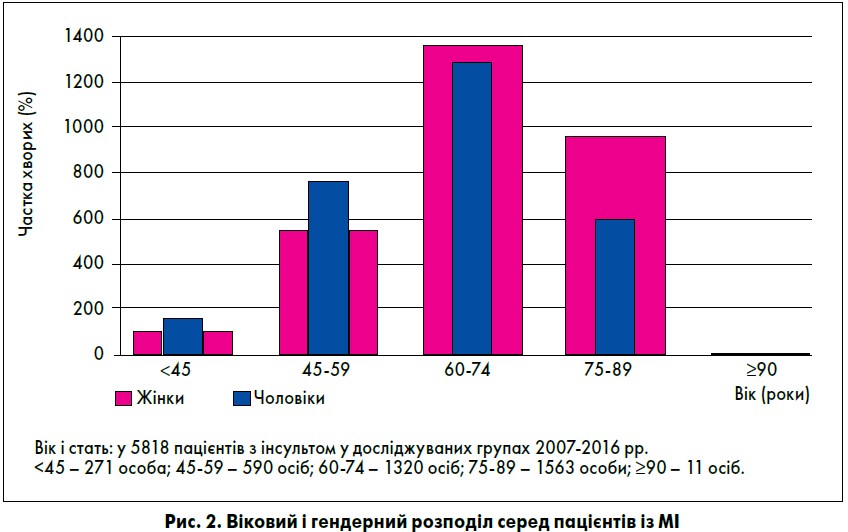
Під час аналізу гендерної та вікової залежності встановлено, що жінки хворіють рідше за чоловіків у віці до 60 років, однак після 60 років ситуація змінюється (рис. 2).
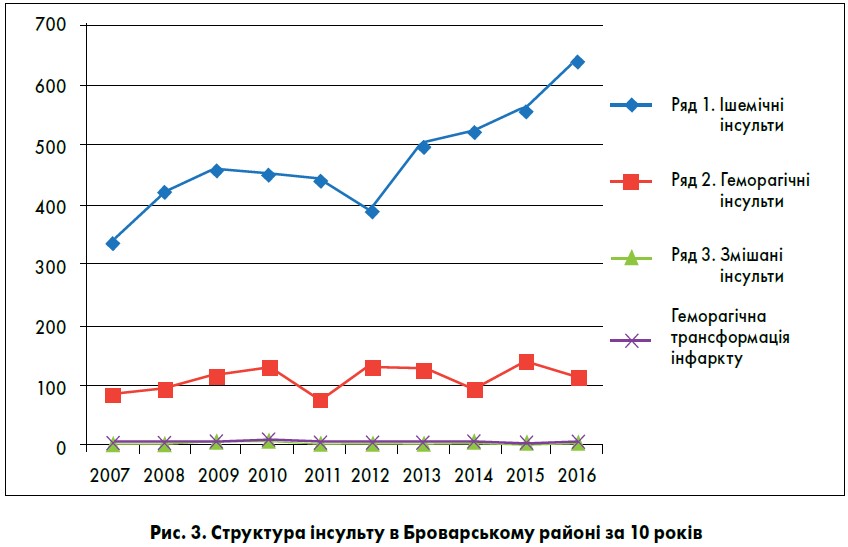
У 1590 (72%) пацієнтів інсульт діагностовано вперше в житті. Ішемічний інсульт діагностовано у 4994 (85,8%) хворих, геморагічний – у 531 (9,1%), змішаний інсульт (наявність ішемічного та геморагічного осередку інсульту одночасно) – у 62 (1,0%), геморагічну трансформацію ділянки інфаркту мозку виявлено у 82 (0,1%) випадках, неуточнений характер інсульту – у 115 (1,9%) хворих.
Частка хворих на геморагічний інсульт була максимальною серед чоловіків похилого та старечого віку. Випадки змішаного інсульту чи геморагічної трансформації вогнища інфаркту реєстрували переважно в пацієнтів похилого та старечого віку обох статей. Динаміку захворюваності на різни типи інсульту показано на рисунку 3.
Геморагічна трансформація інфаркту
В Україні співвідношення геморагічних та ішемічних інсультів у різних регіонах становить 1:3-1:4. За нашими даними, в Броварському районі за 10 років це співвідношення залишається на рівні 1:6, тоді як у розвинених країнах – 1:7-1:8.
Результати аналізу факторів ризику розвитку інсультів серед населення Броварського району показали, що найбільш значущим фактором ризику МІ була АГ в анамнезі (85% пацієнтів). Її мали однаково часто пацієнти обох статей усіх вікових груп. Зауважимо, що антигіпертензивні препарати отримували лише 45% учасників дослідження. На другому місці за значущістю – дисциркуляторна енцефалопатія (ДЕП), транзиторні ішемічні атаки (ТІА) та лакунарні інфаркти мозку; на третьому – атеросклеротичне ураження судин, у тому числі мозкових; на четвертому – ішемічна хвороба серця (ІХС), стенокардія, порушення ритму серця, вади серця тощо.
Фібриляцію передсердь (ФП) значно частіше виявляли в жінок старечого та похилого віку, ніж у чоловіків цієї вікової групи. Цукровий діабет (ЦД) і дисліпопротеїнемію діагностували однаково часто як у чоловіків, так і в жінок усіх вікових груп, за винятком пацієнтів молодого віку та довгожителів, серед яких були зареєстровані поодинокі випадки.
Тривале куріння посіло восьме місце серед факторів ризику МІ. Цей фактор поширений серед чоловіків усіх вікових груп; порівняно з жінками різниця показників статистично значуща. Частка осіб, які курять, із віком поступово зменшувалася. Серед обстежених довгожителів таких не виявлено жодного. Вплив гострого стресу чи загострення хронічного стресу найчастіше відзначали в пацієнтів середнього віку, переважно в чоловіків; із віком вплив стресових чинників слабшав (рис. 4).

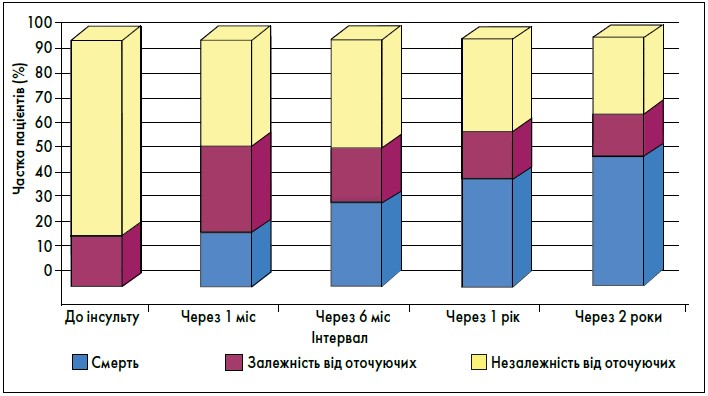
Наслідки інсульту та динаміку смертності представлено на рисунках 5, 6.
Рис. 5. Відсоток хворих із різними наслідками (померлі, залежні (Rankin – 3-6) або незалежні (Rankin – 0-2) від оточуючих) у різні інтервали часу після першого інсульту
Отже, інсульт залишається однією з найчастіших причин непрацездатності, інвалідності та смертності в Україні. Це підтверджують результати й нашого епідеміологічного дослідження. Зазначимо, що МІ – це не локальний церебральний процес, а системна патологія серцево-судинної системи з ураженням головного мозку, порушенням коронарного й периферичного кровообігу, які залежать один від одного.
Рис. 6. Динаміка смертності внаслідок інсульту в Броварському районі порівняно із середніми показниками в Україні в період 2007-2016 рр.
Жоден із варіантів МІ чи хронічного порушення мозкового кровообігу не виникає у здорової людини. Це завжди наслідок ускладнень наявних у людини захворювань. Ось чому своєчасне проведення заходів із профілактики, рання та своєчасна діагностика факторів ризику інсульту є запорукою збереження здоров’я українців.
Список літератури знаходиться в редакції.
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 2 (45) червень 2018 р.
СТАТТІ ЗА ТЕМОЮ Неврологія
Стрес і тривожність чинять потужний несприятливий вплив і на самопочуття окремих індивідуумів, і на загальний стан здоров’я всієї популяції світу. Цей несприятливий вплив значно підсилили пандемія COVID‑19 та війна в Україні (Celuch M. et al., 2023)....
16-17 лютого в Києві відбувся науково-практичний майстер-клас «Хронічний стрес сьогодення: обрані запитання про здоров’я жінки в різні вікові періоди». Під час заходу виступили фахівці різних спеціальностей, було обговорено важливі аспекти жіночого здоров’я як психологічного, так і фізичного. Доповіді присвячувалися різноманітним питанням, зокрема репродуктивним проблемам, онкологічним захворюванням, психосоматичним розладам. Під час події виступила засновниця Академії довголіття Dr. Skytalinska, віцепрезидент Асоціації дієтологів України, лікар-дієтолог Оксана Василівна Скиталінська. Доповідь Оксани Василівни була присвячена впливу тривалого стресу на харчування та пов’язані з цим наслідки для здоров’я жінок. Окрім пояснення механізмів негативного впливу стресу, під час доповіді лікарка також надала важливі практичні рекомендації стосовно здорового харчування....
Події останніх 5 років є неабияким викликом для психічного стану кожного українця: спочатку – пандемія коронавірусу та запроваджені через неї карантинні обмеження, а далі – повномасштабне російське вторгнення, що триває уже понад 2 роки. Все це спричиняє погіршення психічного здоров’я населення. Такі надзвичайні ситуації, що характеризуються загрозою з невизначеною тривалістю, створюють масивне стресове навантаження, яке підсилюється відчуттям самотності та відчуженості, підвищують тривожність, а також є підґрунтям розвитку психічних розладів. Відомо, що ці стани порушують розумову діяльність, тобто перешкоджають концентрації та аналізу інформації. ...
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....