Додаткові позитивні ефекти від поєднання валсартану з розувастатином при лікуванні пацієнтів з артеріальною гіпертензією та гіперхолестеринемією
Артеріальна гіпертензія (АГ) та гіперліпідемія – добре відомі фактори ризику серцево-судинних захворювань (ССЗ), які зазвичай співіснують в одного пацієнта [1]. Пацієнти з кількома такими факторами ризику мають більшу небезпеку розвитку ССЗ, аніж пацієнти лише з одним фактором [2]. Тому вкрай важливо комплексно боротися з численними факторами ризику для зменшення частоти серцево-судинних подій у майбутньому. Блокатори рецепторів ангіотензину (БРА) зменшують частоту серцево-судинних подій, а також артеріальний тиск (АТ) і наразі рекомендовані як терапія першої лінії для контролю гіпертензії [3]. Раніше проведені дослідження показали, що високий рівень холестерину ліпопротеїнів низької щільності (ХС ЛПНЩ) [4] і їх окислення в пацієнтів з АГ спричиняють підвищення експресії рецепторів ангіотензину II 1 типу [5]. Отже, для ефективного контролю над цими двома факторами ризику було б доцільно використовувати поєднання БРА та гіполіпідемічних препаратів, зокрема статинів.
Валсартан (ВАЛ) – препарат із групи БРА, що демонструє дозозалежну ефективність у зниженні АТ [6]. Проведені дослідження з жорсткими кінцевими точками показали позитивний клінічний ефект ВАЛ [7, 8]. Розувастатин (РЗВ) є потужним та ефективним статином, який в останніх американських настановах рекомендований саме для високоінтенсивної гіполіпідемічної терапії [9]. Він має низький показник проникнення в екстрапечінкові тканини, низький потенціал взаємодії з CYP3A4 та значну перевагу в зниженні рівня ХС ЛПНЩ [10]. Кілька досліджень показали, що статини можуть покращувати вазодилатаційну здатність великих артерій, що може впливати на АТ [11]. Хоча клінічну ефективність БРА та статинів, що застосовують для контролю АТ і ХС ЛПНЩ, раніше вже вивчали [12, 13], відсутні рандомізовані клінічні дослідження комбінованого лікування ВАЛ і РЗВ.
У дослідженні вивчали, чи дає комбінація ВАЛ і РЗВ додаткове покращення ефективності та прийнятний профіль безпеки, порівняно з монотерапією кожним із препаратів, у пацієнтів із гіпертензією та гіперліпідемією.
Пацієнти та методи
Це було багатоцентрове рандомізоване факторне подвійне сліпе дослідження III фази з подвійною імітацією з вивчення ефективності та безпеки комбінованої терапії ВАЛ 160 мг і РЗВ 20 мг порівняно з терапією кожним компонентом окремо в пацієнтів з АГ та гіперліпідемією.
До участі в дослідженні допускали пацієнтів 20-80 років, які страждали на АГ і гіперліпідемію. Включали пацієнтів, які отримували антигіпертензивні препарати, або пацієнтів, що не отримували лікування, з діастолічним АТ (ДАТ) не менш як 90 мм рт. ст. Пацієнтів з ішемічною хворобою серця (ІХС) або її еквівалентами та високим ризиком (відповідно до III рекомендацій NCEP-ATP [14]) також включали, якщо ДАТ був ≥80 мм рт. ст. Критерії включення на підставі профілю ліпідів вимагали долучати пацієнтів, які отримували ліпідознижувальні препарати, або пацієнтів, що задовольняли одному з таких критеріїв: ХС ЛПНЩ ≥100 мг/дл (2,6 ммоль/л) у пацієнтів з ІХС або її еквівалентами; ХС ЛПНЩ ≥130 мг/дл (3,4 ммоль/л) у пацієнтів із ≥2 факторами і 10-річним ризиком 10-20%; або ХС ЛПНЩ ≥160 мг/дл (4,1 ммоль/л) у пацієнтів із ≤1 фактором ризику ССЗ або ≥2 факторами і 10-річним ризиком <10%.
Учасників випадковим чином розподіляли до однієї з трьох груп лікування: комбінована терапія (ВАЛ 160 мг + РЗВ 20 мг), валсартан (ВАЛ 160 мг + плацебо) або розувастатин (РЗВ 20 мг + плацебо).
Ефективність і безпеку оцінювали на 4-му та 8-му тижнях.
Результати
 101 пацієнт завершив дослідження: 35 – у групі комбінованої терапії, 36 – у групі ВАЛ і 30 – у групі РЗВ. Більшість вихідних змінних не відрізнялися між групами. Середній ДАТ і середній рівень ХС ЛПНЩ у всіх учасників становили 93±6 мм рт. ст. і 153±28 мг/дл відповідно та були схожі між собою в усіх 3 групах (табл. 1).
101 пацієнт завершив дослідження: 35 – у групі комбінованої терапії, 36 – у групі ВАЛ і 30 – у групі РЗВ. Більшість вихідних змінних не відрізнялися між групами. Середній ДАТ і середній рівень ХС ЛПНЩ у всіх учасників становили 93±6 мм рт. ст. і 153±28 мг/дл відповідно та були схожі між собою в усіх 3 групах (табл. 1).
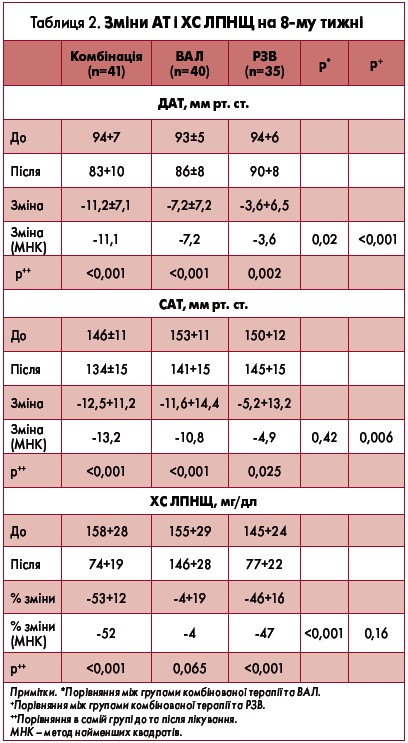
Результати на 8-му тижні наведені в таблиці 2. Зміни в ДАТ становили -11,1; -7,2 і -3,6 мм рт. ст. відповідно та були вищими в групі комбінованого лікування порівняно з лікуванням ВАЛ (р=0,02) і РЗВ окремо (р<0,001). Зміни в систолічному АТ (САТ) становили -13,2; -10,8 і -4,9 мм рт. ст. та були вищими в групі комбінованого лікування порівняно з лікуванням окремо РЗВ (р=0,006), але не ВАЛ (р=0,42) (рис. 1А). Відсоткові зміни ХС ЛПНЩ становили -52, -4 і -47% у групах відповідно та були більшими в групі комбінованого лікування порівняно з групою ВАЛ (р<0,001), але не з групою РЗВ (р=0,16).
Відсоткові зміни в рівні ХС ЛПНЩ становили -53±12% у групі комбінованої терапії та -46±16% – у групі РЗВ. Різниця між цими двома групами не досягла статистичної значущості (рис. 1Б). У групі ВАЛ рівень ХС ЛПНЩ після 8 тиж лікування істотно не змінювався (-4±19%; р=0,065) (табл. 2).
Частка пацієнтів, які досягали цільового рівня АТ після 4 і 8 тиж, наведена на рисунку 2А. На 8-му тижні частка пацієнтів, що досягли цільового АТ була вищою у групі комбінованої терапії, але показники, не досягали статистичної значущості (51,2 проти 35,0% відповідно; p=0,14).
Частка пацієнтів, яким вдалося досягти цільових рівнів ХС ЛПНЩ на 4-му й 8-му тижнях, представлені на рисунку 2Б. На 8-му тижні частка паціентів, що досягли цільових рівнів ХС ЛПНЩ, була трохи більшою, але не суттєво, в групі комбінованої терапії порівняно з групою РЗВ (100 проти 91,4% відповідно; р=0,09).
 Більшість небажаних явищ (НЯ) були легкого ступеня тяжкості та зникли до завершення дослідження. НЯ, що могли бути пов’язані з досліджуваними препаратами, виникли в такої кількості пацієнтів: 1 – у групі комбінованої терапії (2,3%), 2 – у групі ВАЛ (4,9%) і 1 – у групі РЗВ (2,7%). В одного пацієнта в групі комбінованої терапії відзначено підвищення рівнів АЛТ та АСТ >3x ВМН на 8-му тижні, які пізніше повернулися до норми на етапі подальшого спостереження. Крім того, в групі ВАЛ в одного пацієнта зафіксовано підвищення рівня КК >3x ВМН на 8-му тижні, які пізніше повернулися до норми на етапі подальшого спостереження.
Більшість небажаних явищ (НЯ) були легкого ступеня тяжкості та зникли до завершення дослідження. НЯ, що могли бути пов’язані з досліджуваними препаратами, виникли в такої кількості пацієнтів: 1 – у групі комбінованої терапії (2,3%), 2 – у групі ВАЛ (4,9%) і 1 – у групі РЗВ (2,7%). В одного пацієнта в групі комбінованої терапії відзначено підвищення рівнів АЛТ та АСТ >3x ВМН на 8-му тижні, які пізніше повернулися до норми на етапі подальшого спостереження. Крім того, в групі ВАЛ в одного пацієнта зафіксовано підвищення рівня КК >3x ВМН на 8-му тижні, які пізніше повернулися до норми на етапі подальшого спостереження.
Обговорення
Комбінація ВАЛ 160 мг і РЗВ 20 мг знижувала ДАТ більше, ніж монотерапія ВАЛ 160 мг при оцінці на 8-му тижні лікування. Зниження САТ істотно не відрізнялося між двома групами. Зниження рівня ХС ЛПНЩ було подібним між групами комбінованої терапії та РЗВ. Частота досягнення цільових рівнів АТ і ХС ЛПНЩ була вищою в групі комбінованої терапії порівняно з обома групами монотерапії, але різниця не досягла статистичної значущості. Пацієнти добре переносили схеми лікування.
Отримані результати показали, що ця комбінація препаратів має адитивний ефект на зниження АТ і є прийнятним варіантом лікування для пацієнтів з АГ і гіперліпідемією.
Кілька раніше проведених досліджень показали, що статини приводили до істотного зниження АТ порівняно з плацебо в нелікованих пацієнтів з АГ [12, 20]. У Brisighella Heart Study вивчали вплив різних гіполіпідемічних варіантів лікування на АТ [21]: дієта з низьким умістом жиру, холестирамін, гемфіброзил або симвастатин. Після 5 рокі лікування зниження АТ було більшим при лікуванні симвастатином. Це дослідження показало, що статини можуть поліпшувати контроль АТ у пацієнтів, які одночасно мають гіперхолестеринемію та неконтрольовану АГ.
Ретроспективний аналіз показав, що вплив статинів на АТ був більш очевидним у пацієнтів, що отримували препарати з класу блокаторів ренін-ангіотензинової системи чи блокаторів кальцієвих каналів [11]. Утім, додаткові антигіпертензивні ефекти статинів є іноді непостійними. У нашому дослідженні додаткове зниження АТ відзначалося тільки для ДАТ, але не для САТ. Цілком імовірно, що трохи вищі вихідні показники САТ у групі ВАЛ могли вплинути на ці результати.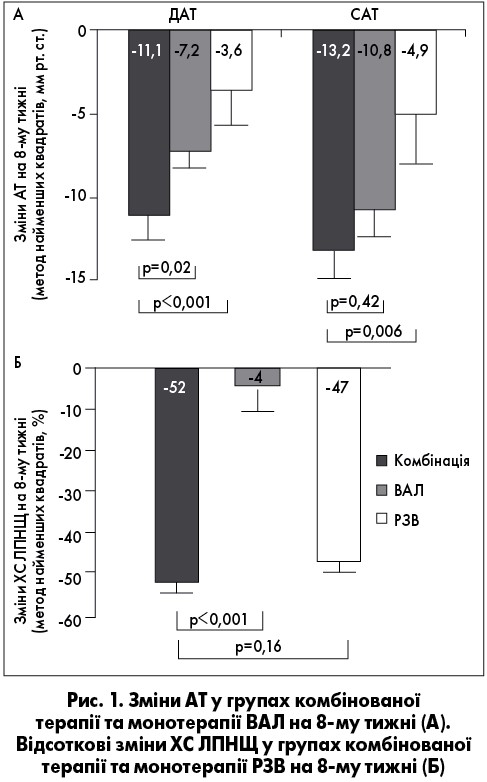
Попереднє дослідження показало, що статини демонструють антигіпертензивний ефект, особливо в пацієнтів із неконтрольованою гіпертензією. Відтак у нашому дослідженні комбінована терапія могла й не показати додаткового гіпотензивного ефекту на показники САТ, оскільки вихідний САТ був відносно низьким у групі комбінованої терапії, порівняно з групою ВАЛ.
Механізм, за яким статини впливають на АТ, поки що достеменно невідомий. Одним із можливих пояснень може бути те, що антигіпертензивний ефект статинів стосується їхньої здатності запобігати гіпертрофії ниркових судин. Інше пояснення полягає в тому, що статини покращують ендотелійзалежну вазодилатацію [23], і цей ефект помітніший на тлі прийому вищих доз [24]. У пацієнтів із високим рівнем ХС крові може погіршуватись еластичність периферичних артерій, і це може впливати на АТ [25]. Статини покращують вазодилатаційну здатність і, можливо, підвищують еластичність артерій. Окрім того, експериментально доведено, що статини можуть сприяти підвищенню активності судинної синтази оксиду азоту [26]. Це може відігравати роль у модуляції тонусу периферичних судин незалежно від зниження рівнів ХС крові. Додатковим механізмом може бути здатність статинів до пригнічення вазоконстрикційної та пресорної реакції на судинні агоністи, такі як ангіотензин II та норадреналін [27]. Цікаво, що все це може призвести до збільшення чутливості судинної стінки до вазодилатаційного ефекту ліків, таких як інгібітори ангіотензин-перетворювального ферменту чи БРА. Кілька нещодавно проведених досліджень показали, що комбінація препаратів, які блокують ренін-ангіотензинову систему, та статинів мала виражені судинні ефекти при АГ із дисліпідемією. Дослідження продемонстрували, що ця комбінація препаратів поліпшує судинну функцію [28, 29].
Наскільки нам відомо, це рандомізоване подвійне сліпе дослідження є першим дослідженням, в якому було продемонстровано адитивний ефект комбінованої терапії ВАЛ і РЗВ на АТ. Оскільки ці два препарати, з огляду на наявні клінічні дані, нині широко призначаються, отримані нами дані ще раз підтверджують, що така комбінація є цілком обґрунтованим методом лікування. Питання про вивчення можливих механізмів, які зумовлюють адитивний ефект цих двох препаратів, виходить за рамки нашого дослідження. Майбутні дослідження з вивчення біологічних механізмів, таких як судинна функція, можливо, допоможуть зрозуміти отримані нами результати.
У цьому дослідженні було виявлено істотніше зниження АТ на тлі комбінованої терапії ВАЛ 160 мг і РЗВ 20 мг порівняно з монотерапією ВАЛ у дозі 160 мг, а також зіставне зниження рівнів ХС ЛПНЩ на тлі терапії РЗВ у дозі 20 мг. Отримані результати показали, що комбінація цих двох препаратів може вважатися обґрунтованим методом лікування для пацієнтів з АГ і гіперліпідемією.
Список літератури знаходиться в редакції.
Korean Circ. J. 2015; 45 (3): 225-233.
Переклад з англ. Олексія Терещенка
Коментар спеціаліста
 Завідувач кафедри функціональної діагностики Національної медичної академії післядипломної освіти ім. П.Л. Шупика (м. Київ), доктор медичних наук, професор Олег Йосипович Жарінов:
Завідувач кафедри функціональної діагностики Національної медичної академії післядипломної освіти ім. П.Л. Шупика (м. Київ), доктор медичних наук, професор Олег Йосипович Жарінов:
– Ідея поєднаного використання антигіпертензивних препаратів у комбінації зі статинами ґрунтується на тому, що більшість пацієнтів з АГ у реальній клінічній практиці мають супутні фактори кардіоваскулярного ризику чи захворювання, що істотно збільшують ризик і зумовлюють потребу в призначенні статинів на додаток до антигіпертензивної терапії. Пацієнти, котрі мають ІХС, інше кардіоваскулярне захворювання атеросклеротичної природи чи цукровий діабет, окрім статинів мають приймати базисні засоби для лікування ІХС або цукрознижувальні препарати, тому використання фіксованих комбінацій
у таких ситуаціях – це ефективний спосіб забезпечення прихильності до тривалого прийому життєво важливої терапії. Призначення фіксованої комбінації антигіпертензивного препарату та статину, безперечно, забезпечить підвищення прихильності пацієнтів до довгострокової статинотерапії. Це особливо важливо з огляду на те, що прихильність до прийому статинів у нашій країні набагато нижча за прихильність до антигіпертензивного лікування.
При цьому, вирішуючи питання про призначення статину пацієнту з АГ, слід чітко розуміти, з якою метою планується проведення статинотерапії. У разі, коли показана вторинна кардіоваскулярна профілактика (за наявності ІХС, хвороби периферичних артерій), сумнівів у доцільності призначення статинів не має бути. Такі пацієнти належать до групи високого чи дуже високого ризику й потребують зниження ХС ЛПНЩ до цільового рівня ≤1,8 ммоль/л та/або не менш як на >50% відповідно до європейських рекомендацій із лікування дисліпідемій (2016). Значно складніше визначитися щодо необхідності використання статинів у пацієнтів, які потребують первинної профілактики. Доцільність цього кроку очевидна, наприклад, при поєднанні АГ із вираженою дисліпідемією. Це досить поширена ситуація, й не випадково останнім часом у літературі використовують термін «ліпітензія», що позначає поєднання цих двох украй важливих факторів кардіоваскулярного ризику.
Крім того, велика потреба в застосуванні статинів із метою первинної профілактики існує в пацієнтів із сімейною гіперхолестеринемією. Не слід також забувати про такий маркер високого ризику, як візуалізація атеросклеротичних бляшок у брахіоцефальних артеріях – їх виявлення може свідчити про необхідність використання статинів. Під час ретельного обстеження та збору анамнезу можуть бути виявлені й інші маркери високого ризику, котрі можна використовувати як аргументи на користь призначення статинів, тому багато що залежить від уваги лікаря та правильного оцінювання ризиків.
На мій погляд, новий полікомпонентний препарат Валарокс, що містить різні комбінації РЗВ (10 і 20 мг) та ВАЛ (80 і 160 мг), орієнтований насамперед на пацієнтів високого й дуже високого ризику, в яких особливо важливо забезпечити багатофакторну корекцію ризику та прихильність до тривалого лікування.
Поєднання різноманітних органопротекторних ефектів ВАЛ і антиатеросклеротичних властивостей РЗВ, який до того ж має численні плейотропні ефекти, дає змогу досягти головних цілей лікування таких пацієнтів – підвищення ефективності первинної та вторинної профілактики, зниження ризику розвитку тяжких кардіоваскулярних ускладнень і збільшення тривалості життя.
Коментар спеціаліста
 Виконувач обов’язків завідувача відділу гіпертонічної хвороби ДУ «ННЦ «Інститут кардіології ім. М.Д. Стражеска» НАМН України» (м. Київ), доктор медичних наук Лариса Анатоліївна Міщенко:
Виконувач обов’язків завідувача відділу гіпертонічної хвороби ДУ «ННЦ «Інститут кардіології ім. М.Д. Стражеска» НАМН України» (м. Київ), доктор медичних наук Лариса Анатоліївна Міщенко:
– Підвищений рівень АТ і гіперхолестеринемія є найвпливовішими та найпоширенішими факторами ризику серцево-судинних катастроф. Сьогодні існують переконливі свідчення на користь того, що вплив на обидва ці фактори сприяє істотнішому зниженню ризику серцево-судинних ускладнень (ССУ), ніж корекція рівня АТ або зниження ХС ЛПНЩ окремо. Одне з перших таких свідчень було отримано в ліпідній гілці дослідження ASCOT-LLA, де додавання статину до антигіпертензивної терапії призвело до зниження відносного ризику фатального та нефатального інсульту на 27% і фатального інфаркту міокарда й нефатальної ІХС на 36% у пацієнтів з АГ високого ризику ССУ. Результати нещодавно проведеного дослідження HOPE-3 засвідчили ефективність застосування комбінованої терапії антигіпертензивними препаратами та статинами в пацієнтів із помірним серцево-судинним ризиком. Виявилося, що така стратегія сприяла 30% зменшенню відносного ризику ССУ порівняно з плацебо, натомість застосування лише антигіпертензивної терапії не чинило достовірного впливу на прогноз у цієї категорії пацієнтів.
Проте реалії клінічної практики дещо відрізняються від умов проведення дослідження. Зазвичай у дослідженнях пацієнти демонструють високий рівень прихильності до лікування, адже отримують ліки безкоштовно та перебувають під ретельним наглядом лікарів-дослідників. Саме проблема прихильності до лікування є сьогодні однією з найвагоміших перепон до ефективного контролю АТ і атерогенних фракцій ХС. Особливо гостро вона стосується статинотерапії, бо пацієнти не відчувають істотного ефекту від цих ліків щодо свого самопочуття. Одним із методів поліпшення прихильності до статинотерапії є одночасне призначення статину з антигіпертензивними препаратами. У дослідженні R.H. Chapman і співавт. (2003) було наочно продемонстровано, що одночасне призначення статину й антигіпертензивних ліків асоціюється з найвищим рівнем прихильності до лікування (38%) порівняно з ситуаціями, коли першим призначається статин (23%) або антигіпертензивний препарат (29%). Можливим поясненням цього феномену є те, що зниження АТ і пов’язане з ним суб’єктивне поліпшення самопочуття пацієнт відносить до дії всіх призначених водночас препаратів. Саме тому створення фіксованої комбінації антигіпертензивного препарату зі статином має сприяти поліпшенню прихильності до лікування статинами не тільки за рахунок власне зменшення кількості таблеток, а й завдяки вищеописаному психологічному переносу. З іншого боку, при застосуванні фіксованої комбінації антигіпертензивного засобу та статину лікар може оцінювати прихильність до статинотерапії в динаміці без додаткових лабораторних аналізів, орієнтуючись на рівень АТ, який утримує пацієнт на тлі призначеної терапії.
Українські лікарі зможуть на власному досвіді переконатися в усіх перевагах фіксованої комбінації антигіпертензивного та ліпідознижувального препаратів у зв’язку з появою в нашій країні інноваційного препарату Валарокс – поєднання найпопулярнішого БРА – валсартану та високоефективного статину – розувастатину.
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 4 (59) вересень-жовтень 2018 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....




