Сучасні підходи до діагностики та лікування алергічного кон’юнктивіту
Лікарям різних спеціальностей все частіше доводиться вирішувати питання діагностики та терапії алергічних захворювань (АЗ). Не є винятком і АЗ очей, до яких відносяться кон'юнктивіт, блефарит, кератит, ірит, іридоцикліт, ретиніт, неврит зорового нерва. Оскільки у більшості пацієнтів із АЗ відзначається алергічне ураження кон'юнктиви, то в рамках даної статті ми обговоримо основні питання епідеміології, клініки, діагностики та лікування саме алергічного кон'юнктивіту (АК).
АК характеризується наявністю запалення кон'юнктиви ока (викликаного причинно-значущим алергеном) і клінічно проявляється сльозотечею, відчуттям наявності чужорідного тіла в очах, гіперемією кон'юнктиви, набряком і свербінням повік. АК може бути самостійним захворюванням, однак частіше він супроводжує інші АЗ, зокрема сезонний або цілорічний алергічний риніт (АР), бронхіальну астму (БА), атопічний дерматит, кропив'янку, медикаментозну, харчову, інсектну алергію тощо. Гострий і особливо затяжний перебіг АК істотно знижує якість життя пацієнтів, також захворювання може супроводжуватися розвитком ускладнень (помутніння рогівки, васкуліту тощо), які часто призводять до істотного зниження гостроти зору.
АК вважається одним із найпоширеніших АЗ: так, за даними різних авторів, його симптоми спостерігаються приблизно у 15-25% населення планети. При цьому АК дуже часто поєднується з іншими АЗ, у зв'язку з чим його поширеність серед хворих із алергопатологією значно підвищується.
Етіологія і патогенез АК типові для IgE-залежних АЗ. Орган зору постійно зазнає впливу екзогенних факторів, зокрема алергенів домашнього пилу (особливо кліщів роду Dermatophagoides), бібліотечного пилу, пилкових алергенів, епідермісу й екскрементів тварин і птахів, алергенів пліснявих і дріжджоподібних грибів. Рідше розвиток АК пов'язаний із сенсибілізацією до харчових, лікарських і хімічних алергенів. При контакті з причинно-значущими алергенами у попередньо сенсибілізованого до них пацієнта виникає гіперпродукція В-клітинами специфічних IgE (рідше IgG4-антитіл), з якими на поверхні мастоцитів і базофілів зв'язується алерген.
У подальшому відбувається запуск активуючих сигналів, що призводить до дегрануляції клітин-мішеней, вивільнення з них різних медіаторів алергічної реакції, розвитку алергічного запалення і появи симптомів АК. Рання фаза алергічної реакції виникає вже через кілька хвилин після контакту з алергеном, а пізня (відзначається у половини пацієнтів з АК) – через 4-6 год. Мастоцити відіграють найважливішу роль в патогенезі АК. Як клітини-мішені алергії вони є джерелом усього спектра медіаторів алергічної реакції, в тому числі і гістаміну. Ці медіатори і визначають клінічну картину гострого АК: свербіння повік, фотофобію, сльозотечу, набряк і гіперемію кон'юнктиви, а в подальшому – сосочкові розростання кон'юнктиви і ураження рогівки.
На сьогодні єдиної класифікації АК не існує. Так, пропонується поділяти його на полінозний кон'юнктивіт, весняний кератокон'юнктивіт, медикаментозний АК, хронічний АК, АК при носінні контактних лінз. Р.М. Хаїтов та співавт. (2002) виділяють сезонний (у хворих на поліноз) та цілорічний АК, алергічний кератокон'юнктивіт, гігантський папілярний кон'юнктивіт, алергію при синдромі сухого ока. Провідний спеціаліст у галузі діагностики та лікування АК Ю.Ф. Майчук (1999-2002) пропонує розрізняти сезонний (полінозний) кон'юнктивіт, медикаментозну алергію, весняний кератокон'юнктивіт, атопічний кератокон'юнктивіт, гігантський папілярний кон'юнктивіт, хронічний АК, алергію при синдромі сухого ока, алергічні прояви при гострих інфекційних захворюваннях очей.
Для практичних алергологів значно зручніше поділяти АК (як і АР) на сезонний і цілорічний. Крім того, за ступенем тяжкості можна виділити легкий, середньої тяжкості та тяжкий перебіг АК; за стадіями перебігу – загострення і ремісію (Б.М. Пухлик, 2008). При сезонному АК симптоми загострення захворювання виникають щороку в один і той самий сезон, що зумовлено сенсибілізацією пацієнтів до пилкових і/або грибкових алергенів. Однак при цьому час появи симптомів АК може дещо варіювати залежно від концентрації алергенів у повітрі, погодних умов тощо. У разі цілорічного АК симптоми можуть з'являтися епізодично і лише в умовах досить тісного контакту з причинно-значущими побутовими, епідермальними, харчовими, інсектними, грибковими, хімічними, медикаментозними алергенами. При цьому можливий розвиток симптомів і в певний сезон, що зумовлено активізацією розмноження кліщів домашнього пилу, тарганів, спороутворенням грибів. У деяких хворих можливий цілорічний перебіг АК із більш чітко вираженими сезонними загостреннями, що пов'язано з наявністю супутньої пилкової сенсибілізації.
Клінічні прояви ізольованого АК досить типові:
• сльозотеча;
• відчуття наявності чужорідного тіла в очах;
• гіперемія і набряк кон'юнктиви;
• свербіння очей, повік і в деяких випадках набряк останніх;
• фотофобія (іноді).
Однак у зв'язку з тим, що АК часто поєднується з АР, БА та іншими АЗ, у хворих з'являються додаткові скарги, характерні для відповідної алергопатології. При цьому за наявності супутніх АЗ пацієнти можуть розглядати прояви АК як менш значущі і не висувати скарг на прийомі у алерголога.
Симптоми АК частіше розвиваються гостро, зазвичай через кілька хвилин і максимум до 12 год після контакту з причинно-значущим алергеном. При цьому захворюванні, як правило, виникає двобічне ураження очей. Особливо болісним симптомом для більшості хворих на АК є виражене свербіння очей, яке ще більше посилюється при їх розтиранні. При огляді очей характерні гіперемія кон'юнктив, їх набряклість різного ступеня тяжкості, сльозотеча внаслідок спазму м'язів сльозовивідних шляхів і гіперсекрецією слізної рідини під впливом медіаторів алергії.
Діагностика АК, як і інших АЗ, передбачає:
• збір алергологічного анамнезу;
• оцінку клінічних симптомів;
• офтальмологічне обстеження;
• кон'юнктивальний і шкірні (зокрема, прик-тест) тести з алергенами;
• лабораторне тестування (методи реєстрації реакцій анафілактичного типу) з алергенами;
• загальноклінічні та інструментальні методи обстеження.
Дані алергологічного анамнезу мають вагоме значення не лише для діагностики АК, а й для виявлення причинно-значущих алергенів. До найбільш характерних анамнестичних ознак АК відносять:
• дебют захворювання в молодому віці (частіше до 20-40 років);
• обтяжений особистий і сімейний алергологічний анамнез;
• часте поєднання АК з іншими АЗ (особливо з АР);
• виражений ефект елімінації причинно-значущих алергенів;
• ефективність протиалергічної терапії (хоча її відсутність не виключає діагноз АЗ).
Сезонна та цілорічна форми АК мають свої клініко-анамнестичні особливості. Так, при цілорічному АК симптоми захворювання тією чи іншою мірою спостерігаються постійно з епізодичним погіршенням стану або виникають тільки в умовах контакту з причинно-значущими алергенами під час прибирання приміщення, роботи в бібліотеці, гри з тваринами тощо. Навпаки, стан пацієнта може покращитися у випадку перебування в лікарні, на свіжому повітрі. Для сенсибілізації до епідермальних алергенів характерний також повільний ефект їх елімінації. У деяких хворих цілорічний АК може перебігати і без різких загострень, що утруднює його діагностику.
При сезонній формі АК захворювання носить досить чіткий сезонний характер, що пов'язано з пилкуванням рослин і спороутворенням грибів.
У період цвітіння рослин спостерігаються загострення АР, БА, ознаки системних реакцій на пилкові алергени (стомлюваність, відсутність апетиту, депресія, напади мігрені тощо). Стан пацієнтів характерно погіршується в разі виходу з приміщення на вулицю, у суху вітряну погоду, при виїзді на природу, а поліпшується у випадку зміни місця проживання, при підвищенні вологості повітря, перебуванні в закритому приміщенні. Крім того, перебіг сезонного АК може погіршуватися при вживанні харчових продуктів, що мають перехресні антигенні властивості з пилком рослин, у випадку використання косметичних і лікарських засобів на основі екстрактів рослин, бджолиного пилку та ін.
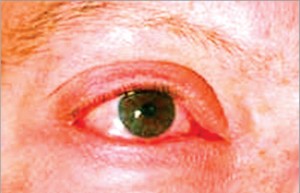 У випадку розвитку грибкової сенсибілізації симптоми АК можуть спостерігатися упродовж усього теплого періоду року, однак частіше загострення розвивається у весняний (березень–квітень) та осінній (вересень) сезони – періоди найбільш активного спороутворення грибів. Як правило, погіршення стану відзначається в суху погоду при підвищеній концентрації грибкових алергенів у повітрі, а також при контакті з прілим сіном і травою, при перебуванні в сирих, погано вентильованих приміщеннях, при вживанні харчових продуктів, що зазнали ферментації (пиво, квас, ігристе вино, дріжджове тісто, сири).
У випадку розвитку грибкової сенсибілізації симптоми АК можуть спостерігатися упродовж усього теплого періоду року, однак частіше загострення розвивається у весняний (березень–квітень) та осінній (вересень) сезони – періоди найбільш активного спороутворення грибів. Як правило, погіршення стану відзначається в суху погоду при підвищеній концентрації грибкових алергенів у повітрі, а також при контакті з прілим сіном і травою, при перебуванні в сирих, погано вентильованих приміщеннях, при вживанні харчових продуктів, що зазнали ферментації (пиво, квас, ігристе вино, дріжджове тісто, сири).
Під час аналізу даних анамнезу слід враховувати, що клінічні прояви гіперчутливості до кліщових алергенів також можуть мати сезонний характер, пов'язаний з періодами активного розмноження кліщів домашнього пилу. При поєднаній кліщовій і пилковій сенсибілізації прояви АК спостерігатимуться протягом року із сезонним погіршенням стану хворого.
Під час фізикального обстеження пацієнтів з АК можна виявити набряклість і гіперемію кон'юнктив, сльозотечу, а в разі більш тяжкого перебігу захворювання – набряк повік, обличчя, темні кола під очима, а також клінічні ознаки супутніх АЗ.
Офтальмологічне обстеження при АК полягає в проведенні:
• біомікроскопії рогівки та кон'юнктиви з використанням щілинної лампи;
• дослідження щілинною лампою після інстиляції 0,5% розчину флуоресцеїну (для виявлення уражень рогівки) і 1% розчину бенгальського рожевого (для визначення сухості кон'юнктиви та рогівки);
• проби Ширмера для виявлення гіпосекреції слізної рідини;
• офтальмоскопії та вимірювання внутрішньоочного тиску (визначення протипоказань до застосування кортикостероїдів – КС).
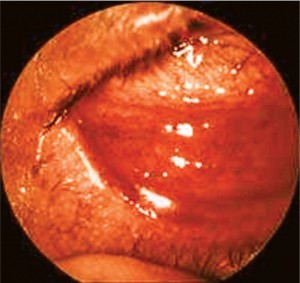 Під час проведення офтальмоскопії відзначається набряклість повік, гіперемія та набряклість кон'юнктив, а при дослідженні передньої камери ока – гіперсекреція водянистої вологи, в якій немає крові, гною та інших патологічних домішок, але міститься підвищена кількість еозинофілів (від 10 до 100%), особливо при загостренні АК.
Під час проведення офтальмоскопії відзначається набряклість повік, гіперемія та набряклість кон'юнктив, а при дослідженні передньої камери ока – гіперсекреція водянистої вологи, в якій немає крові, гною та інших патологічних домішок, але міститься підвищена кількість еозинофілів (від 10 до 100%), особливо при загостренні АК.
Шкірні проби з побутовими, пилковими, епідермальними, грибковими, харчовими алергенами є інформативним і доступним методом визначення спектра причинно-значущих алергенів при АК. Найбільш технологічним і уніфікованим серед усіх шкірних проб є прик-тест, який слід рекомендувати для діагностики АК. Кон'юнктивальний провокаційний тест рекомендується проводити в тих випадках, коли інші методи алергологічного обстеження не дають можливість встановити діагноз АК і виявити причинно-значущі алергени. Його повинні здійснювати лише лікарі-алергологи в умовах спеціалізованого алергологічного стаціонару або кабінету і тільки в період ремісії АК. Під час виконання тесту в нижній кон'юнктивальний мішок ока закапують тест-контрольну рідину. За відсутності реакції в кон'юнктивальний мішок іншого ока послідовно закапують по 1 краплі алергену в дворазових розведеннях (1:2048, 1:1024, 1:512 і т. д. до 1:2). Інтервал між закапуваннями розведень алергену повинен становити не менше 20-30 хв. Збільшення концентрації алергену можливо лише за відсутності реакції на попереднє його розведення. Тест вважається позитивним за появи симптомів кон'юнктивіту.
Лабораторні методи специфічної діагностики АК частіше використовуються в разі неможливості проведення або інтерпретації тестів in vivo з алергенами і полягають у визначенні рівня специфічного IgE в сироватці крові за допомогою радіоалергосорбентного, радіоімунного, імуноферментного та хемілюмінесцентного методів аналізу. Підвищення рівня загального IgE в сироватці крові може лише непрямо вказувати на алергічну природу кон'юнктивіту.
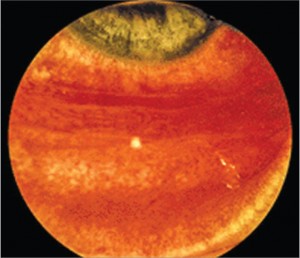 Загальноклінічні та інструментальні методи обстеження пацієнтів з АК включають клінічний аналіз периферійної крові, цитологічне, бактеріологічне та вірусологічне дослідження виділень з очей, інструментальні методи (за наявності супутніх АЗ). Підвищення рівня еозинофілів у периферійній крові відноситься до можливих, але не обов'язкових ознак АЗ. Відсутність еозинофілії не можна розцінювати як відсутність алергічної реакції, а її наявність може вказувати на паразитарні захворювання, мікози, захворювання крові тощо. Виявлення підвищеної кількості еозинофілів (від 10 до 100%) у матеріалі з кон'юнктиви також не є обов'язковим для АК. Бактеріологічне та вірусологічне дослідження виділень з очей допомагає в проведенні диференційної діагностики з кон'юнктивітом інфекційної природи, а також дає змогу виявити приєднання бактеріальної та грибкової інфекції.
Загальноклінічні та інструментальні методи обстеження пацієнтів з АК включають клінічний аналіз периферійної крові, цитологічне, бактеріологічне та вірусологічне дослідження виділень з очей, інструментальні методи (за наявності супутніх АЗ). Підвищення рівня еозинофілів у периферійній крові відноситься до можливих, але не обов'язкових ознак АЗ. Відсутність еозинофілії не можна розцінювати як відсутність алергічної реакції, а її наявність може вказувати на паразитарні захворювання, мікози, захворювання крові тощо. Виявлення підвищеної кількості еозинофілів (від 10 до 100%) у матеріалі з кон'юнктиви також не є обов'язковим для АК. Бактеріологічне та вірусологічне дослідження виділень з очей допомагає в проведенні диференційної діагностики з кон'юнктивітом інфекційної природи, а також дає змогу виявити приєднання бактеріальної та грибкової інфекції.
Диференційна діагностика АК проводиться з алергічним кератокон'юнктивітом, блефарокон'юнктивітом інфекційної природи, весняним кератокон'юнктивітом (весняним катаром), сухим кератокон'юнктивітом, гігантським папілярним кератокон'юнктивітом, кон'юнктивітом при системних захворюваннях сполучної тканини. АК найчастіше розвивається у дітей до 5 років і у дорослих віком 35-40 років. Нерідко АК виникає на тлі атопічного дерматиту або БА. Крім обов'язкових для АК симптомів (свербіння, печіння в очах, сльозотеча) і ураження обох очей, при цьому захворюванні практично завжди виникає фотофобія, нерідко відзначається блефарит (почервоніння та свербіння країв повік, злипання їх, особливо вранці). При офтальмоскопії виявляється помутніння передньої частини кришталика, блідість кон'юнктиви, наявність жовтувато-білих крапок в області лімба (точки Трантаса). При такому кератокон'юнктивіті протягом 6 міс можливе формування катаракти, а у 8% пацієнтів з'являються рубцеві зміни кон'юнктиви та рогівки, відшарування сітківки, що призводить до істотного зниження гостроти зору або навіть розвитку сліпоти.
Весняний кератокон'юнктивіт в 3 рази частіше діагностується у хлопчиків, у більшості випадків маніфестує у віці 4-20 років; симптоми захворювання частіше виявляються навесні та влітку, а їх інтенсивність корелює з активністю інсоляції.
Захворювання має переважно хронічний (зазвичай виснажливий) перебіг, характеризується двобічним ураженням (частіше верхніх повік) і наявністю фотофобії. При пальпебральній формі захворювання виявляється виражена гіпертрофія сосочків (ефект бруківки), утворення потовщених желеподібних розростань на кон'юнктиві, хрящі верхньої повіки з подальшою його деформацією. При лімбальній формі спостерігаються клітинні інфільтрати, відзначається виражена гіпертрофія сосочків, деформація кон'юнктиви в ділянці з'єднання рогівки та склери. Слізна рідина стає тягучою і липкою з підвищеним вмістом у ній еозинофілів. У більш тяжких випадках розвивається точковий кератит, помутніння і виразка рогівки.
У крові нерідко виявляється еозинофілія, підвищений рівень IgE.
Кон'юнктивіт вірусного, бактеріального, грибкового, хламідійного та паразитарного ґенезу є однією з ознак відповідної інфекції. Важливе значення при цьому набуває виявлення інших симптомів патології, а також позитивні результати вірусологічного, бактеріологічного та інших досліджень. На практиці найчастіше доводиться проводити диференційну діагностику між АК і кон'юнктивітом аденовірусного походження. Такий кон'юнктивіт характеризується гострим початком у вигляді лихоманки, слабкості, головного болю, гіперемії зіва, збільшення завушних лімфовузлів, респіраторних проявів вірусної інфекції. В анамнезі можна виявити контакт з хворим на вірусну інфекцію. Спочатку у пацієнта уражається одне око, а через кілька днів – інше. Свербіння очей при цій формі захворювання відсутнє або слабко виражене. Під час офтальмоскопії відзначаються гіперемія кон'юнктиви, ін'єкція її судин, легкий хемоз.
Для інфекційного (частіше стафілококового) блефарокон'юнктивіту характерне ураження не лише кон'юнктиви, а й повік. Під час огляду пацієнта спостерігається запалення країв повік, гіперемія кон'юнктив, слизово-гнійні виділення з очей за відсутності свербіння або його слабкої вираженості. Під час клінічного обстеження таких пацієнтів часто виявляються рожеві вугри, фурункули, себорея брів і вій. Для встановлення діагнозу вагоме значення мають позитивні результати мікробіологічного дослідження виділень з очей слизово-гнійного або гнійного характеру.
У похилому і старечому віці (частіше у жінок) можливе виникнення сухого кератокон'юнктивіту як самостійного захворювання або на тлі інших хвороб, наприклад синдрому Шегрена. При цьому спостерігаються помірне свербіння, сухість кон'юнктив, печіння, відчуття «піску» в очах, слизові виділення з очей, фотофобія, а у випадку тяжкого перебігу – зниження гостроти зору, помутніння кришталика, рогівки, розвиток катаракти, блефарит. Під час проведення офтальмоскопії відзначаються блідість і сухість кон'юнктив, запалення країв повік, наявність точок Трантаса, гіпосекреція слізної рідини, ушкодження епітелію рогівки (позитивна проба Ширмера). Ускладненнями цього захворювання можуть бути виразка рогівки, відшарування сітківки, зниження гостроти зору, розвиток сліпоти.
Гігантський сосочковий кератокон'юнктивіт нерідко зумовлений носінням лінз, протезів очних яблук, а також може розвиватися при синдромі Лайєлла. Вважається, що ризик виникнення уражень кон'юнктиви і рогівки серед пацієнтів, що використовують контактні лінзи, становить 5-10%. Вони супроводжуються подразненням очей, фотофобією, сльозотечею, печінням під повіками, свербінням, дискомфортом при встановленні лінзи. Під час огляду виявляються гіперемія і набряк кон'юнктиви, дрібні фолікули, дрібні або великі сосочки на кон'юнктиві верхніх повік, точки Трантаса, набряк і точкові ерозії рогівки, наявність слизового секрету і сухих кірочок по краях повік. Кон'юнктивіт може виникати і при системних захворюваннях сполучної тканини, для діагностики яких необхідно проводити відповідне обстеження.
Сучасні підходи до лікування хворих на АЗ передбачають:
• підвищення інформованості пацієнтів;
• елімінацію причинно-значущих алергенів;
• використання фармакотерапії;
• призначення алергенспецифічної імунотерапії (АСІТ).
Стратегія самоосвіти включає самомоніторинг пацієнтів, виконання заздалегідь розробленого алергологом і офтальмологом плану дій, письмовий інструктаж хворих. Важливе значення в лікуванні АК відіграють також елімінаційні заходи, спрямовані на усунення або зменшення тривалості контакту з причинно-значущими алергенами.
Фармакотерапія хворих АК включає використання таких груп лікарських засобів:
• антигістамінних препаратів (АГП);
• стабілізаторів мембран мастоцитів;
• судинозвужувальних засобів;
• КС.
Cлід зазначити, що антилейкотрієнові препарати ще не знайшли широкого застосування в офтальмології, а топічна форма циклоспорину наразі не зареєстрована в Україні.
Підбір і комбінація лікарських засобів проводиться індивідуально з урахуванням тяжкості захворювання, переносимості препаратів, віку хворого, обсягу попередньої терапії, початку сезону цвітіння рослин або спороутворення грибів та ін. Так, за сезонної форми АК фармакотерапія повинна бути розпочата за 1-2 тиж до передбачуваного (за даними алергологічного анамнезу та календаря пилкування рослин) загострення захворювання. У дітей перевагу слід надавати топічним формам лікарських засобів (кромонам, з більшою обережністю КС) або системним неседативним АГП. Під час лікування АК у вагітних застосовуються препарати з доведеним профілем безпеки, переважно топічної дії.
АГП при АК здатні зменшувати свербіння, почервоніння очей, набряк повік. Серед АГП для місцевого застосування в Україні зареєстровані азеластин, кетотифен і олопатадин у формі очних крапель. Значно ширше представлений спектр АГП системної дії, який включає седативні АГП I покоління (клемастин, хлоропірамин, прометазин та ін.) і більш сучасні неседативні препарати II покоління (цетиризин, лоратадин, астемізол, ебастин, фексофенадин) та їх активні метаболіти (дезлоратадин, левоцетиризин). Як правило, саме останні мають перевагу в лікуванні АЗ.
КС відіграють важливу роль у терапії хворих на АК. Сьогодні для лікування АК використовують топічні КС у формі очних крапель і мазей, що містять дексаметазон і гідрокортизон. Місцеві форми КС високоефективні та виявляють мінімальні побічні ефекти, проте їх з обережністю слід призначати пацієнтам із тяжкими бактеріальними, грибковими та вірусними (герпетичними) інфекціями очей.
Кромони (похідні кромогліцієвої кислоти) і лодоксамід відносяться до стабілізаторів мембран мастоцитів. Механізм їх дії полягає у зв'язуванні кромоглікату натрію з особливим мембранним білком. Такий процес супроводжується інгібуванням IgE-залежної дегрануляції мастоцитів, що перешкоджає виходу з них медіаторів алергії. Ці препарати характеризуються високим рівнем безпеки, що особливо важливо в дитячому віці й під час вагітності, однак вони поступаються топічним КС за протизапальною активністю і тривалістю терапевтичного ефекту. Кромони застосовуються місцево на слизову оболонку очей (у формі очних крапель) і носа (у формі назального спрею) при супутньому АР.
У гострий період АК ефективні судинозвужувальні засоби (тетризолін, нафазолін) і топічні КС: 0,5% гідрокортизонова суспензія або мазь; 0,5% кортизону ацетат; 0,3% водний розчин преднізолону; 0,1% розчин дексаметазону. Перевагу слід надавати препаратам, що не містять антибіотики як консервант. КС при АК рекомендується застосовувати короткими курсами протягом 2 діб кожні 2 год з поступовою їх відміною упродовж 1-2 тиж. У гострий період АК проводиться і симптоматичне лікування, спрямоване на усунення болісних очних симптомів. Так, очі промивають 2% розчином борної кислоти, розчином калію перманганату (1:5000), 0,02% водними розчинами брильянтового зеленого або метиленового синього 2-3 р/добу. Призначають інстиляції 0,25% розчину сульфату цинку з розчином адреналіну гідрохлориду (10 крапель 0,18% розчину адреналіну на 10 мл розчину сульфату цинку), 2% розчину амідопірину з 0,1% розчином адреналіну гідрохлориду (10 крапель на 10 мл), 0,2-0,5% розчину дифенгідраміну, 0,5% розчину антазоліну. Для усунення неприємних суб'єктивних відчуттів застосовують 0,25% розчин дикаїну або 0,5-2% розчин тримекаїну по 1-2 краплі 3-4 р/добу.
Важливим також є питання про вибір тактики лікування у хворих на АК залежно від ступеня його тяжкості. У випадку легкого перебігу захворювання в умовах елімінації алергенів і за відсутності виражених клінічних проявів патології немає потреби призначати базисну терапію. При виникненні симптомів АК рекомендується прийом АГП системної або місцевого дії і кромонів. У випадку середньотяжкого і тяжкого перебігу АК у період загострення захворювання показані АГП у комбінації з курсовим застосуванням судинозвужувальних препаратів та/або топічних КС. При тяжкому перебігу АК, особливо в разі комбінації його з іншими АЗ в стадії загострення, розвитку ускладнень (блефарит, кератит та ін.) можливе використання парентеральних форм АГП з подальшим переходом на їх пероральні форми, а також призначення системних КС. У випадку приєднання вторинної інфекції з розвитком кон'юнктивіту, керато- і блефарокон'юнктивітів інфекційного ґенезу можливе застосування комбінованих лікарських засобів місцевої дії, що містять КС і антибіотики широкого спектра дії.
Єдиним методом, який може принципово змінити чутливість хворого до алергену і вплинути практично на всі фази алергічної реакції, є АСІТ. Її застосування показане в період ремісії АК, спричинених пилковими, побутовими, епідермальними алергенами. При АК можливе використання різних схем АСІТ: короткої передсезонної терапії, повної передсезонної терапії, цілорічної терапії, а також таких методів її проведення, як підшкірний або класичний (розчини вітчизняних побутових, пилкових і алергенів для ін'єкційного застосування), інтраназальний, сублінгвальний (вітчизняні драже з побутовими та пилковими алергенами), пероральний. АСІТ не слід призначати вагітним пацієнткам з АК. Якщо ж вагітність настала під час проведення АСІТ, то останню слід продовжувати, але з більш повільним нарощуванням дози алергенів, ніж у інших пацієнтів.
Таким чином, з урахуванням усього вищевикладеного можна стверджувати, що АК є досить поширеним захворюванням, якому вітчизняні офтальмологи й алергологи наразі приділяють недостатньо уваги. Зусилля цих фахівців і лікарів загальної практики – сімейної медицини повинні бути спрямовані насамперед на ранню діагностику захворювання, для чого необхідно ширше застосовувати специфічні алергологічні методи обстеження хворих. Важливе значення мають освітні програми для хворих, елімінація алергенів, фармакотерапія (АГП, кромони, КС, судинозвужувальні засоби), специфічна імунотерапія причинно-значущими алергенами. Пізнє встановлення діагнозу й несвоєчасне призначення протиалергічної терапії можуть асоціюватися з більш важким перебігом захворювання, вищою частотою ускладнень, розширенням спектра алергенів, розвитком іншої алергопатології та її ускладнень.
СТАТТІ ЗА ТЕМОЮ Терапія та сімейна медицина
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Після десятиліть, а часом і запеклих суперечок про переваги та недоліки застосування глюкокортикоїдів (ГК) досягнута певна конвергенція. Сучасні рекомендації лікування таких захворювань, як ревматоїдний артрит (РА), ревматична поліміалгія (РПМ) та васкуліт великих судин відображають поточний стан консенсусу терапії ГК. Однак залишаються відкритими питання щодо можливості тривалого лікування дуже низькими дозами ГК у пацієнтів із РА, а також успішності пошуку інноваційних ГК (лігандів ГК-рецепторів) із покращеним співвідношенням користь/ризик....
Серед препаратів, які мають велику доказову базу щодо лікування пацієнтів із захворюваннями дихальних шляхів з алергічним компонентом, особливий інтерес становлять антагоністи лейкотрієнових рецепторів (АЛТР). Ці препарати мають хорошу переносимість у дорослих та дітей, а також, на відміну від інгаляційних кортикостероїдів (ІКС), характеризуються високим комплаєнсом, тому посідають чільне місце в лікуванні пацієнтів із респіраторною патологією. У лютому відбувся міждисциплінарний конгрес із міжнародною участю «Життя без алергії International» за участю провідних вітчизняних міжнародних експертів. Слово мав президент Асоціації алергологів України, професор кафедри фтизіатрії та пульмонології Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук Сергій Вікторович Зайков із доповіддю «Місце АЛТР у лікуванні пацієнтів із респіраторною патологією». ...
Розбір клінічного випадку...




