Контроль коморбідних патологій у пацієнтів із фібриляцією передсердь
У грудні минулого року відбулася онлайн-конференція «Кардіологічний пацієнт із коморбідною та супутньою патологією – погляд експертів різних спеціальностей». Науковий захід викликав зацікавленість і жваві дискусії довкола актуальних доповідей знаних та авторитетних спікерів. Серед тем, що були висвітлені на конференції, слід відзначити ведення осіб із порушеннями серцевого ритму та супутньою артеріальною гіпертензією (АГ), яка може обтяжувати перебіг основного захворювання. Пізнавальними були також розбори клінічних випадків із практики доповідачів.
Антитромботична та upstream-терапія у пацієнтів із фібриляцією передсердь

 Завідувач кафедри внутрішньої медицини 3 ДЗ «Дніпропетровська медична академія МОЗ України», д. мед. н., професор Олексій Олександрович Ханюков та завідувач відділу аритмій серця ННЦ «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України (м. Київ), д. мед. н., професор Олег Сергійович Сичов розповіли про аспекти застосування антитромботичної та upstream-терапії при веденні пацієнтів із фібриляцією передсердь (ФП) згідно з рекомендаціями Європейського товариства кардіологів (ESC, 2020). ФП є потенційно небезпечною аритмією, її наявність підвищує ризик розвитку кардіоемболічних інсультів у п’ять разів, інфарктів міокарда (ІМ) та смерті – у два рази відповідно (Chen et al., 2013).
Завідувач кафедри внутрішньої медицини 3 ДЗ «Дніпропетровська медична академія МОЗ України», д. мед. н., професор Олексій Олександрович Ханюков та завідувач відділу аритмій серця ННЦ «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України (м. Київ), д. мед. н., професор Олег Сергійович Сичов розповіли про аспекти застосування антитромботичної та upstream-терапії при веденні пацієнтів із фібриляцією передсердь (ФП) згідно з рекомендаціями Європейського товариства кардіологів (ESC, 2020). ФП є потенційно небезпечною аритмією, її наявність підвищує ризик розвитку кардіоемболічних інсультів у п’ять разів, інфарктів міокарда (ІМ) та смерті – у два рази відповідно (Chen et al., 2013).
Професор Ханюков детально зупинився на рекомендаціях 2020 р. ESC спільно з Європейською асоціацією кардіоторакальної хірургії (EACTS) щодо ведення пацієнтів із ФП. У документі наголошено на важливості застосування простої схеми з надання найкращої медичної допомоги при ФП (Atrial fibrillation Better Care, ABC), що включає три основні елементи, як-от:
- A – антикоагулянтна терапія / профілактика інсульту;
- B – кращий контроль симптомів;
- C – оптимізація контролю серцево-судинних (СС) та інших коморбідних станів.
Щодо пункту В – найкращого контролю симптомів – спікер зупинився на деяких важливих аспектах контролю частоти скорочень шлуночків (ЧСШ). Так, β-блокатори, дилтіазем або верапаміл рекомендовані як препарати 1-ї лінії для контролю ЧСШ у хворих на ФП із фракцією викиду лівого шлуночка (ФВ ЛШ) ≥40% (І, В). Бета-блокатори та/або дигоксин потрібно використовувати для контролю ЧСС у пацієнтів із ФП та ФВ ЛШ <40% (І, В). Вагітним необхідно призначати селективні β-блокатори для контролю ЧСШ при ФП (І, С).
З метою оцінки ризику тромбоемболічних ускладнень застосовують шкалу CHA2-DS2-VASc. Для визначення ризику великих кровотеч у пацієнтів із ФП, які приймають антикоагулянти, слугує шкала HAS-BLED.
Принципи антикоагулянтної терапії / профілактики інсульту відповідно до ESC/EACTS (2020) представлені на рисунку.
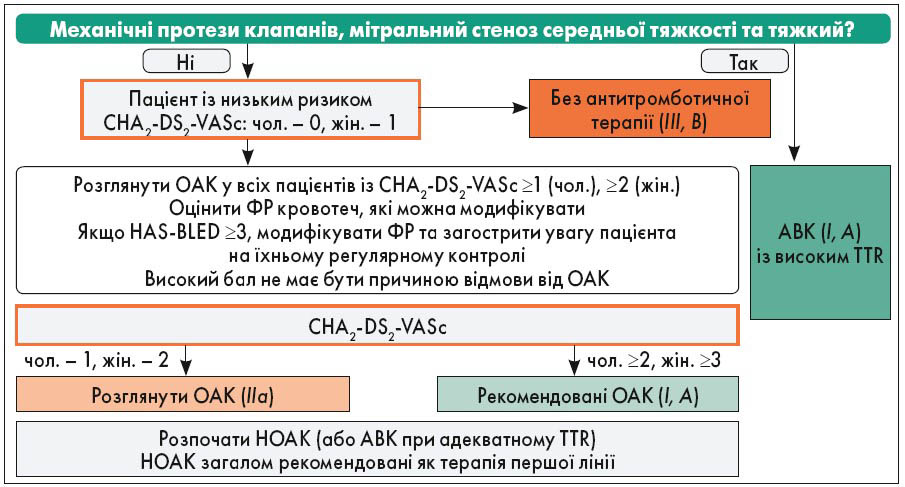 Рисунок. Тактика профілактики тромбоемболічних ускладнень при ФП
Рисунок. Тактика профілактики тромбоемболічних ускладнень при ФП
Примітки: ОАК – оральні антикоагулянти, НОАК – непрямі оральні антикоагулянти, АВК – антагоністи вітаміну К, ФР – фактори ризику, TTR – відсоток днів у терапевтичному вікні при прийманні непрямих антикоагулянтів (варфарину) при цільовому міжнародному нормалізованому відношенні 2,0-3,0.
Контроль факторів ризику і супутніх патологій
Контроль факторів ризику й ефективне лікування коморбідних захворювань, зокрема артеріальної гіпертензії (АГ), є невід’ємною частиною терапії осіб із ФП, оскільки їхня наявність ускладнює перебіг ФП. Upstream-терапія (від англ. upstream – проти течії) – профілактика розвитку та рецидивування ФП шляхом призначення препаратів, дія яких спрямована на попереджання або уповільнення ремоделювання міокарда внаслідок АГ, серцевої недостатності (СН), процесів запалення та фіброзу. Тобто це лікування проти перебігу захворювань, що спричиняють виникнення морфологічних і електрофізіологічних змін, які стають субстратом розвитку та прогресування ФП. З метою upstream-терапії зазвичай призначають блокатори активності ренін-ангіотензин-альдостеронової системи, як-то блокатори рецепторів ангіотензину II (БРА) або інгібітори ангіотензинперетворювального ферменту (іАПФ), статини та блокатори мінералокортикоїдних рецепторів.
Доповідач зазначив, що антигіпертензивну терапію слід починати із двох молекул у вигляді фіксованих комбінацій, таких як БРА або іАПФ + блокатор кальцієвих каналів (БКК) чи діуретик. Хворим на АГ 1-го ступеня із низьким ризиком та систолічним артеріальним тиском (САТ) <150 мм рт ст., пацієнтам віком >80 років або тендітним хворим може бути рекомендовано монотерапію (Williams et al., 2018). Якщо початкове лікування неефективне, слід перейти на потрійну комбінацію в одній таблетці: іАПФ/БРА + БКК + діуретик (ESC/ESH, 2018).
Статини рекомендовані як препарати першого вибору в пацієнтів із хронічним коронарним синдромом (I, А). З метою первинної (I, С) та вторинної (I, А) профілактики хворим із дуже високим ризиком рекомендоване зниження рівня холестерину ліпопротеїнів низької щільності (ХС ЛПНЩ) та >50% від початкового, а також цільовий рівень ХС ЛПНЩ <1,4 ммоль/л.
Пацієнтам із СН зі зниженою ФВ, які залишаються симптомними незважаючи на лікування іАПФ або БРА (за непереносимості іАПФ) і β-блокаторами, рекомендоване призначення антагоністів мінералокортикоїдних рецепторів для зниження ризику госпіталізацій із приводу СН і смерті (І, А).
Одним із яскравих представників БРА є валсартан, який знижує смертність внаслідок СН та ІМ на 33 та 25% відповідно, а також ризик розвитку цукрового діабету на 23% у пацієнтів з АГ та високим ризиком кардіальних подій (Julius et al., 2004; Heffer et al., 2003).
На вітчизняному ринку привертають увагу фіксовані комбінації з валсартаном виробництва фармацевтичної фірми «Дарниця» – Тіара Дуо® (валсартан + гідрохлортіазид) і Тіара Тріо® (валсартан + гідрохлортіазид + амлодипін).
Кожен компонент препарату Тіара Тріо® знижує ризик інсульту та СС-ускладнень. Трикомпонентна комбінація на основі валсартану є універсальною для пацієнтів із супутньою патологією та сприяє кращому комплаєнсу (Міщенко та співавт., 2018).
У відкритому рандомізованому клінічному дослідженні порівнювали ефективність лікарського засобу Тіара Тріо® з оригінальним препаратом (Ко-Ексфорж) аналогічного складу у хворих на АГ 2‑3-го ступеня. Досягнення цільового АТ спостерігалося у 81,4% осіб при використанні препарату Тіара Тріо® та 75,6% – контрольної групи. Побічні ефекти були відсутні в обох групах у 95,6% учасників (Дзяк та співавт., 2016).
Професор О.С. Сичов нагадав про результати дослідження 2018 р., проведене разом із колегами, в якому оцінювали ефективність та безпеку застосування препарату Тіара Тріо® у пацієнтів із порушеннями ритму та АГ. Автори дійшли висновків, що зменшення числа аритмій на тлі приймання даного препарату зумовлене його впливом на САТ, діастолічний АТ (ДАТ), толерантність до фізичного навантаження та вегетативний баланс. Це підтверджує той факт, що комбінація із трьох препаратів має високу антигіпертензивну ефективність та чинить антиаритмічну дію.
Проблемні питання використання діуретиків у пацієнтів з АГ
 У доповіді «Тримаємо баланс між ефективністю та безпекою: проблемні питання використання діуретиків у пацієнтів з артеріальною гіпертензією» висвітлено актуальні підходи до терапії кардіологічного пацієнта із супутньою патологією з погляду кардіолога та ревматолога. Наукова співробітниця відділу гіпертонічної хвороби ННЦ «Інститут кардіології ім. акад. М.Д. Стражеска» НАМН України, к. мед. н. Олена Олександрівна Матова навела клінічний випадок із власного практичного досвіду.
У доповіді «Тримаємо баланс між ефективністю та безпекою: проблемні питання використання діуретиків у пацієнтів з артеріальною гіпертензією» висвітлено актуальні підходи до терапії кардіологічного пацієнта із супутньою патологією з погляду кардіолога та ревматолога. Наукова співробітниця відділу гіпертонічної хвороби ННЦ «Інститут кардіології ім. акад. М.Д. Стражеска» НАМН України, к. мед. н. Олена Олександрівна Матова навела клінічний випадок із власного практичного досвіду.
Пацієнт П., 51 рік. Звернувся до лікаря через неконтрольовану АГ та із підозрою на резистентну АГ (РАГ).
Скарги. АТ 140‑150/100 мм рт. ст., іноді підвищення до 180/110 мм рт. ст., головний біль, задишка при фізичному навантаженні.
Анамнез захворювання. АТ уперше підвищився у 35 років. У 2018 р. встановлено діагноз гіпертонічної хвороби ІІ ст., 2-го ст., СН І, ризик високий.
Супутня патологія. Ожиріння ІІ ст., комбінована дисліпідемія, подагра.
Спадковість. У батька АГ, ішемічна хвороба серця, ІМ у віці 51 рік.
Шкідливі звички. Тютюнокуріння.
Лікування. На час огляду – бісопролол по 2,5 мг/добу, фіксована комбінація 160/10 мг/добу валсартану/амлодипіну, 0,2 мг/добу моксонідину, каптопрес при зростанні АТ, алопуринол, статини епізодично.
Лекторка звернула увагу, що приймання чотирьох класів антигіпертензивних препаратів, які не дають належного ефекту, наводять на думку про наявність у пацієнта РАГ.
Справжня РАГ має місце у 12‑18% осіб з АГ, вторинна – у 6‑9%. Найчастіше лікарі стикаються із псевдорезистентністю, до основних факторів якої належать неоптимальне лікування, відсутність комплаєнсу, АГ білого халата (Carey et al., 2018).
Лабораторні дані. Креатинін до лікування – 125 мкмоль/л, швидкість клубочкової фільтрації – 57 мл/хв/1,73 м2, сечова кислота (СК) – 536 мкмоль/л. Через високий рівень СК можна зробити припущення про нерегулярне приймання пацієнтом алопуринолу.
Інструментальні обстеження. ЕхоКГ: концентрична гіпертрофія ЛШ, індекс маси міокарда ЛШ – 128 г/м2, відносна товщина стінки – 0,52. Гіпокінезії/дискінезії стінок ЛШ не виявлено, ФВ збережено (64%).
За рекомендаціями ESC/ESH (2018) щодо менеджменту пацієнтів з АГ, у разі неефективності подвійної фіксованої комбінації слід розглянути підвищення дози препарату.
Слід зауважити, що даний пацієнт вже приймає валсартан/амлодипін в одній таблетці у дозі 160/10 мг/добу. Тож у такому випадку доцільно призначити потрійну фіксовану комбінацію (іАПФ/БРА + БКК + діуретик (або петльовий).
Рекомендації. Застосування потрійної фіксованої комбінації як метод подолання резистентності до лікування:
- Тіара Тріо® (10 мг амлодипіну / 12,5 мг гідрохлортіазиду / 160 мг валсартану);
- Превентор (діюча речовина – розувастатин) у дозі 10 мг.
Результати лікування. При контрольному огляді через 2 місяці офісний АТ – 132/78, середньодобовий АТ – 124/76 мм рт. ст.
Олена Олександрівна зауважила, що препарат Тіара Тріо® було успішно застосовано для лікування пацієнтів з імовірною резистентною АГ після невдалої попередньої терапії. За оцінками, у 50% випадків вдалося нормалізувати як офісний, так і амбулаторний АТ: зниження офісного САТ/ДАТ на 30/21 мм рт. ст., денного САТ/ДАТ на 23/13 мм рт. ст. та нічного АТ/ДАТ на 25/14 мм рт. ст. відповідно.
Аспекти діагностики та контролю гіперурикемії
.jpg) Старший науковий співробітник відділу некоронарогенних хвороб серця та клінічної ревматології ННЦ «Інститут кардіології ім. акад. М.Д. Стражеска» НАМН України, к. мед. н. Олена Олексіївна Гарміш присвятила свій виступ діагностиці та контролю гіперурикемії на прикладі пацієнта П. із попереднього клінічного кейса. Слід зазначити, що гіперурикемія – незалежний предиктор СС-смертності у хворих на АГ при рівні СК >5,6 мг/дл (333 мкмоль/л) (Virdis et al., 2020).
Старший науковий співробітник відділу некоронарогенних хвороб серця та клінічної ревматології ННЦ «Інститут кардіології ім. акад. М.Д. Стражеска» НАМН України, к. мед. н. Олена Олексіївна Гарміш присвятила свій виступ діагностиці та контролю гіперурикемії на прикладі пацієнта П. із попереднього клінічного кейса. Слід зазначити, що гіперурикемія – незалежний предиктор СС-смертності у хворих на АГ при рівні СК >5,6 мг/дл (333 мкмоль/л) (Virdis et al., 2020).
Доповідачка доповнила анамнез хворого такими симптомами: маніфестація подагри у 45 років, повторний напад – у 47 років, протягом трьох років спостерігалося до трьох нападів на рік. Із цього приводу пацієнт приймає алопуринол у дозі 300 мг/добу епізодично впродовж двох років. У 2020 р. мали місце три напади подагри; рівень СК – 526 мкмоль/л.
У настанові Американської колегії ревматологів (ACR, 2020) із лікування подагри умовно рекомендовано заміну одного інгібітора ксантиноксидази на інший (замість додавання урикозуричного агента) за таких умов:
- високого рівня СК (>357 мкмоль/л) на тлі застосування максимально переносимих доз інгібітора ксантиноксидази (800 мг/добу алопуринолу);
- частих загострень подагри (понад два на рік) чи персистентних підшкірних тофусів.
На основі цих рекомендацій пацієнту замінено алопуринол на фебуксостат (Ефстат) по 40 мг/добу з титруванням дози до 80 мг/добу. Через три місяці лікування рівень СК знизився до 345 мкмоль/л.
Антигіпертензивна терапія також була ефективною: через три місяці приймання препарату Тіара Тріо® офісний АТ пацієнта становив 132/78 мм рт. ст., середньодобовий АТ за даними амбулаторного моніторування – 124/76 мм рт. ст.
Таким чином, наведений клінічний випадок є яскравим прикладом ефективності індивідуального підходу до ведення коморбідного пацієнта. Вагомим фактором успіху лікування є позитивний комплаєнс, що не в останню чергу зумовлений зменшенням кратності приймання ліків за рахунок препарату Тіара Тріо®.
Підготував Денис Cоколовський
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 1 (74) 2021 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....




