Ефективність антигіпертензивних препаратів як монотерапії або у складі комбінованого лікування: метааналіз клінічних досліджень
Вибір антигіпертензивного препарату має ґрунтуватися на його здатності знижувати рівень артеріального тиску (АТ), що є основним фактором для уникнення розвитку серцево-судинних (СС) ускладнень у пацієнтів з артеріальною гіпертензією (АГ). Антигіпертензивну дію різних методів лікування аналізували в багатьох дослідженнях. Проте на сьогодні відносну ефективність антигіпертензивних засобів та їх комбінацій недостатньо добре вивчено через порівняння в межах одного дослідження лише двох препаратів, комбінацій чи стратегій терапії, неоднорідність груп хворих та різницю між результатами. Тож M.A. Paz et al. виконали систематичний огляд і метааналіз рандомізованих клінічних досліджень з метою оцінки зниження АТ на тлі антигіпертензивного лікування та характеристик пацієнтів, які впливають на терапевтичну відповідь. Пропонуємо до вашої уваги ключові положення результатів роботи, опубліковані у виданні Medicine (2016; 95: 30).
На даний час доступні результати низки метааналізів клінічних досліджень антигіпертензивних засобів, але їх здатність визначити значущі клінічні відмінності між ліками була поставлена під сумнів (Baguet et al., 2007; Peverill, 2005). Дослідження були обмежені певними препаратами, а оцінку комбінацій не проводили, або ж це був простий метааналіз (без урахування детальних характеристик пацієнтів та/або ліків), що ускладнювало узагальнення результатів.
У рекомендаціях щодо ведення пацієнтів з АГ зазначено класи антигіпертензивних засобів без деталізації даних для конкретних препаратів. Проте не всі препарати одного класу мають однакову антигіпертензивну ефективність, та їх вибір може потенційно вплинути на ймовірність досягнення контролю АТ.
Тож з огляду на вищевказане, важливо визначити антигіпертензивну клінічну ефективність найчастіше використовуваних антигіпертензивних засобів та їх комбінацій, а також характеристики пацієнтів, що пов’язані з кращою чи гіршою відповіддю на терапію. Ці дані допоможуть клініцистам обрати найбільш оптимальне лікування завдяки можливості прогнозування відповіді хворого на конкретний препарат.
У цьому контексті M.A. Paz et al. (2016) виконали систематичний огляд і метааналіз рандомізованих клінічних досліджень (Blood pressure-lowering effects of Anti-hyperTensive drugs and combinations: Meta-regression of published clinical trials: ATOM study), метою яких була оцінка зниження АТ на тлі найчастіше застосовуваних препаратів для лікування АГ, з урахуванням релевантних клінічних показників. Крім того, автори мали на меті з’ясувати, чи існують клінічні/фенотипові ознаки, що пов’язані зі ступенем зниження АТ, при застосуванні конкретних класів ліків.
Матеріали й методи
Пошук даних та критерії включення/виключення
Автори виконали систематичний пошук у базах даних MEDLINE та Кокранівського центрального реєстру контрольованих досліджень, а також аналіз публікацій для виявлення робіт, в яких основною метою було визначення антигіпертензивної ефективності препаратів. Із 779 відібраних досліджень до метааналізу увійшло 208, які відповідали всім критеріям включення.
Серед критеріїв включення були визначені:
- подвійне сліпе, рандомізоване клінічне дослідження з популяцією ≥50 пацієнтів або ж ≥25, якщо був передбачений перехресний дизайн;
- спостереження тривалістю не менш ніж вісім тижнів;
- доступність даних, необхідних для проведення метааналізу.
Критеріями виключення були: клінічні дослідження, проведені в окремих групах пацієнтів з АГ, як-от діабетики, пацієнти з резистентною АГ, ті, хто не відповідав на попереднє лікування конкретним препаратом у тому ж дослідженні, особи із хронічним захворюванням нирок; дослідження, в яких бракувало даних щодо зниження АТ або дозувань препаратів у різні періоди терапії; клінічні дослідження, основними результатами яких були загальна смертність, летальні випадки через СС-ускладнення або розвиток субклінічних судинних патологій.
Збір даних та синтез/аналіз якості
В усіх дослідженнях для кожної групи лікування були зібрані наступні дані (змінні):
- кількість включених пацієнтів, вік, стать, етнічна належність;
- вихідний систолічний (САТ) та діастолічний АТ (ДАТ) – середні значення / стандартне відхилення (СВ) та кінцеві показники наприкінці визначеного періоду, зокрема перед титруванням доз;
- вихідна та кінцева частота серцевих скорочень; доза препарату на кожному етапі спостереження;
- індекс маси тіла (ІМТ);
- загальна тривалість дослідження;
- наявність або відсутність цукрового діабету.
Сумарний середній показник являв собою середнє зниження рівня САТ і ДАТ на тлі застосування кожного препарату або комбінації. Передбачуваний ризик систематичної похибки у дослідженнях визначали за допомогою тесту Еггера (Egger et al., 1997). P-значення точки перетину для кожної групи ліків у монотерапії та комбінації становило р>0,10, що підтверджувало відсутність систематичної похибки в оцінюваних публікаціях.
Гетерогенність даних аналізували за допомогою коефіцієнта невизначеності I2 (Thorlund et al., 2012). Оскільки загалом було виявлено значну неоднорідність даних, показники зниження АТ поєднували за допомогою моделі випадкових ефектів, яка дозволяє оцінити гетерогенність як всередині одного, так і між кількома дослідженнями (Der Simonian, Laird, 1986).
З метою отримання більш однорідних даних автори провели аналіз окремих фармакологічних підгруп, розподіливши їх за класом та/або дозою (низькою, середньою, високою) для кожного препарату. Аналіз чутливості проводили для визначення мінімальної кількості змінних для контролю гетерогенності у більшості випадків. Із метою контролю даних застосовували метод баєсівського метарегресійного аналізу, до якого були включені скореговані вихідний АТ, доза препаратів, вік та кількість пролікованих осіб.
Антигіпертензивна ефективність препаратів у режимі монотерапії
Зниження АТ загалом було зіставним у різних фармакологічних групах, однак аналіз препаратів, застосовуваних у монотерапії, показав певні розбіжності між ними. Так, для більшості препаратів середнє зниження САТ становило 10‑15 мм рт. ст., для двох (лізиноприлу та верапамілу) – менш ніж 10 мм рт. ст. та ще для двох – більш ніж 15 мм рт. ст. (бісопрололу й олмесартану).
Що стосується ДАТ, переважна кількість ліків сприяли зниженню середнього показника на 5‑10 мм рт. ст., як-то гідрохлортіазид (ГХТЗ), індапамід, атенолол, метопролол, небіволол, амлодипін, фелодипін, верапаміл, дилтіазем, каптоприл, раміприл, еналаприл, лізиноприл, спіраприл, квінаприл, лозартан, валсартан, ірбесартан, кандесартан, телмісартан, тоді як ніфедипін, еналаприл, трандолаприл, олмесартан та бісопролол – на 10‑14 мм рт. ст.
Ефективність антигіпертензивних препаратів як монотерапії або у складі комбінованого лікування: метааналіз клінічних досліджень
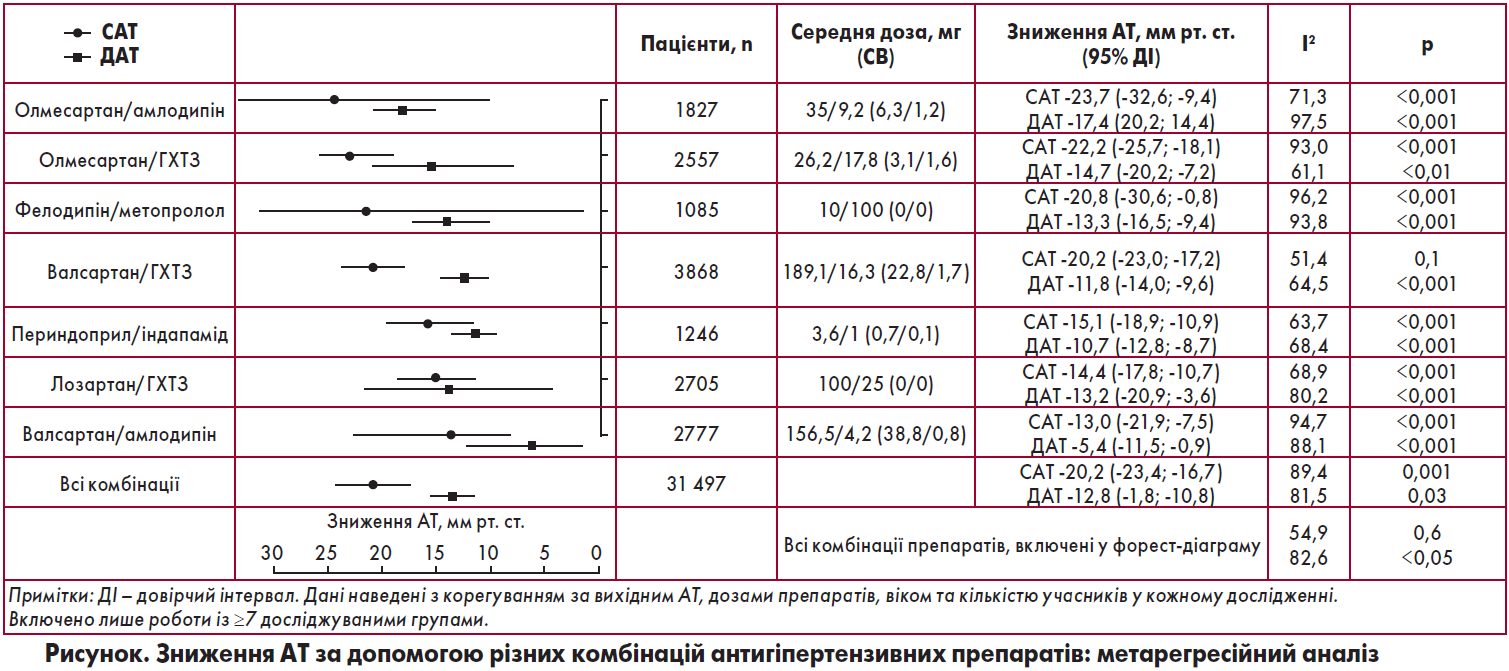
Антигіпертензивна ефективність комбінацій препаратів
Середнє зниження САТ при використанні досліджуваних комбінацій становило 20,2 мм рт. ст., при цьому найменш значуще – при лікуванні валсартаном/амлодипіном, лозартаном/ГХТЗ та периндоприлом/індапамідом. Найсуттєвішого зниження рівня САТ – більш ніж на 20 мм рт. ст. – було досягнуто на тлі застосування комбінацій олмесартану/амлодипіну, олмесартану/ГХТЗ, фелодипіну/метопрололу та валсартану/ГХТЗ; середнє зниження ДАТ становило 12,8 мм рт. ст. Усі досліджувані комбінації ліків знижували ДАТ більш як на 10 мм рт. ст., за винятком валсартану та амлодипіну, коли показник був -5,4 мм рт. ст. Тільки при застосуванні комбінації олмесартану й амлодипіну спостерігалося зниження ДАТ більш ніж на 15 мм рт. ст.
Антигіпертензивну ефективність різних комбінацій препаратів представлено на рисунку.
Характеристика пацієнтів відповідно до зниження АТ
Загалом жіноча стать та ІМТ >25 кг/м2 були пов’язані зі зниженням САТ/ДАТ, більшим за середнє зменшення (-13,0/-9,8 мм рт. ст.). Афроамериканська раса асоціювалася з меншим, ніж середній показник, зниженням АТ. Щодо різних класів антигіпертензивних засобів, у жінок спостерігалося виразніше зниження АТ на тлі приймання тіазидних діуретиків, блокаторів рецепторів ангіотензину (БРА) та комбінацій препаратів (середнє зниження АТ на 19,5/13,2 мм рт. ст.) порівняно з чоловіками. Підвищення ІМТ корелювало з більш значущим зниженням АТ у хворих при лікуванні БРА, блокаторами кальцієвих каналів (БКК) та комбінаціями препаратів порівняно з пацієнтами із нормальним ІМТ. Серед афроамериканців було виявлене менш виразне зниження АТ при лікуванні β-блокаторами порівняно з іншими етнічними групами.
Обговорення
Основні результати систематичного огляду та метааналізу частково узгоджуються з рекомендаціями Європейського товариства з гіпертензії / Європейського товариства кардіологів (ESH/ESC) та звітом Восьмого об’єднаного національного комітету (JNC‑8) із приводу того, що зниження АТ на тлі монотерапії антигіпертензивними засобами обмежене (James et al., 2014). Для досягнення більшого зниження АТ доцільно застосовувати комбінації препаратів, що підтверджено у згаданих вище документах.
Крім того, у настановах Національного інституту охорони здоров’я і досконалості медичної допомоги Великої Британії (NICE) та ESC рекомендований поетапний фармакологічний підхід без початку комбінованого лікування (Krause et al., 2011). Проте слід зауважити, що незначна частка пацієнтів досягає зниження АТ при застосуванні такої стратегії терапії, та більшість хворих все ж таки потребують призначення комбінованого лікування.
Було проведено кілька досліджень, в яких порівнювали ефективність найчастіше використовуваних антигіпертензивних препаратів. Метааналіз M.A. Paz et al. (2016) продемонстрував результати, подібні до отриманих J.P. Baguet et al. (2007) щодо ГХТЗ, амлодипіну та еналаприлу, а також різного зниження АТ на тлі приймання атенололу, лізиноприлу, верапамілу та дилтіазему. Однак ці дослідження були включені до простого метааналізу за відсутності метарегресії, а дані корегувалися лише за кількістю учасників, без урахування інших важливих характеристик, як-то АТ на момент включення у дослідження.
Крім того, проведене дослідження показує варіабельність впливу різних антигіпертензивних препаратів щодо зниження рівня САТ і ДАТ незважаючи на зіставний ефект у межах більшості класів. Тож для оцінки найліпшої відповіді пацієнта на антигіпертензивне лікування для досягнення терапевтичної мети необхідно враховувати відмінності між окремими препаратами одного класу. За результатами дослідження, найменше зниження АТ спостерігалося при використанні верапамілу та лізиноприлу порівняно з іншими препаратами. Найбільшу ефективність показали олмесартан і бісопролол. Отримані докази узгоджуються з даними метааналізу (n=4892), за якими олмесартан продемонстрував кращий ефект у зниженні АТ, ніж лозартан і валсартан (Wang et al., 2012).
Було доведено, що всі проаналізовані комбінації лікарських засобів забезпечували зниження рівня САТ >20 мм рт. ст. і ДАТ >10 мм рт. ст. Тож їх можна розглядати як стратегію першого вибору, якщо метою терапії є подібне зниження АТ. Деякі комбінації препаратів асоціювалися з суттєвішим зниженням АТ, ніж інші, що слід враховувати при прийнятті рішення щодо оптимального лікування.
Окрім того, зниження АТ варіювало залежно від певних фенотипових характеристик популяції. Так, афроамериканська раса та нормальна вага були пов’язані з гіршою відповіддю на антигіпертензивні препарати. Жінки демонстрували кращу відповідь на антигіпертензивні засоби загалом і тіазидні діуретики, БРА та їх комбінації зокрема. Agarwal et al. (2013) також показали, що жінки мали кращу відповідь на комбінації препаратів (БКК + олмесартан і тіазидні діуретики + олмесартан), ніж чоловіки.
На додаток, М.А. Weber et al. (2013) виявили вищу серцево-судинну захворюваність та смертність у пацієнтів з ожирінням, які отримували беназеприл/ГХТЗ, порівняно з особами із нормальною вагою; ці відмінності зникли, коли хворі застосовували беназеприл/амлодипін. Результати поточного метарегресійного аналізу показали тісний зв’язок між ІМТ >25 кг/м2 та загальним зниженням АТ, а також між ІМТ >25 кг/м2 та зниженням АТ на тлі лікування БКК, БРА та їх комбінаціями. Було виявлено, що пацієнти з надмірною вагою краще відповідали на комбіноване антигіпертензивне лікування порівняно з іншими когортами хворих. Це слід враховувати при виборі оптимальної терапії для таких пацієнтів.
Зазвичай антигіпертензивну комбіновану терапію рекомендовано починати не лише при АГ 2-го ступеня, але й у пацієнтів із високим серцево-судинним ризиком, пов’язаним із наявністю факторів ризику, хронічних захворювань нирок або субклінічних судинних патологій. Згідно з результатами поточного метааналізу, цю рекомендацію, імовірно, слід поширити на осіб з ожирінням.
Висновки
Систематичний огляд та метааналіз M.A. Paz et al. (2016) були присвячені оцінці зниження АТ, досягнутого за допомогою найчастіше використовуваних препаратів для лікування АГ. Отримані результати показали, що очікуване середнє зниження АТ при монотерапії загалом становило 10‑15 мм рт. ст. для САТ і 8‑10 мм рт. ст. для ДАТ. Застосування комбінацій препаратів у середніх/високих дозах забезпечувало зниження АТ на 20‑25/10‑15 мм рт. ст. Було виявлено, що зниження рівня САТ/ДАТ більш ніж на 20/10 мм рт. ст. навряд чи вдасться досягти на тлі монотерапії.
Таким чином, усі проаналізовані комбінації антигіпертензивних засобів забезпечували краще зниження АТ порівняно з монотерапією. Найбільш значущого зниження рівня САТ – більш ніж на 20 мм рт. ст. – було досягнуто на тлі застосування комбінацій олмесартану/амлодипіну, олмесартану/ГХТЗ, фелодипіну/метопрололу та валсартану/ГХТЗ, при цьому середнє зниження ДАТ становило 12,8 мм рт. ст. Отримані дані можуть бути застосовані до широкої популяції хворих незалежно від дози, вихідного АТ та віку.
Також було підтверджено, що хоча всі класи антигіпертензивних засобів сприяють зіставному зниженню АТ, існують клінічно значущі відмінності для окремих препаратів. Це має бути враховано в настановах щодо ведення пацієнтів з АГ, оскільки загальна рекомендація стосовно класу ліків може призвести до призначення недостатньо ефективного препарату для досягнення терапевтичних цілей. Також були виявлені фенотипічні характеристики, як-то стать, етнічна належність чи ІМТ, від яких залежить відповідь пацієнтів на антигіпертензивну терапію. Ці дані можуть сприяти точнішому корегуванню рекомендацій із лікування хворих на АГ. Також вони мають бути враховані у майбутніх дослідженнях, спрямованих на вивчення ефективності персоналізованого лікування, разом із профілем серцево-судинного ризику пацієнта та наявністю або відсутністю субклінічних судинних захворювань.
Довідка «ЗУ»
Метааналіз поєднує результати багатьох наукових досліджень шляхом проведення їх статистичної оцінки. Така методика аналізу даних дозволяє точно визначити вплив різних методів терапії, отримати чітку картину щодо ефективності та безпеки препаратів завдяки систематизованому узагальненню досліджень та великим вибіркам пацієнтів. Як наслідок, можна отримати дані належної якості та високої доказовості.
Від описового огляду метааналіз відрізняється тим, що являє собою кількісну систематичну оцінку результатів досліджень та виконаний за спеціальним алгоритмом. До того ж переваги метааналізу найбільш очевидні тоді, коли результати індивідуальних досліджень є суперечливими або розмір кожного проєкту надто малий, а організація масштабніших неможлива за різних причин. Таким чином, результати метааналізу клінічних досліджень проводять для отримання клінічних доказів найвищого ступеня якості.
За результатами систематичного огляду та метааналізу Paz et al. (2016), продемонстровано клінічну ефективність низки антигіпертензивних препаратів та їх комбінацій. Відповідно до рекомендацій Європейського товариства кардіологів та Європейського товариства з гіпертензії (ESC/ESH, 2018), для початкового лікування АГ у більшості пацієнтів переважно застосовують двокомпонентну терапію (один комбінований препарат). Терапія ≥2 антигіпертензивними засобами, що містяться в одній таблетці, демонструє більшу користь порівняно з вільними комбінаціями. Таке лікування сприяє успішнішому контролю АТ та, відповідно, підвищує комплаєнс пацієнтів.
Підготувала Олена Коробка
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 2 (75) 2021 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....