«Сходинки» бронхіальної астми для пацієнтів України: подорож від низу до верху
19 жовтня 2017 року в Києві пройшла науково-практична конференція ХІ Національний астма-конгрес «Цільове застосування сучасних можливостей діагностики та лікування в ефективному веденні бронхообструктивних захворювань у загальній та спеціалізованій медичній практиці». У ході сателітного симпозіуму «Подорож сходинками бронхіальної астми» відбулося конструктивне фахове обговорення питань ефективної терапії астми та шляхів підвищення доступності високоякісного лікування для пацієнтів.
 Про соціально чутливу проблему реімбурсації ліків хворим, що страждають на бронхіальну астму (БА), у своїй доповіді докладно розповів завідувач кафедри пропедевтики внутрішньої медицини Вінницького національного медичного університету ім. М.І. Пирогова, доктор медичних наук, професор Юрій Михайлович Мостовой.
Про соціально чутливу проблему реімбурсації ліків хворим, що страждають на бронхіальну астму (БА), у своїй доповіді докладно розповів завідувач кафедри пропедевтики внутрішньої медицини Вінницького національного медичного університету ім. М.І. Пирогова, доктор медичних наук, професор Юрій Михайлович Мостовой.
– У березні цього року в Україні з’явився наказ Міністерства охорони здоров’я (МОЗ) № 298 «Про затвердження форми Реєстру лікарських засобів, вартість яких підлягає відшкодуванню», що стосується пацієнтів із серцево-судинними захворюваннями, цукровим діабетом 2 типу та БА.
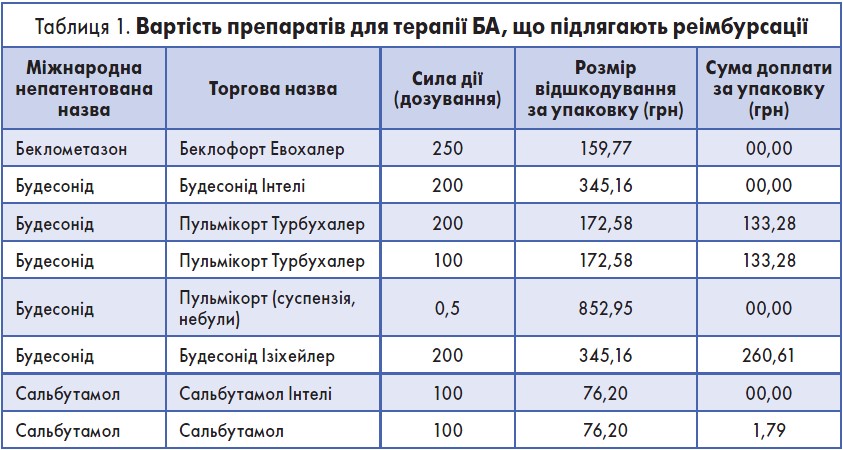
Відповідно до цього наказу стосовно БА реімбурсації підлягали 3 лікарські сполуки: беклометазон, будесонід та сальбутамол. Подив фахівців викликала відсутність у переліку на відшкодування фіксованих комбінацій для лікування БА ІКС/БАТД (інгаляційний кортикостероїд/β2-агоніст тривалої дії). Головною передумовою до запуску програми «Доступні ліки» з урахуванням рекомендацій Всесвітньої організації охорони здоров’я (ВООЗ) було створення Національного реєстру таких основних лікарських засобів, які мають обґрунтовану доказову базу своєї ефективності.
26 липня 2017 року був виданий наказ МОЗ № 856 про оновлений «Реєстр лікарських засобів, вартість яких підлягає відшкодуванню при БА». У список на реімбурсацію було додано будесонід у формі дозованого порошку для інгаляцій (100 і 200 мкг/доза) – Пульмікорт Турбухалер та суспензії (0,5 мг/мл, небули по 2 мл) – Пульмікорт суспензія. Треба зазначити, що Пульмікорт суспензія повністю підлягає відшкодуванню і відпускається пацієнтам без доплати. Враховуючи особливості цього препарату, внесення його в Реєстр має важливе соціальне значення.
Актуальність внесення цього препарату в Реєстр лікарських засобів, що підлягають реімбурсації, підкреслює і той факт, що Пульмікорт суспензія – єдиний інгаляційний глюкокортикостероїд (ІГКС), який застосовується для небулайзерної терапії БА у дітей від 6 міс. Препарат добре зарекомендував себе як при лікуванні загострень, так і для підтримуючої терапії БА, у тому числі у вагітних.
Таким чином, можливість повної або часткової реімбурсації перерахованих вище препаратів дозволяє суттєво підвищити доступність ефективної терапії БА та комплаєнс у всіх групах пацієнтів.
До початку реалізації програми реімбурсації існували певні гіпотетичні очікування:
- Збільшення загальної кількості звернень хворих на БА.
- Збільшення кількості пацієнтів із БА, що вперше звернулися до сімейного лікаря (раніше вони лікувалися в алерголога, пульмонолога, у приватних лікарів або займалися самолікуванням).
- Суттєве зростання призначення базисної терапії БА.
Первинний аналіз втілення програми реімбурсації на місцевому рівні у Вінницькій області за 2017 рік проти 2016 року виявив факти, що варті уваги: динаміка продажів сальбутамолу в одній з аптечних мереж збільшилася на 68%. Але справді вражаючими стали масштаби продажів ІГКС: вони зросли на 300% порівняно з 2016 роком!
У свою чергу, загальнодержавний аналіз результатів втілення програми «Доступні ліки» показав незначне збільшення продажів ІГКС, що підлягали реімбурсації, та певне зменшення продажів фіксованих комбінацій ІГКС/БАТД, які не відшкодовувалися. При цьому виявилося, що кількість продажів БАКД у 4-5 разів перевищує продажі ІГКС та комбінації ІГКС/БАТД. Це свідчило про те, що 75% пацієнтів із БА не отримують базисної терапії.
Утім, перші кроки реімбурсації виявили й певні негативні тенденції, зокрема неготовність постачальників до потреб ринку. Препарати тимчасово зникли з аптечної мережі, що викликало стурбованість у споживачів. Також спостерігалося збільшення кількості звернень пацієнтів до сімейних лікарів для діагностики БА з метою безкоштовного отримання сальбутамолу. Але найбільше занепокоєння фахівців викликала стійка тенденція до відмови пацієнтів від базисної терапії ІГКС/БАТД та перехід на лікування сальбутамолом і будесонідом або беклометазоном. Проте відомо, що часте використання БАКД (β2-агоністи короткої дії) є фактором ризику розвитку загострень БА (Patel et al., 2013), а надмірне (≥200 доз на місяць – 1 інгалятор на місяць) – фактором ризику астма-залежної смерті (Haselkom, JACI, 2009). Зменшити частоту випадків загострень у пацієнтів з БА, які потребують для базисної терапії ІГКС/ БАТД, можна включенням до Національного реєстру препаратів на реімбурсацію фіксованої комбінації будесонід/формотерол (Симбікорт Турбухалер). Цю комбінацію ІГКС/БАТД (будесонід/формотерол) додано до переліку препаратів для лікування БА та ХОЗЛ, рекомендованих ВООЗ згідно з 20-м виданням, що був опублікований у березні цього року.
Застосування препарату Симбікорт Турбухалер у режимі SMART порівняно зі стандартними призначеннями показало зниження частоти випадків тяжких загострень на 15% і зниження ризику збереження неконтрольованої астми на 19%, зменшення стероїдного навантаження на 27% та збільшення шансів на досягнення контролю на 29%.
Отже, з огляду на реалії втілення механізму відшкодування вартості препаратів, що застосовуються при БА, для удосконалення програми реімбурсації потрібно:
- Внести до Реєстру фіксовану комбінацію ІГКС/БАТД будесонід/формотерол, що відповідає рекомендаціям ВООЗ.
- Продовжувати здійснювати просвітницьку роботу серед сімейних лікарів та пацієнтів стосовно раціонального лікування БА, а саме призначення базисної терапії.
- Застерігати хворих на БА щодо неконтрольованого застосування ними сальбутамолу.
 Актуальним питанням сучасної терапії БА присвятила свій виступ член-кореспондент НАМН України, ректор Дніпропетровської медичної академії, доктор медичних наук, професор Тетяна Олексіївна Перцева.
Актуальним питанням сучасної терапії БА присвятила свій виступ член-кореспондент НАМН України, ректор Дніпропетровської медичної академії, доктор медичних наук, професор Тетяна Олексіївна Перцева.
– При лікуванні БА в сучасних умовах все одно виникають бар’єри, такі як:
- недостатній контроль перебігу захворювання;
- схильність надмірно покладатися на препарати для полегшення симптомів;
- низький рівень прихильності пацієнтів до базисної терапії;
- недостатній рівень обізнаності хворих.
Треба зазначити, що ці бар’єри заважають досягти контролю на всіх ступенях БА. Результати трьох великих досліджень, проведених у різних країнах, продемонстрували, що близько 50% хворих на БА не досягають контролю на тлі лікування (Fuhlbrigge A.L. et al., 2009; Demoly Р. et al., 2012; Reddel Н.К. et al., 2015).
Контроль БА залежить від ступеня терапії. У ході дослідження MAGIC (n=624) було виявлено, що частота випадків неконтрольованої астми збільшувалася зі зростанням ступенів лікування (з 1-го по 5-й за GINA). Так, на 1-му ступені контрольована астма спостерігалась у 19,5% пацієнтів, тоді як на 5-му – тільки у 4%. Водночас частота випадків неконтрольованої астми на 5-му ступені терапії досягала 64% від загальної кількості пацієнтів з групи дослідження.
 Встановлено, що хворі на БА відзначаються низьким рівнем комплаєнса на тлі лікування ІГКС. Так, прихильність до щоденного прийому ІГКС проявили від 20 до 73% пацієнтів, а 24-69% хворих на БА приймали ІГКС у дозах, нижчих за рекомендовані (M.G. Cochrane, Chest. 2000). Результати дослідження R. Horne і співавт. (2007) продемонстрували, що 30% пацієнтів не використовують призначені препарати належним чином, а А. Gillissen і G. Lehceier зазначили, що побічних ефектів від застосування ІГКС побоюються 42% дорослих і 10% підлітків (Corticophobia in Asthma, Med Klin (Munich), 2003).
Встановлено, що хворі на БА відзначаються низьким рівнем комплаєнса на тлі лікування ІГКС. Так, прихильність до щоденного прийому ІГКС проявили від 20 до 73% пацієнтів, а 24-69% хворих на БА приймали ІГКС у дозах, нижчих за рекомендовані (M.G. Cochrane, Chest. 2000). Результати дослідження R. Horne і співавт. (2007) продемонстрували, що 30% пацієнтів не використовують призначені препарати належним чином, а А. Gillissen і G. Lehceier зазначили, що побічних ефектів від застосування ІГКС побоюються 42% дорослих і 10% підлітків (Corticophobia in Asthma, Med Klin (Munich), 2003).
Отже, з огляду на вищенаведене, сьогодні довгостроковими цілями терапії БА є:
- досягнення ефективного контролю симптомів і підтримка нормального рівня фізичної активності пацієнтів;
- мінімізація майбутніх ризиків загострень, незворотності бронхообструкції та розвитку небажаних явищ від лікарських засобів.
Слід зазначити, що згідно з міжнародними стандартами та рекомендаціями сьогодні в Україні є все необхідне для успішного лікування як легкої, так і тяжкої форми БА.
Легка БА наявна у 40-75% з 300 млн хворих на БА у всьому світі. Проте у багатьох із них відсутній контроль над захворюванням, а це означає, що вони мають ризик виникнення тяжких загострень.
Легка БА супроводжується постійним запаленням і ремоделюванням дихальних шляхів. Ці процеси варіюють за своєю інтенсивністю, тому завжди існує необхідність у протизапальній терапії.
Відповідно до Рекомендацій GINA (Global Initiative for Asthma) від 2017 року легка астма добре контролюється на 1-му і 2-му ступенях за допомогою БАКД або низьких доз ІГКС.
Зазвичай далеко не завжди пацієнти повністю усвідомлюють тяжкість захворювання, тому при позитивній динаміці вони самостійно переривають курс прийому ІГКС. Якщо симптоми не вдається повністю полегшити БАКД, хворі без консультації з лікарем самі збільшують кратність застосування сальбутамолу замість додавання ІГКС. Встановлено, що БАКД не впливають на запалення, що лежить в основі БА.
Незважаючи на те що на тяжку БА припадає лише 10% усіх випадків у структурі цього захворювання, саме тяжка астма найбільш економічно затратна.
Сучасна класифікація тяжкої БА враховує такі критерії:
1. Нелікована БА.
2. Тяжка неконтрольована астма, коли досягти контролю заважають певні фактори:
- неправильна техніка інгаляцій;
- низький комплаєнс;
- постійна експозиція алергенів;
- супутня патологія тощо.
3. Рефрактерна (резистентна) тяжка БА:
- відсутність контролю, незважаючи на високі дози ІКС/БАТД і/або системні ГКС, а також правильне лікування коморбідних станів;
- астма, що погіршується при «кроці» вниз.
Ремоделювання дихальних шляхів при тяжкій БА характеризується пошкодженням эпітелію, потовщенням базальної мембрани і гіперплазією гладком’язових клітин. Рекомендаціями GINA-2017 сучасний підхід до терапії БА передбачає застосування Симбікорту Турбухалера в режимі SMART (Symbicort Mаintenance And Reliever Therapy) на 3-5-му ступені терапії.
Як відомо, БА – це варіабельне захворювання, яке потребує постійної корекції стратегії лікування. Доцільність режиму SMART полягає в тому, що у випадку погіршення симптомів він забезпечує можливість негайного втручання із застосуванням ІГКС саме тоді, коли це потрібно, і тому здатний знижувати ризик розвитку загострень. Крім того, цей режим спрямований на покращення щоденного контролю захворювання, а також усунення як хронічного, так і динамічного запалення, спровокованого тригерами астми. Доведено, що при контакті з тригерними факторами (вірусні інфекції, алергени тощо) та наростанні симптомів застосування ІКС/БАТД (будесонід/формотерол) у режимі SMART полегшувало симптоми та знижувало ризик розвитку загострення ефективніше, ніж фіксована комбінація ІКС/БАТД та БАКД (Ankerst et al., 2005).
Враховуючи, що БА – це гетерогенне захворювання, що проявляється різними фенотипами й ендотипами, в майбутньому планується застосовувати таргетний підхід до терапії у пацієнтів з тяжкою БА, що не контролюються на високих дозах ІКС/БАТД та оральних ГКС – використання біологічних препаратів.
Найближчі перспективи терапії БА передбачають пошук нових підходів для лікування як легкої, так і тяжкої астми, доказова база для яких зараз акумулюється.
 Медикаментозний фундамент оптимального лікування та контролю БА обґрунтував у своїй доповіді завідувач кафедри фтизіатрії і пульмонології Івано-Франківського національного медичного університету, доктор медичних наук, професор Микола Миколайович Островський.
Медикаментозний фундамент оптимального лікування та контролю БА обґрунтував у своїй доповіді завідувач кафедри фтизіатрії і пульмонології Івано-Франківського національного медичного університету, доктор медичних наук, професор Микола Миколайович Островський.
– Відомо, що розвиток клінічних проявів при БА визначається запаленням та бронхоконстрикцією, що передбачає застосування протизапальної та бронхолітичної терапії.
Препарат Симбікорт Турбухалер застосовується в режимі SMART як для базисної терапії, так і «на вимогу» – для полегшення симптомів БА.
Пристрій Турбухалер було розроблено саме для забезпечення високої легеневої депозиції. Турбулентний потік, що створюється для дезагрегації порошку, дрібнить його на часточки розміром 2-4 мкм, які здатні досягати термінальних відділів дихальних шляхів. При цьому конструкція Турбухалер забезпечує ефективну доставку препарату навіть при мінімальній швидкості вдиху від 30 л/хв (Borgstrom L. et al., Eur Respir J 1994; 7: 69-73; Selroos O. et al., Treat Respir Med, 2006; 5 (5): 305-315; Borgstrom L. et al., Int J Clin Pract, December 2005, 59, 12, 1488-1495).
Формотерол є бронходилатаційною основою режиму SMART. В якості селективного агоніста β2-адренорецепторів формотерол виявляє швидкий дозозалежний бронходилатаційний ефект; після разової дози початок дії наступає протягом 1-3 хв та триває мінімум 12 год.
Доведено, що швидкість ефекту дії формотеролу є такою ж, як при застосуванні сальбутамолу (Serebrova Е., Andersson А., 2000).
За даними W. Boonsawat і співавт. (2003), у пацієнтів з тяжким загостреннями астми безпека застосування формотеролу у добовій дозі 54 мкг (за 4 год) не відрізняється від такої у сальбутамолу (12 вдихів ДАІ + спейсер).
З огляду на те що SMART-режим може передбачати до 8 інгаляцій за потребою на добу (і пацієнт сам регулює потребу в них), кардіобезпека формотеролу набуває неабиякого значення. Так, формотерол у дозі до 120 мкг/ добу не виявляв клінічно значущого впливу на серцево-судинну систему здорових дорослих добровольців, а у пацієнтів із БА безпека прийому високих доз (до 228 мкг/добу) цього препарату була співставною з такою при застосуванні високих доз сальбутамолу (Ostorm N.K., 2003).
Застосування формотеролу у добовій дозі 54 мкг (12 інгаляцій) не виявило достовірної різниці в частоті серцевих скорочень, показниках артеріального тиску, інтервалі QT, рівні глюкози та К+ порівняно з плацебо (Ankerst J. et al., 2003).
Доведено, що формотерол виявляє і позабронходилатаційний вплив. Встановлено, що ГКС-рецептори курців піддаються фосфорилюванню, через що відповідь на терапію ІГКС зменшується. Формотерол запобігає фосфорилюванню ГКС-рецепторів і, таким чином, дозволяє досягти кращого терапевтичного ефекту від застосування ІГКС (Chalmers G.W. et al., 2002, Mercado et al. 2011).
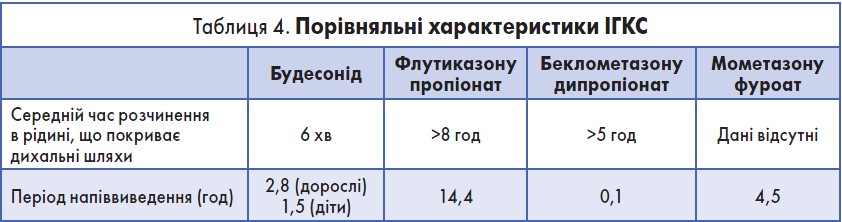
Будесонід – це ІГКС із сильною місцевою протизапальною дією. Особливістю цієї молекули є її гідрофільність, що забезпечує швидке розчинення молекули будесоніду в дихальних шляхах, що сприяє швидкому його проникненню в клітину-мішень. Середній час розчинення будесоніду в рідині, що покриває дихальні шляхи, становить 6 хв. Також будесонід має короткий період напіввиведення, тобто препарат присутній у крові короткий період часу і швидко виводиться (Derendorf Н. et al., 2006; Cerasoli F. Jr., 2006; Edsbacker S. et al., 2008).
Також відмічено, що будесонід проявляє непрямі ефекти, що сприяють зменшенню запалення:
- посилення мукоциліарного кліренсу внаслідок стимуляції аніонного транспорту в епітеліоцитах;
- посилення фагоцитарної активності макрофагів;
- зниження запальної реакції в епітелії бронхів, покращення його бар’єрної функції;
- пригнічення функції Т-клітин;
- підвищення стабільності сурфактантного білка В, зниження поверхневого натягу альвеол.Будесонід – єдиний ГКС категорії В, схвалений Управлінням з контролю за харчовими продуктами та лікарськими засобами США (Food and Drug Administration – FDA) для застосування у вагітних. Оригінальна молекула будесоніду входить до складу лінійки оригінальних препаратів компанії «АстраЗенека» в терапії БА та ХОЗЛ.
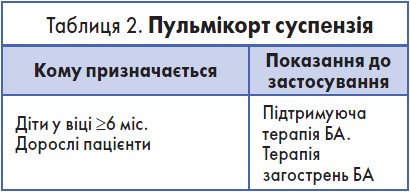
Пульмікорт (суспензія для небулайзерної терапії) застосовується для лікування загострень та для підтримуючої терапії БА у дорослих та дітей із 6 міс життя.
Пульмікорт Турбухалер – єдиний в Україні монокомпонентний ІГКС, що має в показаннях ХОЗЛ, а також застосовується для підтримуючої терапії БА у дорослих та дітей з 5 років.
Симбікорт Турбухалер призначається для підтримуючої терапії БА у дітей з 6 років та підтримуючої терапії і полегшення симптомів БА (SMART режим) у хворих з 18 років, а також в лікуванні ХОЗЛ. У курців, хворих на БА, препарат демонструє таку саму ефективність, що і у пацієнтів, які не палять.
Симбікорт Турбухалер має високий профіль безпеки, добре переноситься пацієнтами похилого віку, може застосовуватися незалежно від попереднього досвіду лікування ІГКС (Aubier et al., 2010).
Ефективність та безпека препарату Симбікорт Турбухалер підтверджені великою доказовою базою, яку було отримано під час клінічних досліджень.
Отже, досягнення контролю БА – нелегке завдання, схоже на майстерність еквілібриста, який з парасолькою в руках намагається втримати рівновагу. Проте наявність доступних сучасних фіксованих комбінацій ІГКС/БАТД (будесонід/формотерол) стало для хворих на БА не тільки рятівною «парасолькою еквілібриста», а й фундаментом терапії.
ХІ Національний астма-конгрес, на якому були розглянуті питання застосування сучасних можливостей діагностики та лікування бронхообструктивних захворювань, став небуденною подією для вітчизняного медичного середовища. Цей авторитетний форум зібрав провідних фахівців у галузях пульмонології, фтизіатрії, алергології, імунології, сімейної медицини.
Сучасні лікарські засоби для терапії БА дозволяють здійснювати таргетний підхід до лікування, досягати контролю захворювання, а також забезпечують персоналізований підхід до кожного пацієнта.
Причинами недостатньої ефективності терапії є неправильне або неадекватне застосування лікарських засобів та інгаляторів, низька прихильність пацієнтів до лікування, наявність супутньої патології, пізня діагностика та відсутність взаємодії спеціалістів на різних етапах надання медичної допомоги пацієнту.
Поширенність БА в Україні серед різних популяційних груп ставить це захворювання на один щабель із кардіоваскулярною патологією. Але найбільше занепокоєння фахівців викликають темпи зростання захворюваності на БА серед дітей. Тому рішення МОЗ про повну реімбурсацію суспензії будесоніду (Пульмікорт суспензія) набуває надзвичайного соціального значення.
Не менш значущою проблемою є й висока вартість лікування для дорослих. Внесення фіксованих комбінацій ІГКС/БАТД у Національний реєстр переліку лікарських засобів при БА та практичне втілення програми реімбурсації в Україні дозволять підвищити як ефективність терапії БА, так і прихильність пацієнтів до адекватного лікування.
Підготувала Наталія Позднякова
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 4 (41), грудень 2017 р.
СТАТТІ ЗА ТЕМОЮ Пульмонологія та оториноларингологія
Риносинусит (РС) є одним із найчастіших захворювань у первинній медичній практиці. Трьома найбільш чутливими й специфічними симптомами гострого РС є виділення з носа, закладеність носа, лицевий і головний біль. Неконтрольований гострий біль значно погіршує якість життя пацієнтів із РС: спричиняє психоемоційні розлади, знижує працездатність і соціальну активність, сприяє хронізації больового синдрому і збільшує вартість лікування. Отже, полегшення болю при РС є найпершим завданням лікаря....
У всьому світі біль у горлі, зумовлений запальними захворюваннями горла (ЗЗГ), є найчастішою причиною звернень до лікарів загальної практики та оториноларингологів; із ним пов’язано ≈25% відвідувань лікаря. За даними Всесвітньої організації охорони здоров’я, >100 соматичних захворювань із провідним інфекційно-залежним і токсико-алергічним механізмом пов’язані саме із ЗЗГ. Здебільшого причина болю в горлі – гостре запалення інфекційного ґенезу: ГТ, ГФ і ГРВІ....
Антибіотикорезистентність (АБР) визнано загрозою для глобального здоров’я, яка щороку спричиняє мільйони смертей в усьому світі. Невідповідне та надмірне використання антибіотиків (АБ) зумовлює підвищення стійкості мікробних збудників і негативно впливає на ефективність цих дуже важливих лікарських засобів. Завдяки Глобальному плану дій щодо АБР Всесвітня організація охорони здоров’я (ВООЗ) працює над поліпшенням нагляду за резистентністю до протимікробних препаратів і скороченням нераціонального використання АБ. ...
Медичні інформаційні кампанії спрямовані на поширення важливих знань про охорону здоров’я серед населення. З урахуванням потреб і інтересів понад семи мільярдів людей у світі міжнародні організації шукають способи етичного обміну важливими відомостями, без упередженості та несправедливості. Обізнаність у сфері охорони здоров’я має вирішальне значення для кожного, оскільки хвороби та інфекції можуть вразити будь-кого в будь-який час. Таким чином, важливо поширювати відомості про охорону здоров’я за допомогою зрозумілих кожному усних, письмових і візуальних засобів. Ця інформація має сприяти соціальному здоров’ю і не містити дискримінаційного контенту. Заходи з підвищення обізнаності про здоров’я допомагають пацієнтам ліпше розуміти стан свого здоров’я, а також можливі варіанти та методи лікування. Кампанія з підвищення обізнаності відрізняється від маркетингу товарів для здоров’я, оскільки не спонукає купувати той чи інший продукт, а намагається сприяти свідомішому ставленню до свого здоров’я. Глобальні дні громадського здоров’я пропонують великі можливості для підвищення обізнаності та розуміння проблем здоров’я і мобілізації підтримки дій від місцевої громади до міжнародної спільноти. ...