22 грудня, 2021
COVID‑19 і ендокринологічні порушення

Нині людство проживає еру нових інфекцій, які вкрай негативно позначаються на якості життя людини. Вплив коронавірусу на ендокринну систему спричинює значні порушення в організмі. Лікарі зіткнулися з новим для них явищем у пацієнтів, які хворіли на COVID‑19, – постковідним синдромом. Формування постковідного синдрому часто асоційоване з маніфестацією захворювань, які перебували в організмі в стадії ремісії.
Саме цьому загрозливому для здоров’я людини взаємозв’язку присвятила свою доповідь «COVID‑19 та ендокринна патологія» на засіданні науково-практичного освітнього проєкту «Школа ендокринолога» керівник відділу амбулаторно-профілактичної допомоги ДУ «Інститут ендокринології та обміну речовин ім. професора В.П. Комісаренка НАМН України» (м. Київ), доктор медичних наук Валерія Леонідівна Орленко.
Ключові слова: COVID‑19, тиреотоксикоз, надниркова недостатність, коронавірусна інфекція, постковідний синдром.
Передусім відповімо на такі питання:
- Чи підвищується в пацієнтів із коронавірусною інфекцією в гострій чи постковідній стадії ризик розвитку ендокринних дисфункцій або захворювань?
- Чи можуть ендокринні захворювання обтяжувати перебіг коронавірусної інфекції?
- Які саме ендокринні органи можуть бути органами-мішенями в разі коронавірусної інфекції та чи потребують лікування виявлені дисфункції?
- Чи потрібно проводити специфічні діагностичні тести для виявлення ендокринних порушень у хворих на коронавірусну інфекцію?
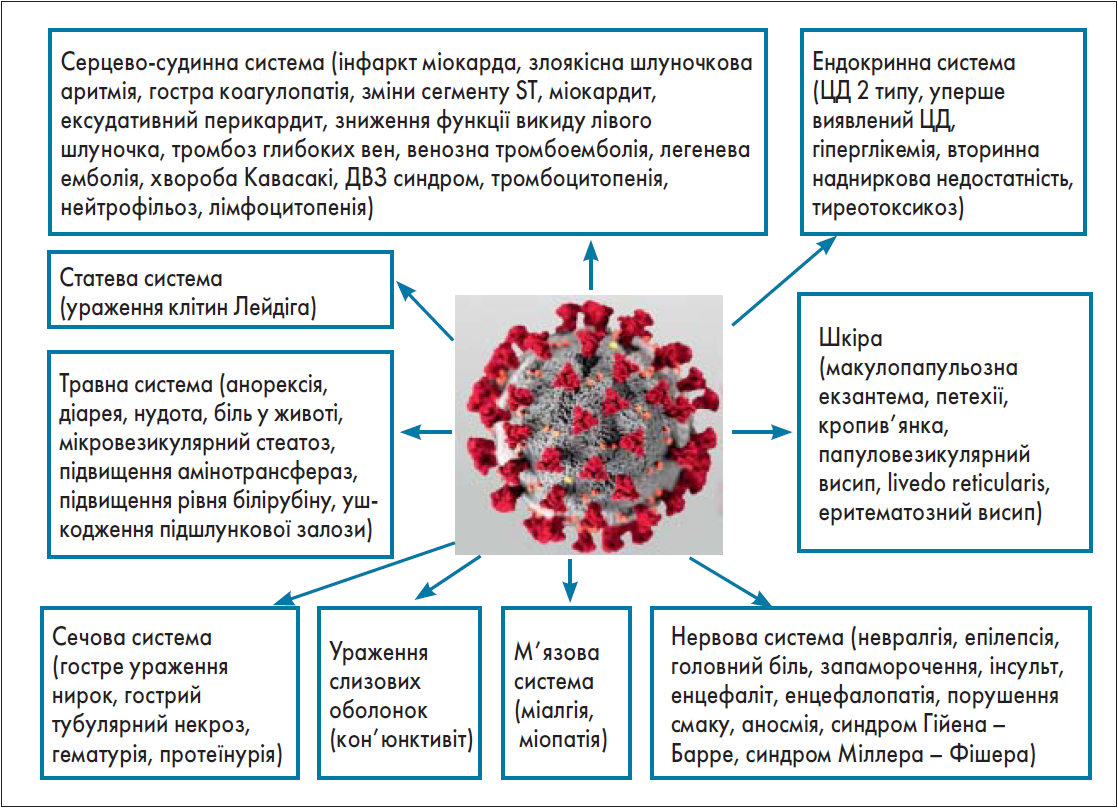
Якщо розглянути основні позалегеневі прояви SARS-CoV‑2-інфекції, то серед ендокринологічних найчастішими є погіршення перебігу цукрового діабету (ЦД), уперше виявлений ЦД, гіперглікемія, вторинна недостатність наднирників і тиреотоксикоз (рис.).
Рис. Позалегеневі клінічні прояви COVID‑19 (Paticats Am J Trop Med Hyg. 2020; 103 (5):1783)
В одному з досліджень 2020 року було виявлено, що в пацієнтів після ковідної інфекції можуть зазначатися не лише підвищення рівня гормонів щитоподібної залози (ЩЗ), але й їх зниження (гіпотиреоз), а також порушення функції наднирників (вторинна чи гостра недостатність наднирників) і печінки, інсулінорезистентність, розвиток ЦД 1 типу (Shubham et al., 2020).
Наприкінці 2020 року були опубліковані результати масштабного дослідження. Основний акцент був зроблений на наднирники, ЩЗ, підшлункову залозу (ПЗ), гонади і гіпоталамус із гіпофізом. Дослідники визначили патогенетичні механізми розвитку ендокринних захворювань. Перш за все це інфікування вірусом, який впливає на структуру ендокринного органа і, як наслідок, порушує його функцію. Наступний механізм – це неспецифічне запалення, із підвищенням рівнів цитокінів, біологічно активних речовин, які сприяють синтезу антитіл, що призводить до імуноопосередкованої відповіді та порушення функції тканин різних органів. У багатьох випробуваннях було зазначено вплив коронавірусної інфекції на репродуктивну систему, особливо в чоловіків (зниження рівня тестостерону).
Сьогодні вже чітко встановлена наявність коронавірус-залежних ендокринопатій.
Для того щоб з’ясувати причину цих порушень, необхідно дослідити патогенез COVID‑19. Отже, вірус SARS-CoV/SARS-CoV‑2 проникає в клітину людини, з’єднуючися з рецепторами ангіотензинперетворювального ферменту 2 (АПФ2), які містяться не лише в легенях, а й в різних ендокринних органах. Вірус проникає в клітини за допомогою трансмембранної серинової протеїнази 2 (ТМСП2), що розщеплює спайковий білок на поверхні вірусу. Тому важливим є ступінь експресії АПФ2 і серинової протеази. Під час з’єднання вірусу з рецепторами АПФ2 кількість «вільних» рецепторів зменшується. При взаємодії ангіотензину ІІ з АПФ2 відбувається синтез ангіотензину 1-7, який виявляє вазопротекторний ефект. Він активує вазодилатацію, вазопротекцію, сприяє зменшенню оксидативного стресу, тобто забезпечує нормальну роботу ренін-ангіотензин-альдостеронової системи (РААС), яка допомагає контролювати рівень артеріального тиску (АТ), запобігає виникненню ішемічної хвороби серця та оксидативного стресу. Зі зменшенням кількості вільних рецепторів до АПФ2 синтез цього проективного посередника зменшується (Rev Col Cardiol, 2020).
Рецептори до АПФ2 містяться на різних органах (яєчка, ЩЗ, ПЗ, наднирники). Також важливим є рівень експресії ТМСП2, який є особливо високим у ПЗ, ЩЗ, яєчках.
Вплив коронавірусів на гіпоталамо-гіпофізарну вісь (ГГВ)
Під час вивчення патогенетичних механізмів вченими було виявлено пряме пошкодження клітин гіпоталамуса і передньої частини гіпофіза, опосередковане пошкодження внаслідок цитокінового шторму і дії медіаторів запалення, а також вироблення антитіл до адренокортикотропного гормону (АКТГ). Встановлено, що коронавірус здатен продукувати білки, подібні до АКТГ. Утворення антитіл до АКТГ призводить до зниження рівня останнього і минущої недостатності наднирникових залоз (ННЗ). Базальний рівень кортизолу сироватки може слугувати маркером тяжкості перебігу COVID‑19 і смертності від нього.
Можливим є розвиток центрального гіпотиреозу з низьким рівнем тиреотропного гормону (ТТГ), низьким рівнем трийодтироніну (Т3) і низьким/нормальним рівнем тироксину (Т4). Зазвичай цей стан також є тимчасовим. Крім того, можуть знижуватися рівні гормону росту (ГР) та білка‑3, що зв’язує інсуліноподібний фактор росту (ІФРЗБ‑3). Коронавірус може виявлятись у лікворі пацієнтів. Виникнення аносмії часто супроводжується ураженням ГГВ (Piticcio T. et al., 2021).
Учені також звернули увагу, що коронавірус впливає на рівень окситоцину, який, своєю чергою, контролює нормальний синтез гормонів РААС і АПФ2 (табл. 1).
У 40% пацієнтів спостерігали ознаки центрального гіпокортицизму, більшість з яких (62,5%) зникали протягом року. Таким чином, імовірно, буде виправданим моніторинг рівня АКТГ і функції ЩЗ у перший рік після одужання від COVID‑19. Основними змінами, які пов’язані з гіпоталамусом і гіпофізом на тлі перенесеної коронавірусної інфекції та на які лікарю необхідно звертати увагу, є:
- транзиторний гіпофізит;
- центральний гіпокортицизм;
- центральний гіпотиреоз.
Прямий вплив на гіпоталамус полягає у фокальному пошкодженні зі зменшенням рівнів ТТГ, АКТГ і ГР; із затриманням РНК SARS-CoV‑2 в гіпоталамусі, гіпофізі, лікворі; підвищенням рівнів пролактину (ПРЛ), лютеїнізувального гормону (ЛГ), фолікулостимулювального гормону (ФСГ); гіперпролактинемією.
У пацієнтів із тяжкою формою COVID‑19 може розвиватися центральний нецукровий діабет (НЦД), можливим механізмом розвитку якого може бути гіпоксична енцефалопатія або аутоімунна дисрегуляція, що призводить до вегетативних і нейроендокринних порушень (Rajevac H. et al., 2020).
Менеджмент пацієнтів із наявними ендокринними порушеннями, хворих на COVID‑19
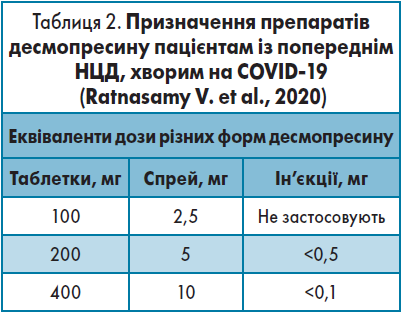
Якщо пацієнт хворів на НЦД до інфікування коронавірусною інфекцією, лікарю необхідно титрувати дозу препаратів десмопресину відповідно до рівня натрію в сироватці крові та осмоляльності. Якщо інтраназальний шлях введення неможливий, переходити на іншу його форму (табл. 2.).
Пацієнти з попередньою гіперпролактинемією, які отримують бромокрептин, потребують корегування його дози через взаємодію з лопінавіром/ритонавіром Якщо пацієнти отримують каберголін – корекція дози не потрібна.
У пацієнтів із дефіцитом ГР, які отримують його як замісну терапію, дозу ГР корегувати не потрібно (Ratnasamy V. et al., 2020).
COVID‑19 і ЩЗ
Усе частіше в літературі згадуються порушення функції ЩЗ після перенесеного COVID‑19. Можливими патогенетичними механізмами цього явища вважають пряме пошкодження вірусом ЩЗ, а також імуно-опосередкований вплив на ЩЗ. Найчастішим клінічним проявом ураження ЩЗ є атиповий підгострий тиреоїдит.
Також можуть спостерігатися: зниження рівнів ТТГ і Т3, що позитивно корелює з тяжкістю інфекції; помірне зниження рівнів ТТГ і вільного Т4 з подальшою нормалізацією після одужання; розвиток хвороби Грейвса; погіршення перебігу тиреотоксикозу та офтальмопатії (Scappaticcio L. et al., 2020).
Аналіз багатьох досліджень із вивчення впливу COVID‑19 на ЩЗ показав таке:
- рівень експресії АПФ2 і ТМСП2 у ЩЗ високий, навіть вищий ніж у легенях;
- аномальні імунні реакції та цитокіновий шторм на тлі COVID‑19 можуть спричинити запалення ЩЗ;
- до розвитку змін у ЩЗ можуть приводити два механізми (непрямий і прямий);
- ураження ЩЗ, пов’язані з COVID‑19, можуть спричинити розвиток тиреотоксикозу, гіпотиреозу;
- низькі рівні ТТГ і Т3 і тиреотоксикоз є предикторами тяжкого перебігу COVID‑19;
- тактика ведення пацієнтів із раком ЩЗ значно змінюється в бік більшої кількості телеконсультацій і зменшення кількості діагностичних і терапевтичних процедур;
- необхідні подальші дослідження для вивчення впливу обмеження запланованих клінічних заходів на результати лікування хворих на рак ЩЗ та встановлення, чи збільшує рак ЩЗ (або конкретні фактори лікування) сприйнятливість до COVID‑19 (Scappaticcio L. et al., 2020).
Гіпотиреоз, патогенез порушень при гіпотиреозі і клінічні особливості
- Руйнування фолікулярних і парафолікулярних клітин ЩЗ (первинний гіпотиреоз) з характерними клінічними проявами гіпотиреозу. При цьому виявляють високий рівень ТТГ і низький рівень вільного Т4. Хворим рекомендована замісна терапія тироксином.
- Зниження активності дейодинази типу І і підвищення активності дейодинази типу III з порушенням регуляції ГГВ (еутиреоз); значущі клінічні прояви при цьому відсутні. Необхідно зробити тест на ТТГ і вільний Т4 пiсля одужання.
- Унаслідок гіпофізиту за участю гіпоталамуса розвивається центральний гіпотиреоз, який супрводжується низькими рівнями ТТГ і вільного Т4. Таким хворим рекомендована замісна терапія тироксином (Somasundaram N.P. et al., 2020).
Украй важливо, щоб пацієнти з ендокринною патологією перебували в компенсованому стані в разі захворювання на COVID‑19. Також був визначений потенційний механізм впливу антиковідних препаратів на ЩЗ (Wenjie Chen et al., 2021). Так, глюкокортикоїди спричинюють зниження синтезу тироліберину і зменшення рівня ТТГ. Антикоагулянтні препарати (зокрема, гепарин) призводять до надмірної продукції неетерификованих жирних кислот, які зв’язуються з тиреоглобуліном замість вільного Т3 чи вільного Т4, що в подальшому призводить до зниження рівня ТТГ. Тому, перш ніж призначати гормональні препарати, необхідно переконатись, що зазначені зміни не зумовлені ендокринною дисфункцією.
Загальні особливості ведення пацієнтів із попередніми захворюваннями ЩЗ і водночас хворих на COVID-19, представлені в таблиці 3.
COVID‑19 та ожиріння і ЦД
У Нью-Йорку (США) під час аналізу супутніх захворювань у 5700 госпіталізованих пацієнтів, позитивних на COVID‑19, було виявлено, що 1-ше місце посідала гіпертензія (56,6%), 2-ге – ожиріння (41,7%), 3-тє – діабет (33,8%). Більшість пацієнтів із тяжким перебігом COVID‑19 мали ожиріння (Richardson, 2020).
Ожиріння можна назвати ідеальним середовищем для вірусної інфекції, адже воно супроводжується розвитком неспецифічного запалення внаслідок продукції адипоцитами біологічно активних речовин. Це полегшує проникнення вірусв SARS-CoV‑2 в клітини і збільшує ризик до гіперреакції організму у вигляді так званого цитокінового шторму.
ЦД є одним із предикторів ризику смерті від COVID‑19. Велике національне вибіркове дослідження в Китаї показало, що смертність хворих на ЦД значуще перевищувала таку в пацієнтів без діабету (10 проти 2,5% відповідно) (Zhaeng B.C. et al., 2020; Guan W.J. et al., 2020). В іншому досліджені було продемонстровано, що ЦД є основним фактором ризику розвитку тяжкої форми пневмонії та сепсису, яку спостерігають у приблизно 20% пацієнтів (Zhang Y. et al., 2020). Ось чому ведення пацієнтів із ЦД в умовах пандемії коронавірусу потребує більшої уваги.
COVID‑19 і ННЗ
На тлі COVID‑19 можуть спостерігатися як порушення синтезу АКТГ (РНК SARS-CoV‑2 була виявлена в гіпоталамусі під час розтину пацієнтів, померлих унаслідок COVID‑19), що призводитиме до надниркової недостатності, так і порушення в самих ННЗ (дегенерація і некроз клітин кори ННЗ, васкуліт дрібних вен ННЗ, аутоімунні реакції з моноцитарною і лімфоцитарною інфільтрацією).
Вірус SARS-CoV‑2 призводить до утворення інфільтратів із CD3+- і CD8+-лімфоцитів у різних шарах кори ННЗ і навколишніх тканинах. Вони являють собою невеликі групи проліферуючих клітин зі збільшеними прозорими ядрами. Зазначено, що ураження судин ННЗ відбувається частіше, ніж інших органів. Можливий розвиток гострого фібриноїдного некрозу артеріол як паренхіми, так і капсули ННЗ. Спостерігають вогнищеве запалення, інфаркти паренхіми ННЗ або тромбоз. Є повідомлення про розвиток гострих двобічних крововиливів, наслідком яких є гостра недостатність ННЗ (Ratnasamy V. et al., 2020).
Менеджмент пацієнтів із попередніми наднирковимим порушеннями, які страждають на COVID‑19
За наявності синдрому Кушинга необхідно слідкувати за тим, щоб стан лишався компенсованим. У разі тяжкої форми призначають етомідат внутрішньовенно зі швидкістю 0,04-0,05 мг/кг/год. Також потрібно контролювати рівень глюкози і стан коагуляції (Ratnasamy V. et al., 2020).
Основні фактори ризику в пацієнтів із синдромом Кушинга, які страждають на COVID‑19, і рекомендації з їх лікування (Pivonello R. et al., 2020):
- Зниження фебрильної реакції та посилення задухи.
У разі виявлення COVID‑19 покладайтесь на інші симптоми та ознаки, такі як кашель, аносмія і діарея.
- Підвищена сприйнятливість і більша тривалість інфекцій.
Розглянути можливість тривалого лікування противірусними препаратами й антибіотиками широкого спектра дії.
- Порушення обміну глюкози (негативний прогностичний фактор).
Оптимізувати глікемічний контроль і призначити препарати для покращення метаболізму глюкози.
- Гіпертонія (негативний прогностичний фактор).
Оптимізувати контроль АТ.
- Тромбозний діатез (негативний прогностичний фактор).
Почати антитромботичну профілактику, переважно низькомолекулярним гепарином.
Хвороба Адісона
При хворобі Адісона подвоюють ранкову дозу гідрокортизону з подальшим призначенняму дозі 20 мг 4 рази на добу або збільшують удвічі звичайну дозу гідрокортизону («правило хворого дня») залежно від тяжкості інфекції та особливостей пацієнта.
Під час кризу вводять внутрішньовенно гідрокортизон у дозі 100 мг, після чого – 200 мг упродовж 24-годинної інфузії. Пацієнти з первинною недостатністю ННЗ не потребують збільшення дози флудрокортизону. За критичної недостатності кортикостероїдів вводять внутрішньовенно гідрокортизон у дозі 400 мг щодня протягом ≥3 днів залежно від потреби (Ratnasamy V. et al., 2020).
COVID‑19 і репродуктивна система
За даними літератури, чоловіки частіше хворіють на COVID‑19 і тяжче його переносять. Такі відмінності можна пояснити різницею в регуляції АПФ2, імунної відповіді та ендокринної функції залежно від статі. Андрогени регулюють експресію ТМСП2. За достатньої кількості андрогенів вірусне навантаження буде більшим, а імунна відповідь – активнішою, що може призвести до цитокінового шторму. Ці механізми зумовлюють тяжчий перебіг COVID‑19 у чоловіків. Своєю чергою, естрогени регулюють активність АПФ2, і за достатньої кількості естрогенів і АПФ2 відбувається синтез ангіотензину 1-7, чия протекторна дія на судини полегшує перебіг COVID‑19 (Front Med, 2020).
Наявність рецепторів АПФ2 в яєчках полегшує потрапляння вірусу і зумовлює наявність вірусу в спермі. Цитопатичне пошкодження клітин яєчка проявляється різним ступенем набряку, вакуолізяцією, розрідженням цитоплазми, відшаруванням від трубчастих базальних мембран і заглибленням у просвіт внутрішньотрубочкової клітинної маси. Ураження клітин яєчок призводить до зниження рівня тестостерону й активації вісі гіпоталамус-гіпофіз-гонади. При цьому може виявлятися підвищення рівня ЛГ, зниження рівня тестостерону, що може слугувати маркером тяжкого перебігу в літніх чоловіків. У 60,9% пацієнтів із COVID‑19 спостерігають олігозооспермію і значуще збільшення кількості лейкоцитів у спермі. Довгострокові наслідки впливу вірусу на яєчка наразі невідомі (Piticchio T. et al., 2021).
Також може розвиватися гіперпролактинемія як допамінергічна реакція на стрес. Вона може мати вигляд транзиторної гіперпролактинемії з безсимптомним перебігом.
Висновки
Підсумовуючи вищесказане, лікарям-ендокринологам необхідно зосередити увагу на якісному клінічному виявленню ендокринних порушень у кожного пацієнта з підтвердженим COVID‑19, в якого спостерігають порушення електролітного балансу, нудоту, блювання або гіпотензію. Сучасні діагностика і лікування можуть сприяти зменшенню захворюваності і смертності в цій групі пацієнтів. Крім того, вкрай важливо проведення додаткових досліджень і довгострокове спостереження за пацієнтами, які перехворіли на COVID‑19, для виявлення ендокринних ускладнень після перенесеної інфекції.
***
На завершення виступу Валерія Леонідівна відповіла на численні запитання від учасників. Ось деякі питання та відповіді на них.
? Чи необхідно компенсувати пацієнта з ЦД 2 типу і призначати профілактичну антикоагулянтну терапію перед вакцинацією COVID‑19?
– Компенсувати ЦД необхідно. Чи потрібно вакцинувати – однозначно так. Рекомендації щодо профілактичної антикоагулянтної терапії перед вакцинацією відсутні, але необхідно підходити індивідуально до кожного пацієнта.
? Чи відрізняється лікування ендокринної патології після перенесеного COVID‑19 від стандартної терапії?
– Лікування ендокринної патології на тлі перенесеної коронавірусної хвороби не відрізняється від стандартних протоколів лікування, але необхідно впевнитися, що це саме ендокринологічна патологія, а не ендокринологічна дисфункція. Для цього необхідно перевірити рівень гормонів декілька разів.
? Цікавить Ваша думка щодо використання іНЗКТГ‑2, арГПП‑1 або ривароксабану в пацієнтів, які перенесли COVID‑19?
– Якщо відсутні протипоказання до цих препаратів, їх можна використовувати у своїй практиці. Ривароксабан показав себе як профілактичний препарат проти коагуляційних ускладнень при COVID‑19. У великій кількості клінічних досліджень було зазначено, що використання цього препарату як профілактичного засобу в пацієнтів після COVID‑19 протягом 1-2 міс зменшувало кількість ускладнень із боку серцево-судинної системи, неврологічних і ендокринологічних порушень. Якщо ж у пацієнта під час лікування глюкокортикоїдами виникає гіперглікемія, призначати іНЗКТГ‑2 чи арГПП‑1 недоцільно, адже якщо пацієнт не прийматиме глюкокортикоїди впродовж 2 тиж, рівень глюкози стабілізується і без гіпоглікемічних препаратів. У гострій фазі COVID‑19 рекомендовано призначати інсуліни короткої дії для підтримання рівня глюкози в межах 10-12 ммоль/л.
? Чи можемо ми прогнозувати в пацієнта розвиток постковідного синдрому? Чи необхідне якесь додаткове обстеження?
– За наявності в пацієнтів ожиріння, або ЦД 2 типу, або гіпотиреозу, або постменопаузи в жінок найчастіше спостерігають ускладнення з боку серцево-судинної системи (хворі скаржаться на періодичну тахікардію, нестабільний АТ, порушення серцевого ритму), неврологічні розлади (панічні атаки, депресії, полінейропатії), ендокринологічні порушення (підвищення рівня ТТГ і глюкози в крові).
? Як довго триває постковідна гіперглікемія?
– Вважається, що через місяць глікемія має стабілізуватись. Якщо ж цього не відбулось, необхідно обстежувати пацієнта на наявність ЦД або порушення вуглеводного обміну. Протягом цього місяця хворому призначають метформін.
Підготувала Юлія Золотухіна