14 квітня, 2020
Тактика ведения пациентов с мочекаменной болезнью во время пандемии COVID-19*

Пандемия COVID-19 обусловливает необходимость изменений работы систем здравоохранения по всему миру. В этой сложной ситуации в клиниках временно приостанавливаются плановые операции. В статье представлены некоторые рекомендации по ведению пациентов с мочекаменной болезнью во время пандемии COVID-19, которые помогут минимизировать распространение вируса и перекрестное инфицирование, а также несколько разгрузить медицинские учреждения.
Ключевые слова: COVID-19, скрининг пациентов, мочекаменная болезнь, эндоурологические операции.
Пандемия коронавирусного заболевания 2019 (COVID-19) нарушает работу отраслей медицины, не связанных с таковым, и ставит под угрозу способность систем здравоохранения отвечать на повседневные потребности пациентов. В больницах, находящихся в регионах распространения COVID-19, всем хирургическим отделениям было предложено свести к минимуму или временно отложить плановые операции, чтобы направить все возможные ресурсы на оказание помощи больным COVID-19, численность которых стремительно растет. Степень сокращения объема работы хирургических отделений зависит от состояния систем здравоохранения и конкретных потребностей каждой отдельной больницы. Целью такого подхода является освобождение для нужд пациентов с COVID-19 больничных коек, медицинского персонала, в т. ч. анестезиологов-реаниматологов, средств индивидуальной защиты, чистящих средств и операционных блоков (ОБ), которые можно переоборудовать в палаты интенсивной терапии. Более того, уменьшение количества плановых операций снижает потребность в послеоперационном уходе в отделениях интенсивной терапии, освобождая место для больных COVID-19, нуждающихся в искусственной вентиляции легких (ИВЛ). Данный подход помогает преодолеть кризис медицинской системы, вызванный COVID-19, что дает возможность медицинским учреждениям справиться с эпидемией. Являясь одним из первых центров эндоурологии третичного уровня, вовлеченных в эпидемию COVID-19 в Италии, мы сочли своим долгом выступить с предложениями по ведению лиц с мочекаменной болезнью во время вспышки COVID-19, для того чтобы свести к минимуму распространение вируса и перекрестное инфицирование, а также уменьшить нагрузку на медицинские учреждения.
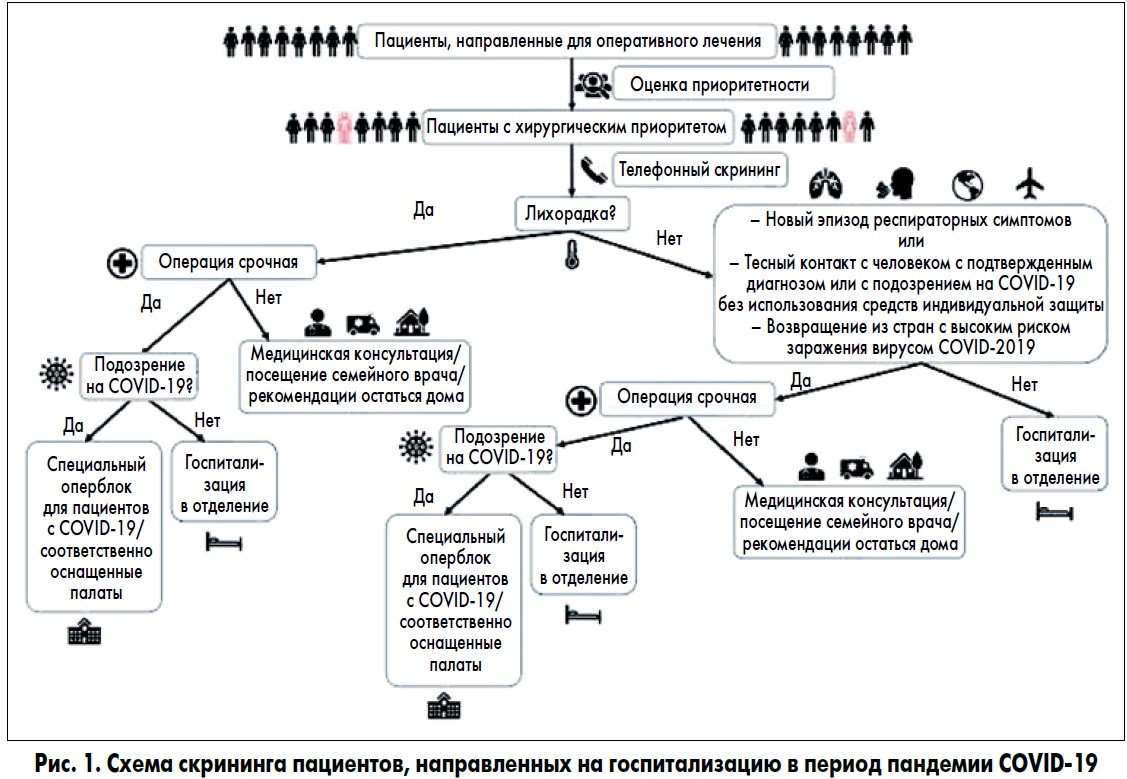
Прежде всего важно сократить число госпитализаций и всех пациентов обследовать до поступления в отделение. В качестве руководства во время пандемии COVID-19 можеть быть полезна представленная блок-схема скрининга пациентов (рис. 1).
Каждый пациент с возможными симптомами COVID-19, требующий срочной эндоурологической операции, должен находиться в специально предусмотренной для таких случаев операционной с постоянным отрицательным давлением, отделенной от других; для больных COVID-19 нужно использовать отдельный наркозный аппарат [1].
В больницах, в которых невозможно выделить специальную операционную для пациентов с COVID-19, протоколы послеоперационной уборки должны строго соответствовать инструкциям центров инфекционного контроля. Доступ к операционным должен быть строго ограничен хирургами, анестезиологами и медсестрами. Всю учебную деятельность необходимо временно отложить. Медицинский персонал обязан, как и раньше, соблюдать правила техники безопасности и гигиены труда в соответствии с локальными протоколами. Во время пандемии COVID-19 следует ожидать нехватки медицинского персонала из-за резкого увеличения потока пациентов, инфицирования медицинских работников и высокого показателя неявок на работу. Во время кризиса уровень неявок среди медицинского персонала может достигать 30% [2].
Также крайне важно прекратить все плановые консультации в амбулаториях, для того чтобы избежать скоплений людей. В больницах рекомендовано проводить только экстренные консультации. Временно во всех возможных случаях очный прием следует заменить телеконсультацией [3].
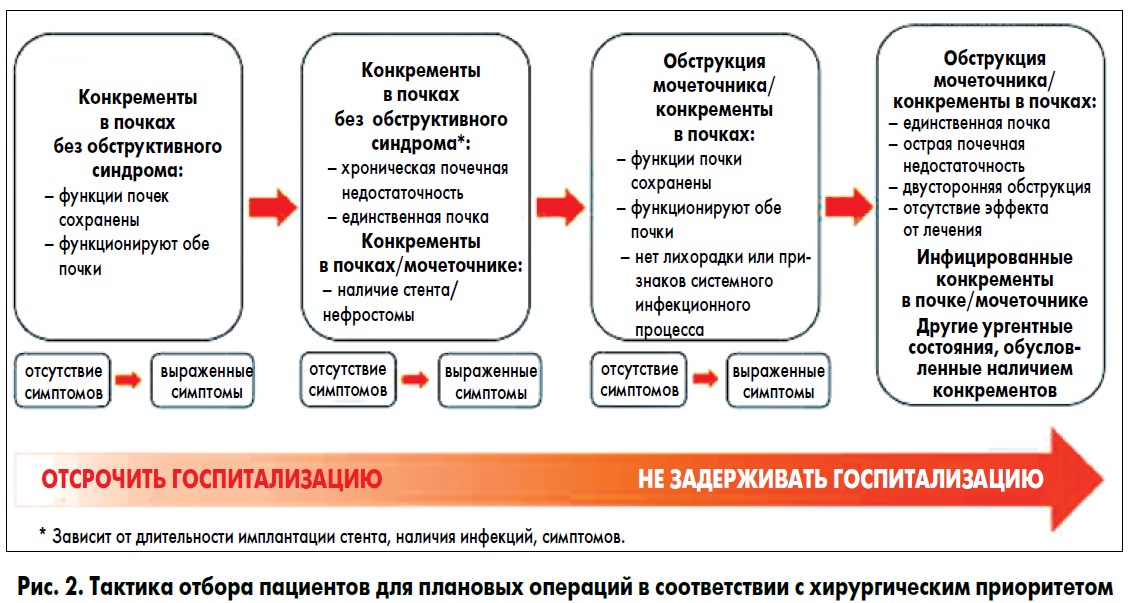
Лиц с почечной коликой надлежит вести консервативно насколько возможно, не допуская, однако, госпитализаций в отделение неотложной помощи. Пациентов с мочекаменной болезнью необходимо тщательно отбирать для плановых операций, в соответствии с хирургическим приоритетом (рис. 2). Несмотря на то что мочекаменная болезнь является доброкачественным заболеванием, нередко она приводит к серьезным септическим осложнениям, которые могут создать дополнительную нагрузку на службы экстренной медицинской помощи [4].
В течение последних десятилетий увеличилось число как плановых, так и неотложных госпитализаций, связанных с мочекаменной болезнью [5]. Значительно участились случаи уросепсиса, связанного с затруднением оттока мочи из почки или с превращением самого конкремента в благоприятную среду для размножения бактерий. [4].
Примечательно, что даже при декомпрессии мочевыделительной системы, антибиотикотерапии и других методах поддерживающей терапии 15% пациентов с уросепсисом требуют госпитализации в отделение реанимации и интенсивной терапии, а уровень смертности среди них достигает 8-10% [4].
В случае обструкции почки и/или присоединения инфекции единственным рекомендованным методом лечения является декомпрессия мочевой системы, безопасными процедурами которой являются стентирование или чрескожная нефростомия [6].
В нынешних условиях пандемии из-за высокого риска спонтанного пассажа конкрементов и высокой вероятности задержки последующей хирургической литотрипсии важно сделать все возможное, чтобы не допустить этих осложнений. Во всех возможных случаях нефростомы и уретральные стенты следует устанавливать под местной анестезией, сохраняя аппараты ИВЛ для других нужд [7].
При тщательном рассмотрении списка пациентов с мочекаменной болезнью, ожидающих плановой операции, рекомендуется выделить подгруппу низкого риска осложнений, для которой хирургические вмешательства можно отложить. После выявления таких лиц важно, чтобы хирург лично проинформировал их о том, что решение отложить операцию было медицинским, основанным на истории болезни пациента и существующих чрезвычайных обстоятельствах в медицине, а не административным. Другой важный вопрос заключается в выборе тактики ведения больных с осложненным течением мочекаменной болезни, которым уретральные стенты, были установлены еще до пандемии COVID-19. В отдельных случаях инфицирование уретральных стентов может привести к острому пиелонефриту, бактериемии, уросепсису и даже к смерти [8]. Потому эту подгруппу больных необходимо рассматривать в первоочередном порядке, чтобы не допустить длительных задержек в оказании им помощи. Расставляя приоритеты, надлежит учитывать длительность имплантации стента (большинство уретральных стентов устанавливаются на срок до 6-12 мес). В настоящее время с учетом возможных задержек в плановых хирургических вмешательствах и недостаточности доказательной базы целесообразно рассмотреть возможность некоторой антибактериальной терапии для снижения риска развития уросепсиса и, соответственно, потенциальной потребности в аппаратах ИВЛ [9].
Амбулаторные процедуры следует продолжать по мере необходимости, а после неосложненных оперативных вмешательств рекомендуется использовать стенты со струнами, чтобы избавить пациента от необходимости посещения клиники для удаления стента. Также эндоурологи должны быть готовы в будущем вести более тяжелых больных, у которых плановые оперативные вмешательства были отложены. Кроме того, нужно ожидать значительного увеличения числа пациентов в списках ожидающих очереди на операции. При этом необходимо контролировать их состояние в телефонном режиме.
Стандартная стерилизация эндоскопического оборудования является достаточной для профилактики перекрестного инфицирования COVID-19, поскольку на данный момент в моче вирус не был обнаружен, хотя доказательная база этого пока недостаточная [10].
В заключение, вдохновленные латинским крылатым выражением «Si viscem, para bellum» («Хочешь мира – готовься к войне»), эндоурологи должны быть готовы к борьбе с пандемией COVID-19, чтобы как можно скорее вернуться к своему обычному ритму работы.
* Предварительный вариант статьи. Печатается в сокращении.
Подготовила Екатерина Чернышова
По материалам https://els-jbs-prod-cdn.jbs.elsevierhealth.com/pb/assets/raw/Health%20Advance/journals/eururo/EURUROL-D-20-00386_R1-1585767745780.pdf.
Тематичний номер «Урологія. Нефрологія. Андрологія» № 1 (18) 2020 р.