Ниркова колька: пошук оптимального анальгетика відповідно до сучасних рекомендацій
Ниркова колька є невідкладним станом в урологічній практиці, який потребує надання швидкої та ефективної медичної допомоги. Згідно із сучасними рекомендаціями, ключовим компонентом лікування цієї патології є використання нестероїдних протизапальних препаратів (НПЗП). Вибір оптимального лікарського засобу серед десятків різних НПЗП може бути складним, адже важливо враховувати його ефективність, швидкість початку та тривалість дії, а також можливі побічні ефекти. У статті розглянуто основні тенденції в купіруванні ниркової кольки з використанням декскетопрофену трометамолу.
Ключові слова: сечокам’яна хвороба, уролітіаз, ниркова колька, знеболення, нестероїдні протизапальні препарати, декскетопрофену трометамол, Дексалгін®.
Сечокам’яна хвороба (СКХ), або уролітіаз, – це наявність у сечових шляхах конкрементів, які утворюються внаслідок осадження хімічних речовин, що містяться в сечі. Показники поширеності уролітіазу в світі коливаються від 1 до 20% (Sorokin I. et al., 2017). Зокрема, у США один дорослий з одинадцяти повідомляв про наявність у нього СКХ в анамнезі (Scales C.D. Jr. et al., 2012) [1]. У країнах із високим рівнем життя, таких як Швеція, Канада, США, частота СКХ сягає >10% [2]. В Україні СКХ займає друге місце за поширеністю серед усіх урологічних захворювань. За останні чотири роки цей показник зріс у 1,2 раза; кількість хворих цієї категорії становить понад 160 тис. осіб, зокрема 973 випадки на 100 тис. дорослого населення (Сусла О.Б., Овсієнко І.П., 2018). Актуальність проблеми СКХ пов’язана з тим, що останнім часом з’являються нові докази зв’язку уролітіазу з ризиком розвитку хронічної хвороби нирок (ХХН) (Zhe M. et al., 2017) [2].
Фактори ризику утворення каменів у сечових шляхах включають вік, географічне розташування, супутні захворювання, особливості харчування, генетичну схильність, вплив навколишнього середовища (таблиця). Конкременти у сечових шляхах здебільшого утворюються на основі солей кальцію (оксалат кальцію, фосфат кальцію та оксалат, змішаний із фосфатом), решта – із сечової кислоти, цистину або струвіту (Pearle M.S. et al., 2014; Turk C. et al., 2016).
|
Таблиця. Фактори високого ризику розвитку СКХ [2] |
|
Загальні фактори |
|
Ранній початок СКХ (особливо в дітей та підлітків) |
|
Обтяжений сімейний анамнез |
|
СКХ в особистому анамнезі |
|
Камені, що містять кислий водний фосфат кальцію |
|
Уратні камені |
|
Інфекційні камені (струвіт, урат амонію) |
|
Єдина нирка* |
|
ХХН |
|
Супутні захворювання |
|
Гіперпаратиреоз |
|
Метаболічний синдром |
|
Порушення мінеральної щільності кісток |
|
Нефрокальциноз |
|
Полікістоз нирок |
|
Захворювання ШКТ (резекція кишечника, хвороба Крона, порушення всмоктування, екзокринна недостатність підшлункової залози та ін.) |
|
Підвищений рівень вітаміну D |
|
Саркоїдоз |
|
Травма спинного мозку, нейрогенний сечовий міхур |
|
Генетичні фактори |
|
Цистинурія (типи А, В і АВ) |
|
Первинна гіпероксалурія |
|
Нирковий тубулярний ацидоз І типу |
|
2,8‑дигідроксиаденінурія |
|
Ксантинурія |
|
Синдром Леша — Ніхана |
|
Муковісцидоз |
|
Медикаментозно-індуковане утворення каменів |
|
Анатомічні фактори |
|
Медулярна губчаста нирка (тубулярна ектазія) |
|
Стриктура мисково-сечовідного сегмента |
|
Дивертикул і кіста ниркової чашечки |
|
Стриктура сечоводу |
|
Міхурово-сечовідно-нирковий рефлюкс |
|
Підковоподібна нирка |
|
Уретероцеле |
|
Екологічні та професійні фактори |
|
Високі температури навколишнього середовища |
|
Хронічний вплив свинцю та кадмію |
* Наявність єдиної нирки не особливо збільшує ризик утворення каменів, але профілактика рецидиву має вирішальне значення для запобігання гострій нирковій недостатності.
За етіологією камені можна класифікувати на інфекційні (струвіт, урат амонію), неінфекційні (оксалат кальцію, фосфат кальцію, сечова кислота), камені, утворені внаслідок генетичних дефектів (цистин, ксантин, 2,8‑дигідроксиаденін) або побічної дії ліків. Склад конкременту є основою для подальших діагностичних і лікувальних рішень [2].
Особливості патогенезу та клінічної картини
Уролітіаз у більшості пацієнтів має безсимптомний перебіг. Утім яскравою клінічною симптоматикою супроводжується процес проходження каменя в сечовід з наступною його обструкцією, що проявляється гострим сильним хвилеподібним болем у попереку, який має назву ниркової кольки. Такий біль зазвичай ippадіює в ділянку лонного зчленування, зовнішніх статевих органів та у внутрішню поверхню стегон, часто поєднуючись із нудотою, блюванням, дизурією, ознобом і лихоманкою (у випадку інфекції), іноді – макроскопічною гематурією (Gandhi A. et al., 2019). Інтенсивність болю здебільшого пов’язана з гостротою виникнення обструкції, а не з її ступенем (Bueschen A.J. et al., 1990). Звичною локалізацією затримки каменів у сечоводі є мисково-сечовідне та сечовідно-міхурове сполучення (Ordon M. et al., 2013).
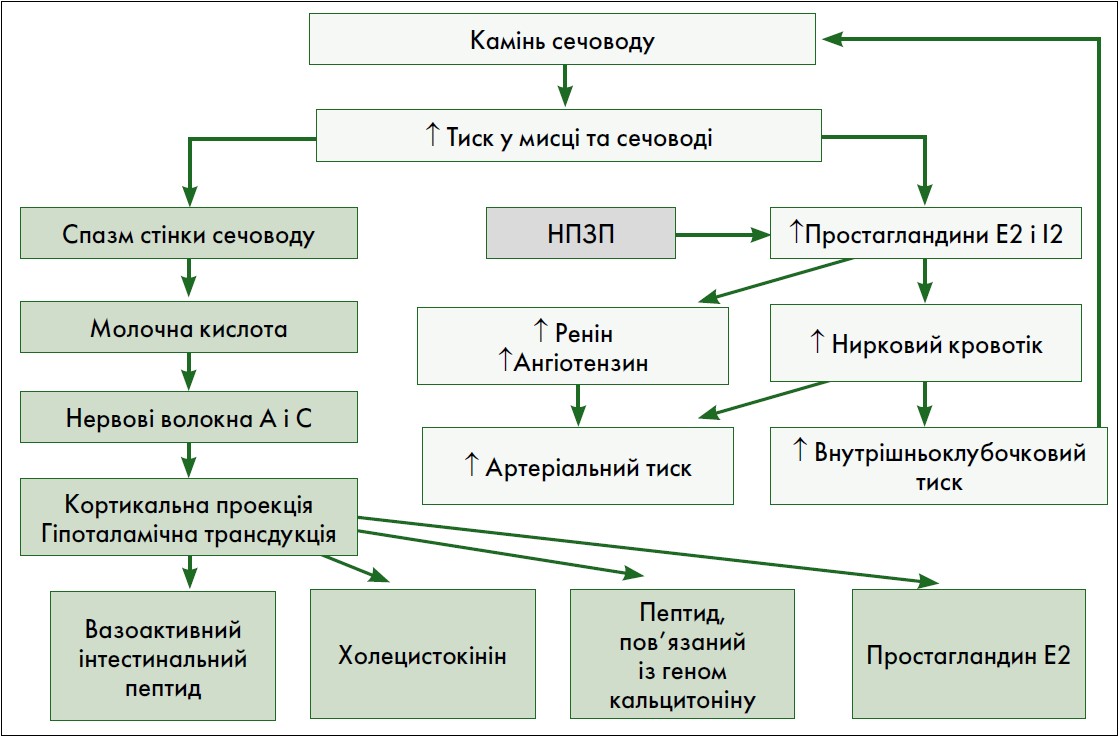
Патофізіологічне пояснення ниркової кольки (рисунок) полягає в раптовому та швидкому підвищенні тиску в сечових шляхах (мисці й сечоводі) через обструкцію їх конкрементом, яка додатково посилюється набряком слизової оболонки. Ці процеси стимулюють синтез вазодилататорних простагландинів (E2) мозковою речовиною нирок, що призводить до збільшення ниркового кровотоку та внутрішньоклубочкового тиску. Спочатку цей механізм допомагає підтримувати швидкість клубочкової фільтрації, однак постійне утворення сечі дедалі більше підвищує тиск і синтез простагландину E2, що запускає порочне коло. Крім того, вироблення простагландинів призводить до збільшення синтезу реніну й ангіотензину та, як наслідок, до підвищення артеріального тиску [4].
Рис. Патофізіологія ниркової кольки (Carpentiere X. et al., 2008)
Крім того, підвищення тиску в сечових шляхах спричиняє їх розширення, що стимулює нервові закінчення у lamina propria. У відповідь на це розтягнення гладка мускулатура стінки сечоводу скорочується для просування каменя. Якщо самовільного відходження каменя не відбувається, м’язові волокна зазнають справжнього спазму (тривале ізотонічне скорочення), що призводить до збільшення вироблення молочної кислоти, яка подразнює як повільні нервові волокна типу А, так і швидкі волокна типу С. Ці ноцицептивні сигнали передаються до спинного, а потім до головного мозку (таламус і кора). У результаті в гіпоталамусі відбувається формування емоційних аспектів сприйняття болю [4].
Підозра на ниркову кольку є частою причиною звернення по невідкладну медичну допомогу (Hyams E.S. et al., 2011). Згідно з даними дослідження відвідувань відділень невідкладної допомоги з 1992 по 2009 рік, із діагнозом СКХ зверталися 700 тис. пацієнтів щороку. Протягом цього періоду частота виконання комп’ютерної томографії (КТ) зросла з 21 до 71%, що стало причиною збільшення медичного радіологічного опромінення та зростання витрат на охорону здоров’я (Fwu C.W. et al., 2013).
Серед осіб із підозрою на ниркову кольку 10% мають альтернативну етіологію болю в попереку, а 3% – такі невідкладні стани, як гострий апендицит, перекрут яєчка, позаматкова вагітність, розрив кісти яєчника або розшарування аневризми черевної аорти (Moore C.L. et al., 2013).
Прийняття раціонального рішення при діагностиці причини гострого болю в попереку інколи має вирішальне значення, адже несвоєчасне виявлення конкременту сечоводу з обструкцією сечових шляхів може призводити до тривалої втрати функції нирки [1].
Серед факторів ризику ХХН при СКХ виділяють [2] такі:
•жіноча стать;
•надмірна маса тіла;
•часті інфекції сечових шляхів;
•струвітні камені;
•єдина нирка;
•нейрогенний сечовий міхур;
•попередня обструктивна нефропатія;
•ілеальний кондуїт.
Діагностичні заходи при нирковій кольці
Згідно з рекомендаціями Європейської асоціації урології (EAU) щодо діагностики та лікування уролітіазу [2], комплекс діагностичних заходів у пацієнтів із підозрою на СКХ та ниркову кольку включає збір скарг та анамнезу, об’єктивне обстеження, лабораторні та інструментальні дослідження. Пацієнти з конкрементами в сечоводі зазвичай мають скарги на біль у попереку, блювання та інколи лихоманку, у деяких – захворювання може бути безсимптомним (Dahm P. et al., 2022). Негайне обстеження показано хворим із єдиною ниркою, лихоманкою або за наявності сумнівів щодо діагнозу ниркової кольки.
Ультразвукове дослідження (УЗД) слід використовувати як основний діагностичний інструмент візуалізації, який є безпечним, простим у застосуванні й відносно дешевим. За його допомогою (при наповненому сечовому міхурі) можна ідентифікувати камені, розташовані в ниркових чашечках, мисці, мисково-сечовідних і сечовідно-міхурових сполученнях. Чутливість і специфічність УЗД для каменів у сечоводах становить 45 і 94% відповідно; для каменів у нирках – 45 і 88% відповідно (Smith-Bindman R. et al., 2014).
КТ без контрастування стала стандартом діагностики гострого болю в боці та замінила внутрішньовенну урографію. Процедура дозволяє визначити локалізацію каменя, його структуру та щільність, точне положення. За відсутності конкрементів можна визначити причину болю в животі. При обстеженні пацієнтів із підозрою на ниркову кольку КТ без контрастування є значно точнішим дослідженням, ніж внутрішньовенна урографія або УЗД (Yamashita S. et al., 2018). Систематичний огляд і метааналіз проспективних досліджень показав, що за допомогою низькодозової КТ вдалося діагностувати СКХ із сукупною чутливістю 93,1% (95% довірчий інтервал [ДІ] 91,5-94,4) і специфічністю 96,6% (95% ДІ 95,1-97,7) (Xiang H. et al., 2017).
Резюме доказів
•КТ без контрастування використовується для підтвердження діагнозу СКХ у пацієнтів із гострим болем у боці, оскільки є значно точнішим дослідженням, ніж внутрішньовенна урографія (рівень доказовості – 1а).
•КТ дозволяє виконати 3D-реконструкцію сечовидільної системи, а також виміряти щільність каменів і відстань від шкіри до каменя (рівень доказовості – 2а).
•Слід розглянути можливість контрастного дослідження, якщо планується видалення каменів і необхідно оцінити анатомію збиральної системи нирок (рівень доказовості – 3).
Рекомендації
Візуалізаційні методи обстеження
•При клінічних ознаках ниркової кольки рекомендовано провести негайне візуалізаційне дослідження у пацієнтів із лихоманкою або однією ниркою, а також у випадках, коли діагноз є сумнівним (сильна).
•Рекомендовано використовувати КТ без контрастування для підтвердження діагнозу СКХ у пацієнтів із гострим болем у боці після первинної ультразвукової діагностики (сильна).
Крім того, усім особам із клінічними ознаками ниркової кольки слід провести стисле лабораторне обстеження. Біохімічний аналіз крові є однаковим для всіх пацієнтів, але якщо хірургічне втручання не планується, дослідження рівнів натрію, калію, С-реактивного білка (СРБ) і коагулограму можна не виконувати. Лише хворі з високим ризиком рецидиву утворення каменів мають пройти більш специфічний комплекс обстеження.
Рекомендації
Лабораторні методи обстеження
•Аналіз сечі на вміст еритроцитів, лейкоцитів, нітритів, pH, мікроскопічний і/або бактеріологічний аналіз сечі (слабка).
•Загальний аналіз крові, визначення рівнів у крові креатиніну, сечової кислоти, кальцію, натрію калію, СРБ (сильна).
•Коагулограма, якщо хірургічне втручання ймовірне або заплановане (сильна).
•Оцінка мінерального складу каменів у пацієнтів із уперше встановленим діагнозом СКХ за допомогою рентгенівської дифракції або інфрачервоної спектроскопії (сильна).
•Аналіз каменів у пацієнтів із рецидивом СКХ незважаючи на медикаментозну терапію; із раннім рецидивом після повного видалення каменя; пізнім рецидивом після тривалого періоду ремісії, оскільки склад конкрементів може змінюватися (сильна).
Сучасні настанови щодо знеболення при нирковій кольці
Більшість пацієнтів із неускладненим перебігом ниркової кольки (за відсутності лихоманки або інших ознак системної інфекції та за нормальної функції нирок) потребують консервативного лікування, оскільки приблизно в 50% випадків камінь відходить довільно (Hollingsworth J.M. et al., 2016) [1]. Зокрема, повідомлялося про довільне відходження 49-52% каменів верхнього відділу сечоводу, 58-70% – середнього відділу та 68-83% – дистального відділу. Залежно від розміру каменів відзначалося довільне відходження майже 75% каменів розміром <5 мм і 62% каменів ≥5 мм із середнім часом приблизно 17 днів (діапазон – 6-29 днів) (Yallappa S. et al., 2018; Shah T.T. et al., 2019) [2].
Згідно з рекомендаціями EAU [2], для полегшення больового синдрому в пацієнтів із нирковою колькою слід використовувати НПЗП, оскільки вони мають кращу анальгетичну ефективність, ніж опіоїди (Pathan S.A. et al., 2018). Додавання спазмолітиків до НПЗП не поліпшує контроль болю. Пацієнти, які отримують НПЗП, мають меншу потребу в подальшому знеболенні в короткостроковій перспективі. Використання опіоїдів було пов’язане з високою частотою появи блювання порівняно з НПЗП і вищою ймовірністю подальшого знеболення (Holdgate A. et al., 2005). Комбінація опіоїдів і НПЗП дає більш сильний анальгетичний ефект порівняно з опіоїдами, застосованими окремо (Safaie A. et al., 2022). Якщо неможливо досягти знеболення медикаментозно, показано дренування за допомогою стентування, черезшкірної нефростомії або видалення каменя (Guercio S. et al., 2011).
Резюме доказів
•НПЗП мають високу ефективність у лікуванні ниркової кольки і перевершують опіоїди (рівень доказовості – 1b).
•Видалення каменя як лікування першої лінії є можливим в окремих пацієнтів (рівень доказовості – 1b).
Рекомендації
•НПЗП в осіб із нирковою колькою рекомендовані як препарати першої лінії (сильна).
•Можна розглянути опіоїди у пацієнтів із нирковою колькою як препарати другої лінії (слабка).
•У випадку неефективності медикаментозного лікування рекомендовані ниркова декомпресія або уретероскопічне видалення каменя (сильна).
Пацієнти зі спонтанним відходженням каменів не потребують подальшого лікування [1].
Показаннями до активного видалення конкрементів сечоводу є [2]:
•низька ймовірність довільного відходження каменя;
•постійний біль, що не купірується медикаментозно;
•стійка обструкція сечових шляхів;
•порушення функції нирок (ниркова недостатність, двостороння обструкція або єдина нирка).
Декскетопрофен у лікуванні ниркової кольки: доказова база
НПЗП є одними з найбільш часто використовуваних знеболювальних препаратів (Conaghan P.G. et al., 2012). Вони діють шляхом інгібування ферменту циклооксигенази (ЦОГ), запобігаючи синтезу простагландинів, що веде до зменшення болю й запалення (Herrero J.F. et al., 2003). Класичні (неселективні) НПЗП інгібують обидві ізоформи ферменту ЦОГ. ЦОГ‑1 конститутивно присутня в багатьох тканинах і бере участь у гомеостатичних процесах у шлунково-кишковому тракті (ШКТ), дихальній, серцево-судинній і сечовидільній системах. Таким чином, пригнічення ЦОГ‑1 може спричиняти несприятливі ефекти від інгібування її фізіологічних функцій. Навпаки, ЦОГ‑2 в основному індукується медіаторами запалення, тому її пригнічення має менший вплив на синтез простагландинів, які беруть участь у гомеостазі. Це було обґрунтуванням розробки селективних інгібіторів ЦОГ‑2, які забезпечують ефективність, подібну до неселективних НПЗП, але з меншою кількістю побічних ефектів із боку ШКТ (Herrero J.F. et al., 2003; Conaghan P.G. et al., 2012). Тим не менше всі НПЗП, у тому числі інгібітори ЦОГ‑2, пов’язані з появою побічних ефектів, включаючи серцево-судинний ризик різного ступеня тяжкості (Conaghan P.G. et al., 2012) [3].
Стратегією покращення фармакологічного профілю інгібіторів ЦОГ стало зменшення ризику побічних ефектів шляхом збільшення активності й/або всмоктування препарату, що дозволяє знижувати його необхідну ефективну дозу. Наприклад, були синтезовані стереоізомери неселективних інгібіторів ЦОГ у вигляді водорозчинних солей. Один із таких препаратів – декскетопрофену трометамол (Дексалгін®) є S-енантіомером кетопрофену і виявляє більшу активність, ніж рацемічна сполука (Rodriguez M.J. et al., 2008). Трометамінова сіль декскетопрофену швидко всмоктується, досягаючи максимальної концентрації у плазмі крові протягом короткого часу. Це потенційна перевага при лікуванні пацієнтів із помірним або сильним болем. Так, клінічно було показано, що декскетопрофену трометамол забезпечує ефективне знеболення зі швидким початком дії (Rodriguez M.J. et al., 2008) [3].
Крім того, Дексалгін® здатний блокувати N-метил-D-аспартат[NMDA]-рецептори, які беруть участь у модуляції больового імпульсу. Молекула декскетопрофену інгібує утворення кінуренової кислоти – антагоніста NMDA – і чинить спрямовану й швидку дію на трансдукцію та трансмісію болю. Висока ліпофільність декскетопрофену сприяє його проникненню через гематоенцефалічний бар’єр і зумовлює центральну дію на рівні задніх стовпів спинного мозку, стимулюючи активацію калієвих каналів нейронів та їх деполяризацію, що пригнічує проведення больових імпульсів по нервових волокнах.
Залученість синтезу простагландинів до етіології ниркової кольки пояснює, чому НПЗП настільки ефективні при цьому стані (рисунок). Було виявлено, що декскетопрофену трометамол у дозах 25 і 50 мг при внутрішньом’язовому введенні забезпечував рівень аналгезії, еквівалентний внутрішньом’язовому введенню 2 г дипірону, у пацієнтів із нирковою колькою середнього й тяжкого ступеня (Sanchez-Carpena J. et al., 2003). Крім того, обидві дози декскетопрофену мали суттєву перевагу в більш ранньому полегшенні болю, починаючи з 15-30 хв і досягаючи піку дії через 60 хв після введення. Пізніше було проведене подібне дослідження з використанням декскетопрофену трометамолу 25 і 50 мг, що вводився внутрішньовенно болюсно, і дипірону 2 г, що вводився шляхом внутрішньовенної інфузії. Результати продемонстрували подібне загальне полегшення болю, але більш швидший початок дії (протягом перших 30 хв) для декскетопрофену порівняно з дипіроном (Sanchez-Carpena J. et al., 2007).
У рандомізованому контрольованому дослідженні M.O. Ay et al. (2014) порівнювали ефективність 50 мг декскетопрофену трометамолу та 100 мг меперидину гідрохлориду (петидину) (еквівалентно 10 мг морфіну), що вводилися шляхом внутрішньовенної інфузії у пацієнтів із нирковою колькою, які були госпіталізовані до відділення невідкладної допомоги. Незважаючи на те що обидва препарати значно зменшували інтенсивність болю, декскетопрофену трометамол у дозі 50 мг виявився більш ефективним. Крім того, лише декскетопрофен суттєво зменшував вираженість болю та симптоми ниркової кольки (4,1±1,5 до 0,9±0,9; p<0,001).
В іншому рандомізованому контрольованому дослідженні порівнювали ефективність внутрішньовенного введення декскетопрофену трометамолу 50 мг, парацетамолу 1000 мг і фентанілу 2 мкг/кг (еквівалентно морфіну 2 мг/кг) у 300 пацієнтів, які звернулися до відділення невідкладної допомоги з типовими симптомами ниркової кольки. Було підтверджено, що декскетопрофен забезпечував значно кращу аналгезію через 30 хв після введення (p=0,004) й у хворих, які його отримували, рідше виникала необхідність у додаткових знеболювальних засобах для купірування проривного болю (Al B. et al., 2017).
Отже, згідно із сучасними доказовими даними, НПЗП рекомендовані як терапія першої лінії для купірування болю у хворих із нирковою колькою, зокрема декскетопрофену трометамол (Дексалгін®) може бути препаратом вибору. Як показали результати численних досліджень, декскетопрофен має високу ефективність, більш швидкий початок дії та добру переносимість порівняно з іншими знеболювальними лікарськими засобами, навіть із наркотичними анальгетиками, у пацієнтів із нирковою колькою.
Література
- Dahm P. et al. A systematic review and meta-analysis of clinical signs, symptoms, and imaging findings in patients with suspected renal colic. J Am Coll Emerg Physicians Open. 2022 Dec 1;3(6): e12831.doi: 10.1002/emp2.12831. PMID: 36474707; PMCID: PMC9716037.
- Skolarikos A. et al. EAU Guidelines on Urolithiasis. Edn. presented at the EAU Annual Congress Paris 2024. ISBN 978-94-92671-23-3.
- Hanna M., Moon J.Y. A review of dexketoprofen trometamol in acute pain. Curr Med Res Opin. 2019 Feb;35(2):189-202.doi: 10.1080/03007995.2018.1457016. Epub 2018 Apr 24. PMID: 29569951.
- Carpentier X., Traxer O., Lechevallier E., Saussine C. Physiopathologie de la colique nйphrйtique [Physiopathology of acute renal colic]. Prog Urol. 2008 Dec;18(12):844-8. French. doi: 10.1016/j.purol.2008.09.023. Epub 2008 Oct 22. PMID: 19033041.
Підготувала Марія Пригода
Тематичний номер «Урологія. Нефрологія. Андрологія» № 2 (33), 2024 р.
СТАТТІ ЗА ТЕМОЮ Нефрологія
Карбапенем-резистентні Enterobacteriaceae (carbapenem-resistant Enterobacteriaceae, CRE) становлять значну загрозу для здоров’я людини, а інфекції, спричинені CRE, є тягарем для системи охорони здоров’я в цілому. Метою цього дослідження було порівняння ефективності та безпеки застосування цефтазидиму/авібактаму (CAZ-AVI) та поліміксину в лікуванні інфекцій, зумовлених CRE. У хворих, які отримували CAZ-AVI, відмічена значно нижча 30-денна смертність, вищий клінічний коефіцієнт виліковування та більший рівень мікробної елімінації порівняно з терапією поліміксинами. Рівень смертності серед пацієнтів з інфекцією кровотоку, якім призначали CAZ-AVI, був значно нижчим порівняно з тими, хто отримував терапію поліміксином. Результати дослідження свідчать про те, що CAZ-AVI може бути кращим варіантом для лікування інфекцій CRE порівняно з поліміксином завдяки вищій клінічній ефективності...
У статті описано варіанти малоінвазивної простатектомії — лапароскопічної та робот-асистованої, які виконують у хворих на доброякісну гіперплазію передміхурової залози (ДГПЗ) великого об’єму (понад 80 мл). Розглянуто показання, техніку виконання й результати лапароскопічної та робот-асистованої простатектомії на основі досвіду українських спеціалістів...
Проблема доброякісної гіперплазії передміхурової залози (ДГПЗ) не втрачає своєї актуальності. Існує припущення, що в дійсності на ДГПЗ страждає не одна сотня мільйонів чоловіків у світі. При цьому статистичні дані в різних регіонах планети значно різняться, не надаючи об’єктивної епідеміологічної статистики. Визначення ролі запалення в розвитку ДГПЗ вважається перспективним напрямком розуміння її патогенезу, гістологічного та клінічного прогресування і вказує на нові стратегії лікування. Останні, з огляду на доведені протизапальні й антипроліферативні властивості, передбачають використання екстракту Serenoa repens (Sr) як монотерапії при легких ступенях ДГПЗ та у складі комбінованої терапії (α1‑адреноблокатори, інгібітори фосфодіестерази 5‑го типу) при середньо-тяжкому ступені...
Еректильна дисфункція (ЕД) є поширеним захворюванням чоловічої репродуктивної системи, яке впливає на якість життя пацієнтів та їхніх сексуальних партнерів. ЕД розглядають як соціально-психолого-фізіологічний розлад зі складною етіологією. З огляду на високий профіль безпеки, добру переносимість і зручність застосування, пероральні інгібітори фосфодіестерази 5‑го типу (ФДЕ‑5) є препаратами першої лінії для лікування ЕД. Однак побічні явища, специфічні для представників першого покоління інгібіторів ФДЕ‑5, а також необхідність очікування настання бажаного ефекту після їх прийому мінімум 30-45 хвилин часто змушує чоловіків припиняти терапію. Аванафіл, інгібітор ФДЕ‑5 нового покоління, має унікальні фармакологічні властивості, які сприяють мінімізації побічних ефектів і забезпечують швидкий початок дії та кращий комплаєнс...