Покращення симптомів запаморочення через 2 міс лікування Вертігохеелем: дослідження серії випадків у пацієнтів із двобічною вестибулопатією та функціональним запамороченням
Двобічна вестибулопатія (ДВП) і функціональне запаморочення (ФЗ) – поширені захворювання, типовим провідним симптомом яких є запаморочення. ДВП характеризується хронічним запамороченням, хиткістю та осцилопсією, що виникають унаслідок двобічного ураження периферичного відділу вестибулярної системи [2, 3].
ФЗ – збірний термін для характеристики соматоформного/ психогенного, а також стійкого постурально-перцептивного запаморочення [4, 5]. Останнє чинить значний негативний вплив на функціональні можливості та якість життя (ЯЖ) [6]; його поширеність в осіб віком >60 та >85 років складає 30 і 50% відповідно [7]. Незалежно від причини запаморочення метою терапії є зменшення частоти, інтенсивності і тривалості нападів запаморочення за допомогою ефективних ліків із хорошим профілем безпеки.
Вертігохеель – натуральний безрецептурний лікарський засіб, схвалений німецьким регуляторним органом для лікування запаморочення різного ґенезу. Згідно з даними експериментальних досліджень, Вертігохеель посилює центральну вестибулярну компенсацію на тлі однобічної периферичної вестибулопатії [8]. Механізм дії Вертігохеелю остаточно не вивчений та продовжує досліджуватися. В одному випробуванні продемонстровані судинорозширювальні властивості Вертігохеелю, котрі супроводжуються активацією сигнальних шляхів циклічних нуклеотидів [9]. В іншій роботі, заснованій на даних 4 клінічних досліджень, підтверджується ефективність та хороша переносимість Вертігохеелю порівняно з такими ліками, як бетагістин, екстракт гінкго білоба, дименгідринат [10, 11].
Мета цього дослідження – оцінка впливу Вертігохеелю на стан пацієнтів із ДВП і ФЗ у реальній клінічній практиці.
Матеріали та методи
Дизайн дослідження
В цьому відкритому проспективному моноцентричному неінтервенційному дослідженні (серії випадків) Вертігохеель призначали за звичайною схемою відповідно до інструкції щодо застосування. Розподіл пацієнта до тієї чи іншої терапевтичної стратегії не залежав від плану спостереження, а здійснювався лікарем.
Пацієнти
Набір хворих із ДВП і ФЗ проводили в неврологічному відділенні лікарні LMU (м. Мюнхен). Досліджувану популяцію склали особи чоловічої та жіночої статі віком ≥18 років із підтвердженою ДВП [3] або ФЗ [5] згідно із чинними діагностичними критеріями Товариства Barany. У випробуванні взяли участь хворі з помірними / тяжкими симптомами, оціненими за шкалою вестибулярних порушень (Dizziness Handicap Index, DHI) в 30-90 балів і тривалістю >3 міс до включення в дослідження. Пацієнтів, які отримували Вертігохеель протягом 2 міс до початку дослідження, не залучали до випробування.
Основні результати
Учасникам дослідження було проведено низку обстежень перед включенням до випробування та через 2±1 міс після лікування Вертігохеелем.
Непрацездатність, спричинену запамороченням і хиткістю, оцінювали за допомогою опитувальника DHI [12], який складається із 25 пунктів (діапазон 0-100 балів; що вищим є бал, то гірше). DHI має 3 підшкали: фізична (7 запитань, щонайбільше – 28 балів), функціональна (9 запитань, щонайбільше – 36 балів) та емоційна (9 запитань, щонайбільше – 36 балів). Зміни значень DHI в динаміці лікування вважали первинною кінцевою точкою.
ЯЖ аналізували за допомогою опитувальника EQ‑5D‑5L [13]. Оцінювали 5 параметрів: мобільність, самообслуговування, звичну діяльність, біль/дискомфорт, тривогу/депресію. Значення індексу EQ‑5D побудовано на підставі оцінки 5 рівнів виразності кожного показника згідно з німецьким набором значень для EQ‑5D‑5L [14]. Використовували також візуальну аналогову шкалу (ВАШ). Зміни значення індексу EQ‑5D та ВАШ вважали вторинною кінцевою точкою.
Оскільки ФЗ пов’язане із супутніми психіатричними розладами (переважно депресивними / тривожними станами) [17], пацієнтів із ФЗ додатково обстежували на наявність депресії та тривоги за допомогою опитувальників PHQ‑9 [18, 19] і GAD‑7 [20, 21]. Зміни зазначених показників аналізували в динаміці лікування.
Результати
Учасники та початкові характеристики
В дослідженні взяли участь хворі на ФЗ (n=40) та ДВП (n=20); загалом ініціальний візит пройшли 62 пацієнти. На початковому етапі діагностичні критерії Barany щодо ДВП не були підтверджені у 8 із 21 обстежених осіб; дані цих пацієнтів виключені з аналізу. В сформованій когорті переважали особи чоловічої статі: серед хворих на ДВП було 10 чоловіків і 3 жінки, серед осіб із ФЗ – 22 чоловіка та 19 жінок. Середній вік хворих на ДВП становив 64,1±11,2 року, хворих на ФЗ – 64,4±14,9 року. З первинно сформованої когорти (41 пацієнт із ФЗ, 13 пацієнтів із ДВП) вибули 2 хворих на ФЗ; вони не входили до групи подальшого динамічного спостереження. Остаточний склад обстежуваної групи був представлений 39 пацієнтами із ФЗ і 13 хворими на ДВП; усі вони з’явилися на фінальний візит. Проміжок часу між початковим і фінальним візитом через 2 міс лікування становив у середньому 67,7±20,4 дня (медіана – 63, щонайменше – 32, щонайбільше – 174 дні).
Первинна кінцева точка: DHI
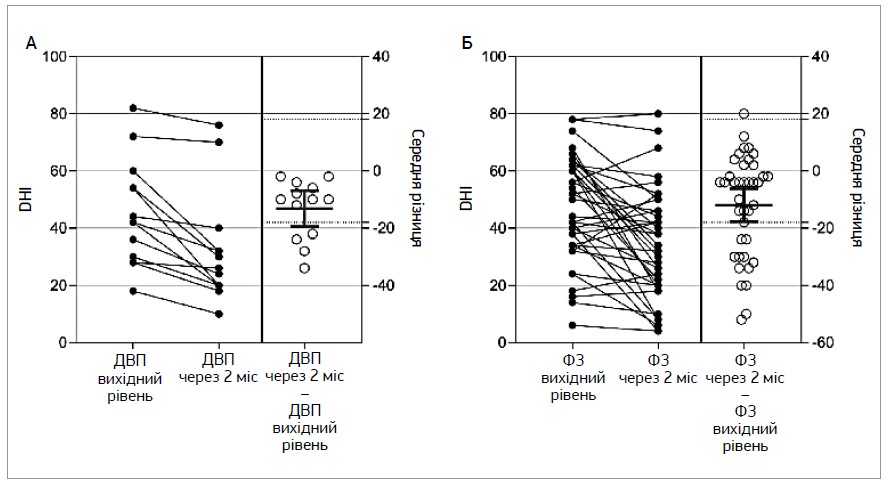
Непрацездатність, спричинену запамороченням і хиткістю, оцінювали за допомогою DHI на початку дослідження та через 2 міс лікування (рис. 1).
Рис. 1. Зміни значень шкали DHI в пацієнтів із ДВП (A) та ФЗ (Б) у динаміці лікування
Примітка: кожна точка – дані одного пацієнта; зміни DHI представлені у вигляді середніх значень із 95% довірчим інтервалом. Пунктирні лінії демонструють MКВР у 18 балів.
Середнє значення DHI в пацієнтів із ДВП зменшилося на 13,2 бала в динаміці лікування (початкове значення – 45,4 бала, через 2 міс – 32,2 бала) (рис. 1А); ці зміни визнали статистично достовірними (p<0,001). Зниження (покращення) показника DHI на ≥18 балів розглядали як мінімальну клінічно важливу різницю [12] та спостерігали в 4 (31%) із 13 хворих на ДВП. У жодного хворого на ДВП не спостерігали збільшення (погіршення) показника DHI на ≥18 балів.
У пацієнтів із ФЗ середнє значення DHI в динаміці лікування знизилося на 12 балів (початкове значення – 46,5 бала, через 2 міс – 34,5 бала) (рис. 1Б); ці зміни визнали статистично достовірними (p<0,001) порівняно з відсутністю змін. Зниження (покращення) показника DHI на ≥18 балів спостерігали в 13 (33%) із 39 пацієнтів із ФЗ. В одного пацієнта із ФЗ показник DHI збільшився на ≥18 балів (+20 балів – із 32 до 52).
ЯЖ за опитувальником EQ‑5D‑5L
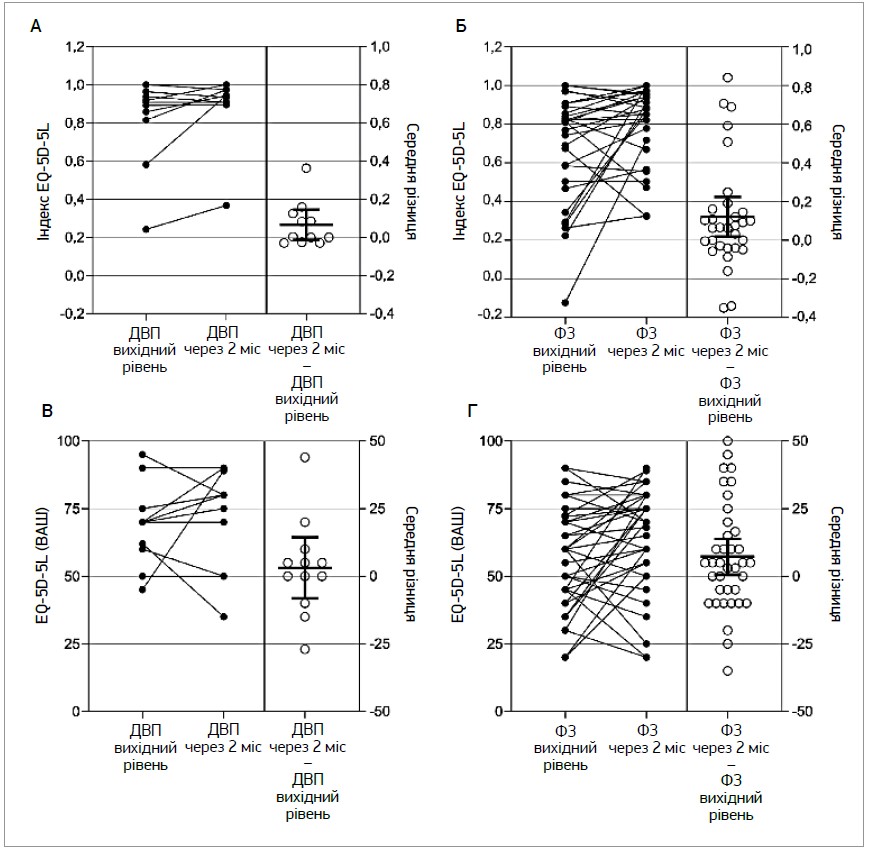
Опитування з використанням опитувальника EQ‑5D‑5L проводили під час включення до дослідження та через 2 міс лікування; індекс EQ‑5D розраховували на підставі 5 вимірювань [14]. Додатково використовували ВАШ з опитувальника EQ‑5D‑5L. Зміни обох зазначених показників оцінювали в динаміці лікування та застосовували як вторинні кінцеві точки (рис. 2).
Рис. 2. Зміни значень індексу EQ‑5D‑5L (A, Б) та ВАШ (В, Г) у пацієнтів із ДВП (A, В) і ФЗ (Б, Г) у динаміці лікування
Примітка: кожна точка – дані одного пацієнта; зміни досліджуваних показників у динаміці лікування представлені у вигляді середніх значень із 95% довірчим інтервалом.
Середні значення EQ‑5D‑5L у пацієнтів із ДВП збільшилися (покращилися) на 0,067 бала (початкове значення – 0,829 бала, через 2 міс – 0,895 бала); ці зміни не досягли рівня статистичної значущості (p=0,09) порівняно з відсутністю змін. Значення ВАШ у пацієнтів із ДВП також не зазнали суттєвих змін у динаміці лікування.
У пацієнтів із ФЗ середнє значення індексу EQ‑5D‑5L збільшилося (покращилося) на 0,121 бала (початкове значення – 0,693 бала, через 2 міс – 0,814 бала; р=0,02). Оцінка за ВАШ також покращилася на 7,2 бала (початкове значення – 57,8 бала, через 2 міс – 66,1 бала; р=0,03).
Тривога та депресія в пацієнтів із ФЗ
Рівень тривоги та депресії у пацієнтів із ФЗ оцінювали за допомогою опитувальників GAD‑7 та PHQ‑9 під час включення до дослідження та через 2 міс лікування. Зміни зазначених показників використовували як вторинну кінцеву точку.
Загальний бал за шкалою GAD‑7 знизився в середньому на 2 бали (початкове значення – 8,4 бала, через 2 міс – 6,3 бала); ці зміни визнали статистично достовірними (р=0,01) порівняно з відсутністю змін. Зниження (покращення) на ≥4 бали, яке розцінювали як мінімальну клінічно важливу різницю [22], спостерігали в 11 із 38 (29%) пацієнтів. У 2 хворих зафіксували збільшення значень шкали GAD‑7 на ≥4 бали (погіршення). Із 38 пацієнтів, включених до аналізу, 25 (66%) осіб після закінчення лікування залишилися в тій самій категорії, що і на початку дослідження, 11 (29%) хворих спостерігали зменшення тривоги, 2 (5%) пацієнтів констатували збільшення тривоги.
Значення шкали PHQ‑9 знизилися в середньому на 2,2 бала (початкове значення – 8,2 бала, через 2 міс – 5,9 бала); зміни визнали статистично значущими (p<0,001) порівняно з відсутністю змін. Зниження (покращення) на ≥5 балів, яке трактували як мінімальну клінічно важливу різницю [19], спостерігали в 6 із 39 (15%) пацієнтів. У жодному випадку не спостерігали підвищення значень за шкалою PHQ‑9 на ≥5 балів.
Обговорення
У відкритому проспективному неінтервенційному дослідженні за участю хворих на ДВП (n=13) і ФЗ (n=41), які приймали безрецептурний препарат Вертігохеель протягом 2 міс, продемонстровано, що непрацездатність, спричинена запамороченням і хиткістю, яку вимірювали за шкалою DHI та вважали первинною кінцевою точкою, достовірно зменшилася в обох групах через 2 міс лікування Вертігохеелем. В осіб із ДВП середнє значення DHI знизилося на 13,2 бала (р<0,001). У хворих із ФЗ середнє значення DHI зменшилося на 12 балів (p<0,001). У 31 та 33% пацієнтів із ДВП і ФЗ покращення становило ≥18 балів, що розцінювалося як клінічно значуще.
У пацієнтів із ФЗ спостерігали достовірне покращення таких вторинних кінцевих точок, як ЯЖ, тривога та депресія. В динаміці спостереження в хворих на ДВП не зафіксовано статистично достовірного покращення таких вторинних кінцевих точок, як ЯЖ, постурографія, вестибулярна функція. Відсутність впливу на ЯЖ у пацієнтів із ДВП може бути зумовлена незначною вибіркою (n=13).
Це дослідження серії випадків навело докази того, що лікування протягом 2 міс препаратом Вертігохеель пацієнтів із ФЗ, ДВП (в яких провідною скаргою є персистувальне запаморочення) може покращити стан хворих. З огляду на неінтервенційний характер випробування докази ефективності, отримані в цьому дослідженні, можуть розглядатися як недостатні для рекомендації рутинного використання Вертігохеелю в клінічній практиці. У хворих на ДВП Вертігохеель може бути доповненням до вестибулярних вправ і загальноприйнятої терапії [23]. Те саме можна сказати щодо лікування ФЗ, хоча бракує результатів добре спланованих плацебо-контрольованих досліджень зі стандартної терапії [24-27].
Загалом дослідження наводить докази клінічної безпеки досліджуваного препарату та обмежені докази (через дизайн дослідження) його ефективності в пацієнтів із персистувальним запамороченням, зумовленим ФЗ або ДВП.
Висновки
Терапія препаратом Вертігохеель протягом 2 міс може покращити симптоми в пацієнтів із ФЗ або ДВП. Однак слід ураховувати обмеження неінтервенційного, обсерваційного дизайну дослідження. Результати цього випробування можуть слугувати підґрунтям для проведення проспективного рандомізованого плацебо-контрольованого дослідження з таким самим дозуванням і періодом лікування.
Стаття друкується в скороченні.
Ganeva D. et al. Improvement of vertigo symptoms after 2 months of Vertigoheel treatment: a case series in patients with bilateral vestibulopathy and functional dizziness. Front Neurol. 2023. doi: 10.3389/fneur.2023.1264884.
Переклала з англ. Тетяна Можина
Медична газета «Здоров’я України 21 сторіччя» № 13-14 (574-575), 2024 р
СТАТТІ ЗА ТЕМОЮ Неврологія
Виникнення ротолицевого болю часто супроводжується супутніми захворюваннями, наприклад депресією. Попри те, що результати попередніх досліджень вказували на двоспрямовану кореляцію між ротолицевим болем і психологічними чинниками, дані деяких спостережень були суперечливими. Пропонуємо до вашої уваги огляд статті H. Anita et al. «The association between orofacial pain and depression: a systematic revie», опублікованої у виданні J Pain Res (2024 Feb 29; 17: 785‑796), присвяченої доказам зв’язку між ротолицевим болем і депресією. ...
За матеріалами курсу «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та скерування до профільного фахівця» (19‑20 березня 2024 р.) ...
Стрес, дистрес та тривожний розлад є складними процесами функціонування організму та психіки людини. Власне, стрес – це комплексна біологічна та психологічна реакція організму людини на зовнішні або внутрішні подразники, які порушують його гомеостаз і потребують певної адаптації або реакції [1]. Однак за надмірної інтенсивності чи тривалості він перетворюється на дистрес – негативний стан, що призводить до виснаження організму та розвитку патологічних станів ...
Майже всі психотерапевти, навіть психоаналітики, у своїй практиці змушені (і професійно зобов’язані) тією чи іншою мірою вдаватися до когнітивної психотерапії. Назву методу, як і загальні принципи, вперше сформулював американський психотерапевт, професор психіатрії Пенсільванського університету, творець когнітивної психотерапії, одного з методів сучасного когнітивно-біхевіорального напряму в психотерапії Aaron Temkin Beck, який використовував свій підхід у лікуванні депресії. Суть методу полягає у зміні світосприйняття та світоглядних установок пацієнта через роз’яснення помилок (адресація до логіки мислення). У первісному вигляді метод виявився не надто ефективним. Однак його поєднання з поведінковими, емоційними та тілесними практиками у загальному підсумку сприяло позитивному результату. Труднощі, що виникають у процесі когнітивної психотерапії, лежать як у суб’єктивній площині професійної недосконалості лікаря (зокрема, невмінні переконати свого пацієнта у зміненні помилкової точки зору), так і в об’єктивній – у банальному спротиві пацієнта зміні власного мислення. Актуальність цієї теми є очевидною і дискусія всіляко вітається. ...